Augenärzte setzen auf Chips und Gentherapie
Blinde Menschen wieder sehend machen - dieses Ziel verfolgen Ophthalmologen hartnäckig und anscheinend mit einem immer größeren Erfolg. Die Entwicklung von Netzhaut-Chips wie auch die Gentherapie sind gute Beispiele dafür.
Veröffentlicht:
Augenhintergrund mit subretinalem Netzhaut-Implantat der Firma Retina Implant AG.
© Prof. Dr. Peter Walter / BVA
DÜSSELDORF (eb). Nach wie vor gibt es Krankheiten, denen die Augenheilkunde bisher machtlos gegenüber steht.
Das sind besonders Netzhauterkrankungen, und hier vor allem erblich bedingte Degenerationen wie die Retinitis Pigmentosa (RP) und fortschreitende Degenerationen wie besonders aggressive Formen der Altersabhängigen Makuladegeneration (AMD), berichtet Professor Peter Walter von der Universitäts-Augenklinik der RWTH Aachen.
Für Schlagzeilen sorgten in jüngster Zeit immer wieder zwei Behandlungsprinzipien, deren Erforschung Hoffnungen weckt: Netzhaut-Implantate und die Gentherapie. Wie weit sind diese Ansätze mittlerweile gediehen?
Erstes Netzhaut-Implantat mit CE-Zulassung
Das ARGUS II-Implantat der US-amerikanischen Firma Second Sight wird auf die Netzhautoberfläche implantiert.
© Prof. Dr. Peter Walter / BVA
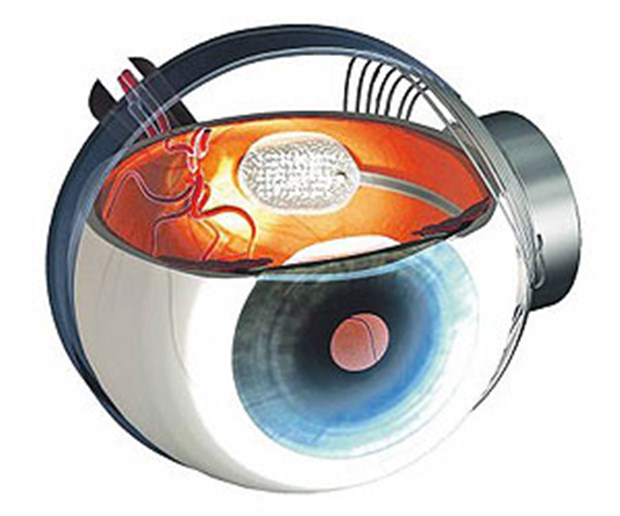
Seit kurzem gibt es in Europa das erste Netzhaut-Implantat mit einer CE-Zulassung: ARGUS II (Firma Second Sight, USA), schreibt Walter in seinem Manuskript zur Pressekonferenz zur 12. Augenärztlichen Akademie Deutschland in Düsseldorf.
Das Implantat mit 60 Elektroden wird auf der Netzhautoberfläche platziert (epiretinales Implantat). Elektrische Pulse aus diesen Elektroden stimulieren die Netzhaut. "Das funktioniert ähnlich wie beim Herzschrittmacher oder bei einem Cochlea-Implantat", so Walter in seinem Manuskript.
Die Energieübertragung funktioniere berührungslos über ein System von Spulen mittels elektromagnetischer Induktion. Auf dem gleichen Weg würden die Daten für die Elektroden übertragen. Sie kommen von einer kleinen Kamera, die in eine Spezialbrille integriert ist.
"Mit diesem System können blinde RP-Patienten ein gewisses Sehvermögen zurückgewinnen. Sie nehmen Objekte wahr und erkennen sie; bei den am erfolgreichsten versorgten Patienten wurde ein Visus in einer Größenordnung von etwa 0,01 festgestellt", berichtet Walter.
Subretinales Implantat in klinischen Studien
Objekte wahrnehmen, sich im Raum orientieren - solche Erfolge ließen sich auch mit dem unter der Netzhaut platzierten Implantat (subretinales Implantat) der Firma Retina Implant AG erreichen, so Walter weiter.
Herzstück des Implantats sei ein 3 x 3 Millimeter großer Mikrochip mit 1500 Pixelfeldern mit Photozellen, Verstärkerschaltungen und Stimulationselektroden. Dieses Implantat nutze direkt das ins Auge fallende Licht, es sei also keine externe Kamera notwendig.
Auch hier erfolge die Energieversorgung durch eine unter die Haut implantierte Spule, schreibt Walter. Dieses System hat nach seinen Angaben noch keine Zulassung; aktuell wird es in einer klinischen Studie weiter getestet.
"Die Sehwahrnehmungen, die sich mit diesen Implantaten erzielen lassen, sind von Patient zu Patient sehr unterschiedlich", so der Experte von der RWTH Aachen.
Patientenberichte belegten aber den großen Nutzen, den sie von dieser Therapie haben: Im alltäglichen Leben werden sie selbstständiger und aktiver.
Aktuell liefen erste Verhandlungen mit gesetzlichen Krankenkassen, damit sie die Kosten für ein solches System, die gegenwärtig pro Patient zwischen 70.000 und 100.000 Euro liegen, im Rahmen extrabudgetärer Maßnahmen übernehmen, schreibt Walter.
Damit stünden Netzhaut-Implantate in Deutschland unmittelbar an der Schwelle, Bestandteil der allgemeinen Patientenversorgung zu werden.
25 klinische Studien zur Gentherapie
In etwa 25 klinischen Studien werden aktuell gentherapeutische Methoden zur Behandlung von Augenkrankheiten getestet.
Walter: "Das Auge eignet sich besonders gut, um diese Methoden zu testen. Denn zum einen sind einige vererbbare Netzhautkrankheiten bekannt, bei denen nur eines oder nur wenige defekte Gene für die Erblindung verantwortlich sind, zum Beispiel die Lebersche Kongenitale Amaurose, von der in Deutschland nach Angaben der Patientenorganisation PRO RETINA Deutschland e.V. schätzungsweise 2000 Menschen betroffen sind. Zum anderen sind Augen - anders als andere Organe - vom Rest des Körpers recht gut abgeschlossen. So ist es wenig wahrscheinlich, dass Mittel, die ins Auge gegeben werden, auch in andere Regionen des Körpers eindringen. Schließlich kann man in Studien, bei denen nur ein Auge behandelt wird, das zweite, unbehandelte Auge für Kontrolluntersuchungen nutzen."
Ein gentherapeutisches Behandlungsprinzip bestehe darin, dass bei Vorliegen eines Gendefektes Kopien des gesunden Gens in die betroffenen Zellen eingeführt werden, beschreibt Walter die korrektive Gentherapie. Als Transportmittel dienten so genannte Vektoren. Dafür werden in den meisten Fällen Viren modifiziert.
Die meisten Erfahrungen hat man bisher mit dem adenoassoziierten Virus. Bei einigen Patienten mit angeborener Leberscher Amaurose sei die Einschleusung gesunder Kopien des Gens RPE 65 bereits gelungen, ihre Sehfunktion sei wieder besser geworden, schreibt Walter.
Diese Therapieoption scheine vor allem für junge Patienten vielversprechend, bei denen besonders gute Behandlungserfolge möglich sind.
Von den Krankheiten, die mit einer solchen Gentherapie behandelt werden können, sind vergleichsweise wenige Menschen betroffen. Für sie kann diese Form der Gentherapie - die noch nicht allgemein zugelassen ist - in der Zukunft ein Segen sein.
Für häufigere Augenkrankheiten wie das Glaukom (Grüner Star) oder die Altersabhängige Makuladegeneration (AMD), an deren Krankheitsprozess viele verschiedene Gene und weitere Risikofaktoren beteiligt sind, biete die korrektive Gentherapie jedoch keinen Lösungsansatz, erinnert Walter.
Wirkstoffproduktion im Auge
Es gibt aber noch ein zweites Prinzip, das Gentherapie-Forscher aktuell verfolgen: Sie wollen mittels "additiver" Gentherapie Zellen im Auge dazu bringen, therapeutisch wirksame Proteine zu produzieren.
"Dafür wird das entsprechende Gen in die Zellen eingeschleust. Die Zellen werden auf diese Weise zu unbegrenzt wirksamen Produzenten von Stoffen, die beispielsweise das Gefäßwachstum hemmen oder die Nervenzellen schützen", beschreibt Walter die Technik.
Solche Therapieansätze könnten beispielsweise in der Therapie von Patienten mit feuchter AMD von großer Bedeutung sein.




