Hautveränderungen
Bei Diabetes-Patienten leidet oft auch die Haut
Bei Diabetikern gibt es mehr als 70 Hautveränderungen. Von besonderer Bedeutung sind Lipodystrophien. Denn diese haben unmittelbare Folgen für die Insulin-Therapie.
Veröffentlicht: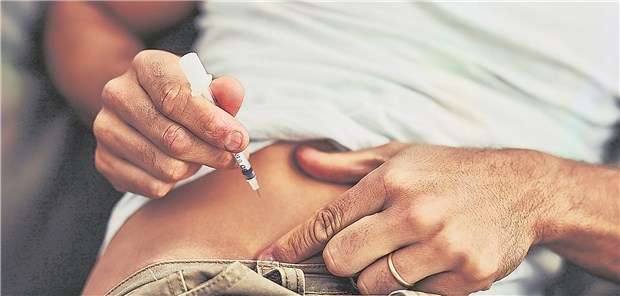
Insulininjektion: Bei nicht korrektem Spritzstellenwechsel kommt es zur Lipohypertrophie.
© PeopleImages / Getty Images /
WIESBADEN. Diabetiker sind ja von einer ganzen Reihe von Hautveränderungen betroffen. „Unter den über 70 Hautveränderungen bei Diabetikern sind viele Gruppen, die Zahl ist also noch deutlich höher“, sagte Dr. Ralf Hartmann. Vier Hauptgruppen betreffen den Diabetiker, so der Dermatologe vom Bundeswehrkrankenhaus Berlin: Hautinfektionen, Hauterkrankungen, die überdurchschnittlich mit Diabetes assoziiert sind, jene durch diabetische Komplikationen sowie Reaktionen auf die antidiabetische Therapie.
„Die besonders schlimmen Hautveränderungen sind deutlich weniger geworden“, so Hartmann bei der DDG-Herbsttagung in Wiesbaden, was auch Ausdruck der verbesserten Diabetes-Therapie sei. Einige Hautveränderungen zeigten sich bereits vor der Manifestation des Diabetes. „Krankhafter Juckreiz bedeutet immer einen Verdacht auf Diabetes“, warnte Hartmann.
Tipps für Pruritus-Patienten
Der Leidensdruck der Pruritus-Patienten sei extrem hoch. Durch das Kratzen würden sie quasi den Juckreiz gegen den Schmerz tauschen. „Bei Pruritus nicht zu heiß und zu lange duschen“, riet der Dermatologe. Zudem sollten die Patienten rückfettende Produkte anwenden. „Die Haut stellt die eigene Rückfettung dadurch nicht ein.“
Besonderes Augenmerk sollte Diabetikern bei Operationen gelten. Denn erhöhte Serum-Glukose-Spiegel seien ein wesentlicher Risikofaktor für postoperative Wundheilungsstörungen, sagte Hartmann bei der vom Unternehmen Berlin-Chemie unterstützten Veranstaltung. „Diabetiker haben eine gestörte Immunabwehr, sie sind bei Operationen Hochrisiko-Patienten.“
Auch Schimmelpilze machten Diabetikern zu schaffen, etwa durch Nagelpilz oder Genitalmykosen. „Ist der Nagel zu mehr als 50 Prozent betroffen, ist eine systemische Therapie indiziert“, so Hartmann. Einer Onychomykose könne durch wöchentliche Anwendung eines Amorolfin-haltigen Nagellacks, das Aussprühen der Schuhe und Waschen der Socken bei 60°C vorgebeugt werden.
Auch Insektenstiche können bei Diabetikern problematisch werden und sich entzünden. Den Patienten sollte daher zur Mückenabwehr mit wirksamen Präparaten, Mückenschutz an Fenstern oder über dem Bett geraten werden. „Insekten stechen immer zwischen die Haarfollikel“, so Hartmann. Insektenstiche und eine Follikulitis ließen sich so leicht unterscheiden.
„Und hat ein Patient nur an einer Hand eine Mykose, schauen Sie auf die Füße“, riet Hartmann. Oft seien dann beide Füße verpilzt: Die Patienten kratzten sich mit einer Hand an beiden Füßen. Hartmann sprach von „One Hand, Two Feet“-Syndrom.
Schulung bei Lipohypertrophie
Hochproblematisch sind Hautveränderungen durch die Insulintherapie. „Ein Typ-1-Diabetiker spritzt binnen 40 Jahren allein in der Bauchregion deutlich mehr als 40.000 mal“, sagte Dr. Matthias Kaltheuner. Bei nicht korrektem Spritzstellenwechsel komme es zur Lipohypertrophie (LHT), also der Fett- und Bindegewebsvermehrung im subkutanen Fettgewebe. Dass die Insulinresorption gemindert ist, wenn in das hypertrophe Gewebe injiziert wird, habe eine kleine Studie gezeigt. Bei jenen Patienten, die in die LHT spritzten, war das Insulin nahezu wirkungslos.
Im Alltag dürfte das nicht so krass sein, der Effekt sei aber dennoch bemerkbar, so der niedergelassene Diabetologe aus Leverkusen. In der Diskussion wurde hier von einem bis zu 50 Prozent höheren Insulinbedarf gesprochen. Wenn der Patient nach entsprechender Schulung die Einstichstellen wechselt und nicht mehr in die LHT spritze, braucht er weniger Insulin. Das müsse den Patienten unbedingt vermittelt werden.
Im Hinblick auf Lipohypertrophien sind konzentrierte Insuline wie etwa Liprolog® 200 E / ml von Vorteil. Die Fläche des Insulindepots nehme mit steigendem Volumen zu, sagte Dr. Winfried Keuthage. Es werde kein Ball gebildet, sondern das Insulin breite sich seitlich unter der Hautoberfläche aus. „Das erschwert die Rotation der Injektionsstellen, weil der Abstand größer sein muss“, sagte der Diabetologe aus Münster. Bei kleineren Insulinvolumina sei diese Fläche kleiner, es gebe keine Überlappungen mehr, das Risiko für Lipohypertrophien ist gemindert.
Die weiteren Vorteile konzentrierter Insuline: Eine Dosisaufteilung werde vermieden, der Patient habe geringere Zuzahlungen, die Arzneimittelkosten seien nicht höher und es gebe weniger Beistoffe.
Dermatologe Hartmann brachte hier einen Vergleich mit der subkutanen Immuntherapie (Hyposensibilisierung) an: Auch da seien es meist die Beistoffe, die die Probleme bereiteten.




