Hintergrund
Jeder vierte Rheumatiker hat Probleme mit den Augen
Die Augen sind relativ häufig bei Erkrankungen des rheumatischen Formenkreises am Geschehen beteiligt. Unter Umständen drohen schwere Komplikationen mit Visusverlust. Optimal ist in diesen Fällen die enge Zusammenarbeit mit Augenärzten und Rheumatologen.
Veröffentlicht: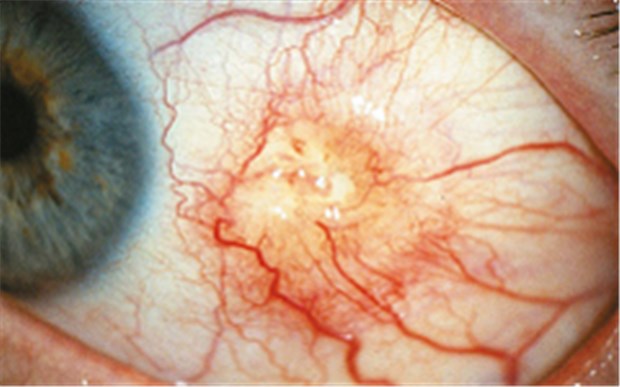
Noduläre Skleritis bei Rheumatoider Arthritis mit umschriebener ulzerativer Manifestation.
© Prof. Uwe Pleyer / springer-medizin.de
Bei bis zu jedem vierten Patienten mit Rheumatoider Arthritis (RA) muss wegen autoimmunologischer Prozesse mit Veränderungen am Auge gerechnet werden. Auch Kollagenosen und Vaskulitiden sind relativ häufig mit Symptomen an den Augen vergesellschaftet und können zu schweren Komplikationen bis hin zur Erblindung führen. Die Augenbeteiligung ist unter Umständen sogar der alleinige Grund dafür, die antirheumatische Therapie zu intensivieren.
So treten beim Sjögren-Syndrom, der mit Abstand häufigsten Kollagenose, so gut wie immer Benetzungsstörungen auf. Die Patienten klagen über wiederholt gerötete Augen, Fremdkörpergefühl, Schmerzen und Schleiersehen. Teilweise müssen sie stündlich oder öfter Tränenersatzmittel benutzen. Gegen die entzündlichen Veränderungen werden topische Steroide oder CiclosporinAugentropfen angewandt. Die systemische Therapie mit Immunsuppressiva lindere die Sicca-Symptomatik ebenfalls, vorausgesetzt, die Behandlung wurde rechtzeitig eingeleitet, betonen Dr. Christoph Deuter und Dr. Ina Kötter von der Universitätsklinik in Tübingen in der "Zeitschrift für Rheumatologie" (2010, online first).
Beim systemischen Lupus erythematodes (SLE) können prinzipiell alle anatomischen Strukturen des Auges in den Krankheitsprozess einbezogen sein. Wie oft dies der Fall ist, lasse sich nicht verlässlich sagen, so Deuter. Je nach Krankheitsaktivität würden bis zu einem Drittel der SLE-Patienten retinale Veränderungen entwickeln. Möglich sind zudem die Optikusneuritis oder eine ischämische Optikusneuropathie. Solche Ischämien infolge des Verschlusses der hinteren Ziliararterien treten auch im Zusammenhang mit der Riesenzellarteriitis auf, mit der Folge einer Amaurosis fugax*. Dies sollte ein Alarmsignal sein. Denn ohne die sofortige hochdosierte Kortison- und ASS-Therapie droht ein bleibender Sehverlust.
Ausgeprägte Schmerzattacken an den Augen bei RA-Patienten mit intensiver Gefäßinjektion und Photophobie weisen auf eine Skleritis hin. Auch dies stelle unter Umständen eine Notfallsituation dar, schreiben Dr. Eugen Feist und Professor Uwe Pleyer vom Virchow-Klinikum der Charité Berlin. Denn bei fortschreitender Skleritis kann das Auge perforieren, so dass ein Organverlust droht. Tückisch: Bei nekrotisierender Skleritis verspüren die Patienten keine Schmerzen.
Die Skleritis und die Episkleritis sind nach der Keratokonjunctivitis sicca die häufigsten Augenmanifestationen bei RA. Typisch für die Episkleritis sind akute und häufig wiederkehrende Entzündungen im Lidspaltenbereich, die die Betroffenen eher kosmetisch als funktionell stören. Die periphere ulzerative Keratitis (PUK) ist vergleichsweise seltener und tritt überwiegend in den Spätstadien der RA auf, wenn die Gelenkentzündungen bereits "ausgebrannt" sind. Lidkantennah sind dann schmerzfreie und kaum entzündete Gewebedefekte der Hornhaut zu erkennen - wegen der geringen Symptomatik kommen die Betroffenen meist spät zum Arzt. Es gibt auch parazentrale Ulzerationen, die rasch perforieren können.
"Die Behandlung autoimmunologischer Erkrankungen des äußeren Auges bleibt problematisch", so die Berliner Augenärzte. Es gebe keine starren Behandlungsschemata, stets müsse individuell und in Absprache mit den Rheumatologen entschieden werden. Das Spektrum beginnt bei Tränenersatzmitteln und reicht vom reversiblen oder irreversiblen Verschluss des unteren Tränenpünktchens über topische und systemische Immunsuppressiva bis hin zu chirurgischen Maßnahmen.
So werden zum Beispiel bei fortgeschrittenen Hornhautulzera benachbarte Konjunktiva reseziert unter der Vorstellung, dass damit auch kollagenolytische Enzyme entfernt werden. Kleine Defekte werden mit Gewebekleber versorgt, bei größeren sind Keratoplastiken erforderlich. Ein ganz neues Konzept bei PUK ist die UV-Bestrahlung der Hornhaut, um eine Quervernetzung der Kollagenfibrillen zu erreichen.Fazit:
Die Augen sind zumindest bei einigen rheumatischen Erkrankungen häufig am Krankheitsgeschehen beteiligt, unter Umständen präsentieren sie sich sogar als Leitsymptom. Die Lebensqualität wird dadurch teilweise erheblich eingeschränkt. Deshalb sollte dem Sehorgan bei diesen Patienten verstärkt Aufmerksamkeit geschenkt werden.
*Die Amaurosis fugax ist eine kurz andauernde und reversible Erblindung, meist einseitig





