Antibiotika zur KHK-Prävention? Diese Hypothese hat ausgedient
Vor Jahren schien sich ein Weg zu einer ganz neuen Form der medikamentösen Prävention von KHK-Komplikationen zu öffnen. Ausgehend von Berichten über eine mögliche Beziehung zwischen Chlamydia pneumoniae und koronarer Atherosklerose sahen Experten in der gegen dieses Bakterium gerichteten antibiotischen Therapie einen attraktiven Ansatz für die KHK-Prävention. Nach ernüchternden Ergebnissen von zwei in München vorgestellten neuen Studien hat sich dieser Weg nun wohl endgültig als Holzweg erwiesen.
Veröffentlicht:Peter Overbeck
Vor etwa 18 Jahren tauchten in serologisch-epidemiologischen Untersuchungen erstmals Hinweise auf eine mögliche Assoziation des Bakteriums Chlamydia pneumoniae mit atherosklerotischen Gefäßerkrankungen auf. Als dieses Bakterium dann auch noch im koronaren Plaquegewebe direkt nachgewiesen wurde, kam die Diskussion über eine mögliche infektiöse Genese der Koronarerkrankung richtig in Schwung.
Antibiotika ohne Wirkung auf KHK
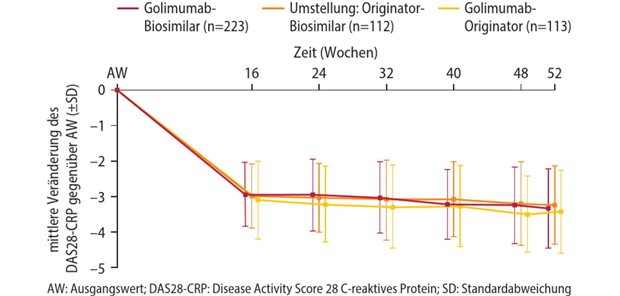
Trotz langer Dauer der antibiotischen Therapie und trotz mehrjähriger Beobachtungsdauer ist weder in der ACES- noch in der PROVE-IT-Studie ein Effekt der gegen Chlamydia pneumoniae gerichteten Therapie auf kardiovaskuläre Ereignisse beobachtet worden.
Die pathogenetische Bedeutung der Bakterien in den Koronarläsionen blieb allerdings unklar. Tierexperimentelle Befunde schienen dafür zu sprechen, daß dadurch in Gegenwart erhöhter Lipidspiegel die Progression der Atherosklerose beschleunigt wird.
Erste kleine Pilotstudien kamen zu gemischten Ergebnissen
In mehreren kleinen Pilotstudien ist dann bei Patienten mit manifester KHK die Wirkung einer Sekundärprävention mit Antibiotika untersucht worden - mit sowohl positiven als auch negativen Resultaten. Außer der zu geringen Zahl von Patienten haben Kritiker auch die zu kurzen Zyklen der antibiotischen Therapie in diesen Studien moniert.
In der mit über 7700 klinisch stabilen Postinfarkt-Patienten bislang größten Studie (WIZARD) - hier betrug die Behandlungsdauer drei Monate - wurde während einer medianen Beobachtungszeit von 14 Monaten nur ein nicht signifikanter Trend zur Reduktion von kardiovaskulären Komplikationen in der mit Azithromycin behandelten Gruppe beobachtet.
Gespannt wartete die Fachwelt deshalb darauf, ob eine noch längere Behandlungsdauer in der ACES- und PROVE-IT-Studie diesem Therapieansatz zum erhofften Durchbruch verhelfen würde. Aufgrund ihrer Größe und der langen Behandlungsdauer treffen die gegen die vorangegangenen kleinen Studien erhobenen Einwände auf ACES und PROVE-IT nicht mehr zu.
Beide Studien sind beim ESC-Kongreß erstmals vorgestellt worden. Die in München anwesenden Zuhörer wurden Zeugen der wohl endgültigen Grablegung der schönen Hypothese, mit Antibiotika die KHK-Prävention verbessern zu können.
In ACES sind 4012 Patienten mit stabiler KHK ein Jahr lang mit Azithromycin (600 mg einmal wöchentlich) oder Placebo behandelt worden. Nach einer Follow-up-Dauer von vier Jahren waren die Raten tödlicher und nicht tödlicher Koronarereignisse mit 22,3 Prozent (Azithromycin) und 22,4 Prozent (Placebo) nahezu identisch, berichtete Professor J. Thomas Grayston aus Seattle. Zwar wurde im zweiten und dritten Jahr der Beobachtung ein Trend zugunsten des Antibiotikums erkennbar, der sich allerdings im folgenden Jahr wieder umkehrte.
Kein Unterschied im primären Endpunkt nachzuweisen
Im Antibiotika-Arm der PROVE-IT-Studie erhielten 4162 Patienten nach akutem Koronarsyndrom 1,6 Jahre lang entweder eine Behandlung mit dem Chinolon Gatifloxacin (10 Tage pro Monat täglich 400 mg) oder Placebo. Gemessen an der Gesamtsterblichkeit und der Rate kardiovaskulärer Ereignisse war auch in dieser Studie nach 30monatigem Follow-up keine präventive Wirkung der antibiotischen Behandlung zu erkennen (23,7 Prozent mit Gatifloxacin, 25,1 Prozent mit Placebo).
Angesichts des Scheiterns dieses Ansatzes sollten nun alle Anstrengungen darauf gerichtet werden, die Sekundärprävention mit als wirksam ausgewiesenen Therapien wie Plättchenhemmer, Betablocker, ACE-Hemmer und Statine in der Praxis zu verbessern, empfahl PROVE-IT-Studienleiter Professor Christopher Cannon aus Boston.