Innovationen in der Nutzenbewertung
Zwischen Klippen und Chancen
Bis zu 15 Monate dauert die frühe Nutzenbewertung. Welche Klippen entstehen für den Hersteller und seine Innovation? Mit welchen Ergebnissen für Arzt und Patient?
Veröffentlicht:Mit dem Inkrafttreten des Arznei- mittelmarktneuordnungsgesetzes (AMNOG) zum Jahresbeginn 2011 haben sich die Rahmenbedingungen für Pharma-Unternehmen, die Arzneimittel mit neuen Wirkstoffen auf den Markt bringen, fundamental verändert.
Jedes dieser Arzneimittel muss unmittelbar nach der arzneimittelrechtlichen Zulassung und mit dem Start im deutschen Markt den Prozess der frühen Nutzenbewertung durchlaufen.
Rascher Zugang zu Innovationen
Wichtig für Ärzte: Jedes neue Arzneimittel, das nicht ausdrücklich durch Gesetz ausgeschlossen ist (im Wesentlichen sind dies sogenannte Lifestyle-Präparate), ist eine Kassenleistung und kann verordnet werden.
Damit ist der rasche Zugang der Patienten zu Innovationen grundsätzlich gesichert. Der Arzneimittelhersteller setzt den Preis autonom fest, meist orientiert an bereits vorhandenen Therapieoptionen.
Beim Start in den deutschen Markt ist der Unternehmer verpflichtet, ein Nutzendossier beim Gemeinsamen Bundesausschuss einzureichen. Das Dossier muss folgende Informationen enthalten:
• die Indikation,
• den medizinischen Nutzen,
• den medizinischen Zusatznutzen im Verhältnis zur zweckmäßigen Vergleichstherapie,
• die Zahl der Patienten und Patientengruppen, für die ein bedeutsamer Zusatznutzen besteht,
• die Kosten der neuen Therapie und der Vergleichstherapie für die gesetzliche Krankenversicherung und
• Anforderungen an eine qualitätsgesicherte Anwendung.
Bereits an dieser Stelle können sich für den Hersteller und sein neues Arzneimittel Klippen auftun. So muss sich das Nutzendossier zwangsläufig auf Daten stützen, die im Rahmen der klinischen Studien für die arzneimittelrechtliche Zulassung durch nationale und internationale Behörden zur Wirksamkeit und Unbedenklichkeit erarbeitet worden sind.
Das Design dieser Studien ist von den Behörden mitbestimmt und genehmigungspflichtig. Das betrifft die Auswahl von Patientenpopulationen, die Indikation, die Endpunkte, aber auch mögliche Vergleichstherapien.
Bislang ist nicht gewährleistet, dass der Gemeinsame Bundesausschuss die Zulassungsstudien in vollem Umfang akzeptiert. Ferner gibt es keine regelhafte Einbindung der Zulassungsbehörden in Entscheidungen des Bundesausschusses über die nach seinen Vorstellungen notwendigen Anforderungen an das Nutzendossier.
Gerade beim Start der frühen Nutzenbewertung trat eine zusätzliche Schwierigkeit ein: Hersteller sahen sich mit Anforderungen konfrontiert, die sie bei Planung ihrer Zulassungsstudien - diese liegt bereits mehrere Jahre zurück - noch nicht berücksichtigen konnten, weil das AMNOG nicht bekannt war.
Vorgesehen ist zwar eine Beratung des Herstellers durch den Gemeinsamen Bundesausschuss. Dieser Beratung mangelt es aber an Verbindlichkeit, denn endgültig entscheidet der Bundesausschuss erst mit dem Beschluss über den Zusatznutzen auch über die zugrunde gelegte Vergleichstherapie. Das heißt: Im laufenden Verfahren können sich auch Spielregeln ändern.
Besonders problematisch ist ein Dissens bei der Vergleichstherapie, und zwar dann, wenn der Hersteller sein Nutzendossier auf eine innovative Vergleichstherapie abgestellt hat, der Bundesausschuss aber eine vor Jahrzehnten eingeführte generische Therapie zum Bewertungsmaßstab macht.
Wählt der Hersteller eine andere als die vom GBA ins Auge gefasste Vergleichstherapie, so geht er damit das Risiko ein, dass das Institut für Qualität und Wirtschaftlichkeit (IQWiG), das eine gutachterliche Empfehlung zum Zusatznutzen erarbeitet, den Nachweis eines Zusatznutzens aus formalen Gründen als nicht erbracht ansieht.
Denn in diesem Fall hat der Hersteller die Vorgaben des GBA nicht beachtet.
Allerdings kann man dem Bundesausschuss keinen Vorwurf aus der Wahl einer generischen Vergleichstherapie machen. Denn der Verordnungsgeber hat dazu eine klare Vorgabe gesetzt: Vorrangig sollen als Vergleich Arzneimittel mit Festbetrag als Maßstab herangezogen werden.
Das ist eine Vorschrift, die die Interessen der Krankenkassen berücksichtigt. Denn ohne Anerkennung eines Zusatznutzens besteht aus Sicht des GKV-Spitzenverbandes bei der Verhandlung eines Erstattungsbetrages praktisch kein Spielraum: er wird auf dem Niveau des Generika-Preises angesiedelt.
Eine solche Konstellation ist keine hypothetische Theorie, sondern bereits Realität geworden, beispielsweise im Zuge der Bewertung des Antidiabetikums Linagliptin.
Während die beiden Anbieter ihr Nutzendossier wie zuvor schon in Frankreich auf den Vergleich von Sitagliptin abgestützt hatten, entschied der Bundesausschuss für die bereits Jahrzehnte alte Therapie mit Sulfonylharnstoffen.
Schon aus formalen Gründen - weil die Hersteller in ihrem Dossier keine mit Studiendaten belegten Aussagen über einen Zusatznutzen von Linagliptin zu der vom GBA vorgegebenen Vergleichstherapie machten - kamen das IQWiG und der Bundesausschuss zu dem Fazit: Kein Zusatznutzen belegt.
Angesichts des Risikos, vor dem Bundesausschuss zu scheitern, hatten die Anbieter Linagliptin erst gar nicht auf dem deutschen Markt zur Verfügung gestellt.
Bei den Verhandlungen mit dem GKV-Spitzenverband zeigte sich, dass die immense Kluft zwischen dem Preis einer bereits Jahrzehnte alten Standardtherapie und dem Preisniveau für Innovationen unüberbrückbar war und der Kassenverband auf einem generischen Preisniveau beharrte, wurde die Opt-Out-Lösung von den beiden betroffenen Unternehmen bestätigt: einstweilen - bis zum Ergebnis einer erneuten frühen Nutzenbewertung auf der Basis eines korrigierten Dossiers - wird Linagliptin in der deutschen Arzneimittelversorgung nicht zur Verfügung stehen.
Eine ähnliche Konstellation ergab sich für das Neuroleptikum Retigabin, mit einem Unterschied: Der Hersteller hatte dieses Medikament nach der Zulassung in Deutschland eingeführt.
Aber auch in diesem Fall wählte der Bundesausschuss eine alte, aus Sicht des Herstellers wenig geeignete Vergleichstherapie. Das Ergebnis: Die Verhandlungen mit dem GKV-Spitzenverband scheiterten, der Hersteller bietet Retigabin nicht mehr in Deutschland an.
In diesem Fall waren aber bereits mehrere hundert Patienten auf das Arzneimittel eingestellt worden. Für sie besteht die Möglichkeit, das Antiepileptikum über eine Auslandsapotheke zu beziehen.
Auch aus der Sicht mancher Krankenkassen war die Entscheidung des Bundesausschusses und ihres Spitzenverbandes nicht glücklich. Einige bedeutende Kassen kündigten unverzüglich an, bis auf Weiteres den im Ausland üblichen Preis zu erstatten.
Als ökonomisch problematisch erweist sich vor allem die Vorgabe des Verordnungsgebers, vorzugsweise Arzneimittel mit Festbetrag, als Vergleichsstandard heranzuziehen.
Aus der Interessenlage der Krankenkassen erscheint es nachvollziehbar, dann auch den Generikapreis zur Grundlage der Verhandlungen über den Erstattungsbetrag oder den Rabatt zu machen. Wird kein Zusatznutzen anerkannt, ist der Erstattungsbetrag gleich dem Generikapreis oder Festbetrag.
Im besten Fall: Praxisbesonderheit
Dabei wird nicht berücksichtigt, dass sich Marktbedingungen für Arzneimittel, die bereits mehr als ein Jahrzehnt auf dem Markt sind, im Zeitablauf gravierend geändert haben:
•Zum einen haben sich Forschungs- und Entwicklungskosten dramatisch erhöht - der Unterschied ist umso größer, je länger der Zeitabstand zwischen der Markteinführung der Vergleichstherapie und der Innovation ist.
• Zum anderen beginnt nach Patentablauf älterer Originale in Deutschland ein intensiver Preiswettbewerb der Generikahersteller, der durch das System der Festbeträge in Kombination mit Zuzahlungsbefreiungen verschärft wird.
Eine solche Konstellation führt für den Arzneimittelhersteller zu einem Dilemma: An sich ist der deutsche Markt von seinem Volumen her interessant.
Andererseits gehen aufgrund seiner Bedeutung vom deutschen Markt auch Preissignale für das Ausland aus. Würde ein Hersteller für sein neues Produkt einen Generikapreis in Deutschland akzeptieren, käme es international zu einer Abwärtsspirale.
Auch unter dem Gesichtspunkt der medizinischen Versorgung ist der Vergleich mit alten Therapien problematisch. Etwa bei Antibiotika, für die bei wachsenden Resistenzen spezifischer Ersatz gesucht wird.
Auch hier gilt: Je älter der Therapiestandard, desto niedriger der Preis. Und umso ungünstiger das Verhältnis zwischen Zusatznutzen und Zusatzkosten.
Andererseits können Nutzenbewertung und Erstattungsbetrag Ärzten auch den Einsatz von Innovationen erleichtern - wenn sie als Praxisbesonderheit anerkannt werden. Bei Beachtung der Indikation entsteht für den Arzt eine regressfreie Zone (siehe Grafik unten rechts).
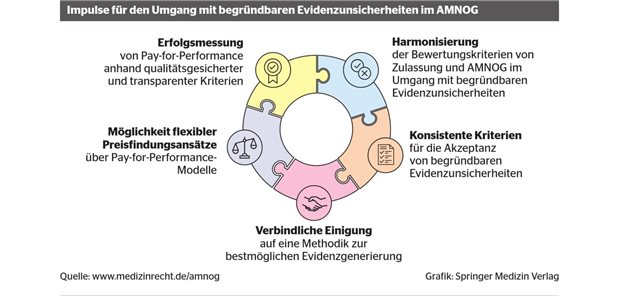
Fazit: Auch wenn es inzwischen eine Reihe einvernehmlicher Ergebnisse der frühen Nutzenbewertung gibt, so müssen anhand der praktischen Erfahrungen Korrekturen im "lernenden System" erfolgen.