Zukunftswerkstatt Gesundheitsvorsorge
Prävention muss bei den Kindern beginnen!
Prävention und Vorsorge in Deutschland bleiben weit unter ihren Möglichkeiten. Eine interdisziplinär besetzte Initiative hat sich zum Ziel gesetzt, bis zum Sommer nächsten Jahres eine Vision Vorsorge 2030 zu schreiben. Das Ergebnis der ersten Zukunftswerkstatt: Bei den Kindern starten!
Veröffentlicht:
Brainstorming für eine bessere Prävention und Vorsorge. Ein Zwischenfazit der interdisziplinären Expertenrunde: Die Politik muss sich – ähnlich wie beim Klimawandel – neu organisieren.
© Stephanie Pilick
Deutschland geht sorglos mit der Gesundheit seiner Bürger um. So verschenken wir gesunde Lebensjahre und kommen hinsichtlich Lebenserwartung und Gesundheitsniveau gemessen an dem Aufwand, den wir in unserem Gesundheitssystem betreiben, in allen internationalen Vergleichsstudien nur auf mittelmäßige Werte. Das sind die Fakten:
- Lebenserwartung: Bundesbürger erreichen heute im Durchschnitt ein Alter von 80,64 Jahre, die französischen Nachbarn werden jedoch – bei etwa gleichem Aufwand für die kurative Medizin – 82,3 Jahre alt, einsame Spitzenreiter sind die Japaner mit einer Lebenserwartung von 84 Jahren.
- Sozialer Gradient: Der Unterschied der Lebenserwartung zwischen dem obersten und dem untersten Einkommensperzentil beträgt zehn Jahre. Bildung (vor allem auch des Elternhauses) bestimmt Gesundheitswissen und Lebensstil, berufliche Chancen, Lebenszufriedenheit und soziale Teilhabe – allesamt Faktoren, die die gesundheitliche Entwicklung beeinflussen. Es ist in Deutschland aber nicht einfach, den „ererbten“ sozialen Status im gegebenen Bildungssystem zu überwinden.
- Adipositas ist eine der wichtigsten Ursachen für die großen Volkskrankheiten Diabetes, Herz-Krauslauf-Erkrankungen und Krebs. Fast jeder fünfte Deutsche ist adipös, die Mehrheit ist mindestens übergewichtig. Tendenz steigend.
- Adipositas bei Kindern: 15,5 Prozent sind betroffen, am stärksten Kinder in der Pubertät mit einem Anteil von über 20 Prozent. Großen Einfluss hat der Sozialstatus des Elternhauses: Ist der niedrig, dann ist das Adipositas-Risiko mit fast 26 Prozent mehr als dreimal so hoch wie bei einem Kind aus höheren sozialen Schichten.
Die sehr wahrscheinliche Folge ist die Entwicklung von Stoffwechselstörungen, insbesondere eines Diabetes mellitus Typ 2. Jährlich werden 500 000 Neuerkrankungen diagnostiziert, die Prävalenz ist allein zwischen den Jahren 2009 und 2015 von 8,9 auf 9,5 Prozent der Bevölkerung gestiegen, wie aus dem KBV-Versorgungsatlas hervorgeht.
Zwischen dem Expertenwissen über Krankheitsentstehung und -entwicklung sowie die Möglichkeiten, beides positiv zu beeinflussen einerseits und realen Verhaltensweisen von Individuen und gesellschaftlichen Gruppen bis hin zu staatlichen Institutionen klafft aber eine tiefe Lücke: die Vorsorgelücke.
Ideen, wie sie geschlossen oder zumindest deutlich verringert werden kann, will die Initiative „Gesundheitsvorsorge der Zukunft“ suchen – angestoßen vom Springer Medizin Verlag, zu dem die „Ärzte Zeitung“ gehört, und dem forschenden Pharma-Unternehmen Pfizer. Ein erster Zukunftswerkstatt-Workshop hat nun Ausgangspunkte, die wichtigsten Handlungsfelder und damit auch politische Prioritäten für eine wirksamere Präventionsstrategie identifiziert.
Brainstorming für eine Strategie
Zwei Dutzend Experten haben einen Nachmittag lang Schritt für Schritt Einflüsse, aber auch politische Bedingungen für eine wirksamere Vorsorge diskutiert. Mit dabei waren Ärzte aus Forschung und Klinik, niedergelassene Haus- und Fachärzte, Gesundheitswissenschaftler und Gesundheitsökonomen, Patientenvertreter, Start-up-Unternehmer und Kommunikationsfachleute.
Der erste Schritt: eine Liste von Kriterien für eine wirkungsvollere Vorsorge – Handlungsoptionen, ganz unvoreingenommen gesehen. Der zweite Schritt: eine kurze Pause zum Denken, die in eine elektronische Abstimmung über eine Priorisierung der Kriterien mündet. Auf den ersten drei Plätzen landen Prävention in Lebenswelten – ein Ansatz, der mit dem in der vergangenen Legislaturperiode beschlossenen Präventionsgesetz gestartet worden ist –, Patient Empowerment und Health-in-All-Policies (HiAP). Auf den weiteren Plätzen folgen die Forderungen nach einem lernenden System und die Implementation stärkerer Anreize.
Der dritte Schritt ein Zwischenstopp: die Frage nach einer Einschätzung, in welchem Maße Deutschland die erarbeiteten Kriterien für eine wirkungsvolle Gesundheitsvorsorge gegenwärtig erfüllt. Das Ergebnis ist ernüchternd. Der Zielerreichungsgrad (Wirkungsgrad) von Prävention und Vorsorge in Deutschland wird auf 15,4 Prozent geschätzt – und das heißt, dass zumindest noch theoretisch ein Potenzial von über 80 Prozent nicht erschlossen ist.
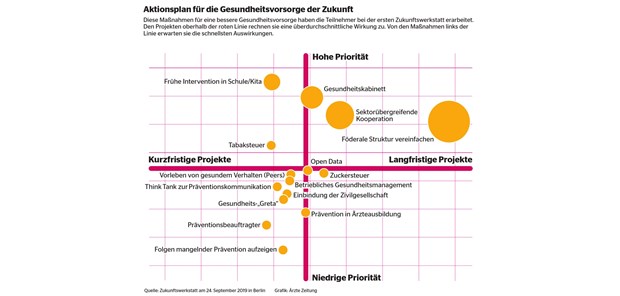
© Ärzte Zeitung
Das gilt auch für Ansätze wie Patient Empowerment und Prävention in Lebenswelten, die leicht über dem durchschnittlichen Zielerreichungsgrad eingestuft werden; auch hier verbleibt noch außerordentlich viel Luft nach oben, vor allem wenn man bedenkt, dass diesen Kriterien eine hohe Priorität, und bei entsprechender Intensität auch eine starke Breitenwirkung zugemessen wird. Ein weites Feld für Investitionen in einen besseren Gesundheitsstatus und zur Vermeidung von Krankheiten.
Ein ganz klarer Konsens besteht darin, worauf sich eine Präventionsstrategie prioritär, schnell und mit starkem Mitteleinsatz richten muss: Kinder und Jugendliche. Kitas und Schulen werden damit zu der Lebenswelt, in der eine Präventionsstrategie performant sein muss.
Besonders groß ist auch der Nachholbedarf bei einem Health-in-All-Policies-Ansatz, den es in Deutschland praktisch noch nicht gibt. Das hängt damit zusammen, dass politische Kompetenzen und Eingriffsmöglichkeiten an den Grenzen des jeweiligen Ressorts enden. Dieses Ressortdenken funktioniert im Gesundheitswesen solange gut, wie es sich nur als „Reparaturbetrieb von Krankheiten“ versteht. Jedoch stößt es rasch an Grenzen, wenn es um die Vorbeugung geht. Denn dann müssten andere politische Ressorts einbezogen werden.
Das Gesundheitskabinett
Fasst man die Bedingungen für das Entstehen guter Gesundheit (oder vice versa für die Krankheitsentstehung) weiter, spielen Kultur, Bildung, Ernährung, Arbeitsbedingungen und Infrastrukturen für Verkehr, Information und Umwelt eine erhebliche Rolle. Das Organisationsprinzip einer Regierung – auf Bundes- wie auf Landesebene – gerät ins Rutschen und bedarf einer Restrukturierung.
Unter anderem damit haben sich auch drei Untergruppen des Workshops intensiver befasst und die Idee einer neuen politischen Organisationsform bei der politischen Willensbildung, der Entwicklung von Instrumenten und der Verantwortlichkeit formuliert: die Etablierung eines Gesundheitskabinetts. Dieses Kabinett hätte die Aufgabe, aus seiner jeweils spezifischen Perspektive seinen mit den benachbarten Ressorts abgestimmten Beitrag zur Vorsorge- und Präventionspolitik zu leisten.
Als eine besonders hohe Hürde für eine durchgängige, den Bürger in seiner Lebenswelt erreichenden Präventionspolitik wurde die föderale Struktur der Bundesrepublik identifiziert. Das gesamte Bildungswesen liegt in der Länderhoheit, damit die Ausstattung von Kitas und Schulen sowie die Ausgestaltung und Verbindlichkeit von Lehrplänen einschließlich der Nutzung neuer didaktischer Möglichkeiten, etwa durch die Digitalisierung. Gleiches gilt für den in der Verantwortung der Länder liegenden Öffentlichen Gesundheitsdienst, dessen Bedeutung – gerade für die Prävention – über Jahrzehnte geschwächt worden ist. Oder die Einbindung von Kommunen, jener Lebenswelt, die jeder Einzelne unmittelbar erfährt, nutzen, aber auch mit beeinflussen kann. Den Föderalismus so zu organisieren, dass er für Health-in-All-Policies tauglich wird, bleibt eine Langfrist-Aufgabe, allerdings eine, die mit hoher Priorität verfolgt werden muss.

Professor Mathias Bellinghausen, Hochschule für angewandtes Management, Unna
© Stephanie Pilick
Ich würde mir wünschen, dass die kommunale Gesundheitsförderung ein höheres Gewicht bekommt. Denn in der Kommune geschieht die Synchronisierung von Lebenswelten. Das sind Schulen und Kindertagesstätten, Arbeitsplätze, aber auch der gesamte Freizeitsektor und das Vereinsleben. Ich plädiere dafür, dass jede Gemeinde einen sachverständigen Präventions- und Gesundheitsberater haben sollte.
Zum Zweiten ist wichtig, dass bei der Prävention nicht nur die Medizin eine Rolle spielt, sondern vor allem auch die Kommunikation weiterentwickelt wird. Die Zeigefinger-Pädagogik haben wir ausreichend ausprobiert – jetzt ist es nötig, Beispiele zu entwickeln, um die positiven Aspekte von Prävention anschaulich zu machen.

Professor Reinhard Busse, Gesundheitsökonom, TU Berlin
© Stephanie Pilick
Mit der Initiative Gesundheitsvorsorge der Zukunft sind wir gestartet mit einem Workshop von Experten aus sehr unterschiedlichen Richtungen: aus der Medizin, aus Start-up-Unternehmen bis hin zu Sportwissenschaftlern und Kommunikationsfachleuten.
Wir haben sehr viele Ergebnisse zusammengetragen und sind zu dem Schluss gekommen: Die praktizierte Prävention ist längst nicht so gut, wie sie sein müsste. Wir haben ein breites Spektrum von Aufgaben identifiziert. Wie beispielsweise die Prävention in Lebenswelten, um die richtigen Zielgruppen zu erreichen, bis hin zu politisch-organisatorischen Maßnahmen wie die Bildung eines Gesundheitskabinetts ähnlich wie dies jetzt in der Klimapolitik ressortübergreifend geschieht.

Professor Klaus Wahle, Allgemeinarzt, Münster
© Stephanie Pilick
Prävention kann nicht von einem Einzelnen bewältigt werden. Darum bin ich froh, dass ich hier in einer Gruppe mitarbeite, die einen Querschnitt aus den unterschiedlichsten Bereichen unseres Lebens und unserer Gesellschaft darstellt. Glücklicherweise nicht nur Ärzte.
Prävention treibt mich aber auch als Arzt seit Jahren um, denn Vorbeugen ist besser als Heilen. Aber was die medizinische Prävention angeht, so haben wir einen ausgeprägten Streit der Experten, ohne die Bedürfnisse der Menschen zu kennen. Die aber müssen wir wissen und berücksichtigen.
Mein Spezialgebiet ist die Impfprävention: Daher plädiere ich vehement für die Förderung des Impfens, weil mit jeder Impfung Krankheit verhindert und Leben gerettet werden kann.

Martin Fensch,Pfizer Deutschland
© Stephanie Pilick
Vermeiden, früher diagnostizieren, besser behandeln – darum geht es bei unserer Initiative. Dazu müssen wir die Prävention in die Mitte der Gesellschaft tragen.
Es ist nach meiner Meinung ein nicht tragbarer Zustand, dass wir in Deutschland in vielen Bereichen wissen, wie wir es besser machen können, dass wir aber vermeidbare Krankheiten tatsächlich nicht verhindern. Wir können uns das nicht erlauben aus der Sicht der Patienten, aber auch nicht aus der gesellschaftlichen und systemischen Perspektive.
Das Geld, das wir für vermeidbare Erkrankungen aufwenden, brauchen wir an anderer Stellen, bei schweren und chronischen Erkrankungen, im Alter sowie für die Weiterentwicklung und Innovationsfähigkeit unseres Gesundheitswesens.

Professor Elisabeth Steinhagen-Thiessen, Charité Berlin
© Stephanie Pilick
Wenn ich an Prävention denke, dann stehen mir die Haare zu Berge. Aber irgendwo müssen wir anfangen!
Mein Vorschlag: Wir starten bei den Herz-Kreislauf-Erkrankungen. Denn wir kennen die Risikofaktoren, wir können sie frühzeitig entdecken, wenn noch gar keine Krankheit entstanden ist. Und wir können sehr gut intervenieren.
Wir können schon bei Neugeborenen Risikofaktoren entdecken und ganz gezielt die betroffenen Familien beraten und handeln. So können wir es schaffen, dass wir in zehn Jahren von wenigen Ausnahmen abgesehen keine Herzinfarkte und keine koronaren Herzerkrankungen mehr haben. Und bei älteren Menschen müssten Mobilität und Sturzprävention ganz oben stehen: Osteoporose ist heute vermeidbar.

Dr. Stefan Waller, Kardiologe, Berlin
© Stephanie Pilick
Ich sehe zwei wichtige Aspekte: erstens die Bedeutung der Eigenverantwortung und Motivation von Menschen für ein gesundes Leben. Da entsteht im Moment ein riesiges Potenzial der Förderung durch die Digitalisierung, weil wir die Menschen über das Internet erreichen können. Jeder Mensch, der gesund leben will, muss dabei unterstützt werden durch gute Informationen über gesunde Verhaltensweisen. Das gilt natürlich auch für unsere Patienten. Zweitens müssen wir den Gesetzgeber mehr in die Pflicht nehmen. Notwendig sind stärker wirkende Anreize für gesundes Verhalten und Sanktionen bei ungesundem Lebensweisen. Der Gesetzgeber hat aber auch Schutzpflichten, beispielsweise vor ungesunden Nahrungsmitteln. Etwa durch eine Zuckersteuer.
Impressum
Springer Medizin Verlag GmbH, Am Forsthaus Gravenbruch 5–7, 63263 Neu-Isenburg
Geschäftsführer: Joachim Krieger, Fabian Kaufmann
V.i.S.d.P.: Wolfgang van den Bergh › Bericht: Helmut Laschet › Redaktion: Denis Nößler
© Springer Medizin Verlag GmbH
Die Springer Medizin Verlag GmbH ist Teil der Fachverlagsgruppe Springer Nature
Mit freundlicher Unterstützung der Pfizer Deutschland GmbH, Berlin




