Antikörper-Therapie
Bald neue Optionen bei endokriner Orbitopathie
Noch den Corticosteroide und Bestrahlung Standard bei endokriner Orbitopathie. Spezifische Antikörper warten auf die Zulassung. „Small Molecules“ erscheinen am Horizont.
Veröffentlicht: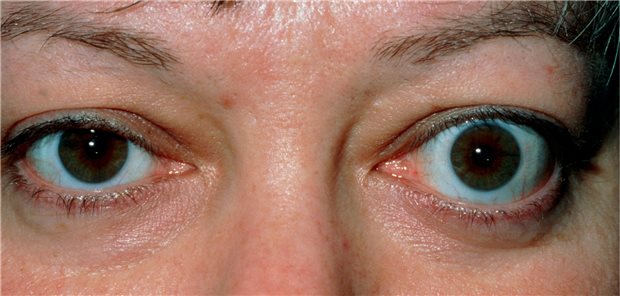
© Marazzi / science photo library / Agentur Focus
In der Therapie von Patienten mit endokriner Orbitopathie (EO) habe es eine lange Durststrecke gegeben, sagte Prof. Dr. Anja Eckstein. Bald stünden jedoch auch in Deutschland spezifische Antikörper zur Verfügung, zudem werde an sogenannten „small molecules“ geforscht. Aktuell seien noch immer die Selen-Substitution, hochdosierte i.v. Corticosteroide und die Orbitaspitzen-Bestrahlung der Standard. Immunsupressiva wie sie etwa aus der Rheumatologie bekannt sind, würden bei EO-Patienten häufig off-label eingesetzt. „Essentiell ist die Überweisung zum Schilddrüsen-Spezialisten, damit die Schilddrüsenfunktion so rasch wie möglich normalisiert wird“, erinnerte Ophthalmologin vom Uniklinikum Essen.
Ebenfalls wichtig: Die Patienten müssten das Rauchen einstellen. Raucher hätten ein deutlich höheres Risiko für einen schweren Verlauf dieser Autoimmun-Erkrankung. Doppelbilder würden bei Rauchern sechsmal häufiger auftreten als bei Nicht-Rauchern. Immer helfen könne man den Patienten mit einer Lokaltherapie. „Die Lidspalte ist meist vergrößert, die Tränenproduktion vermindert“, so die Leiterin des Orbitazentrums. „Verordnen sie Tränenersatzmittel“, riet Eckstein bei einer Online Veranstaltung von Sanofi.
Die Schwere der endokrinen Orbitopathie werde weiterhin in drei Grade eingeteilt: 1) eine milde EO mit wenig Minderung der Lebensqualität (LQ), 2) moderat-schwer mit deutlicher Einschränkung der LQ vor allem durch Doppelbilder sowie 3) die visusbedrohende EO. Hier zeige ein MRT eine deutliche Verdickung der Muskeln in der Augenspitze, das sogenannten „Coca-Cola-Bottle-Sign“. „Bei der Therapie-Entscheidung lassen wir uns von der Lebensqualität der Patienten leiten“, so Eckstein. Welche Therapie erfolge, hängt von der Krankheitsaktivität ab, die weiterhin mit dem Clinical Activity Score (CAS) beurteilt werde.
Neue Erkenntnisse habe es zur Pathogenese der EO gegeben, mit neuen Therapie-Ansätzen, sagte Eckstein. So binden die TSH-Autoantikörper auch an die auf den Orbita-Fibroblasten vorkommenden TSH-Rezeptoren. Dann werde ein Cross-Talk zum Rezeptor des Wachstumsfaktors IFG1 (insuline-like growth factor) initiiert. Dieser Cross-Talk stimuliere die Hyaluronsäure-Produktion in den Orbita-Fibroblasten, was zur Gewebeverdickung führt. Hier setzt der neue Antikörper Teprotumumab an, der gegen den IGF1-Rezeptor gerichtet ist. Die Stimulation der Hyaluronsäure-Produktion werde unterbunden. In einer placebo-kontrollierten Studie habe unter dem Antikörper die Krankheitsaktivität angenommen, der Exophthalmus nach 18 Monaten um 3 mm zurückgegangen (N Engl J Med 2017; 376:1748-1761). Zudem besserte sich bei 60% der Patienten die Diplopie. Die direkte Blockade der Wirkung der Autoantikörper am TSH-Rezeptor mit Antikörpern oder mit sogenannten „small molecule drug-like antagonists“ befänden sich erst in Phase-1-Studien oder im Tiermodell. „Aber auch hier ist noch ganz viel zu erwarten.“
Mehr Infos zum Thema unter: www.infoline-schilddruese.de
Veranstaltung: Schilddrüsen-Update 2020 – Thyreologie interdisziplinär, 5. Juni 2020 online
Veranstalter: Sanofi (Henning)
Bericht: Dr. Michael Hubert, Springer Medizin




