Bewerber für den Galenus-Preis 2019
Ocrevus®– erste Therapie bei aktiver RMS und PPMS durch B-Zell-Depletion
Ocrelizumab (Ocrevus®) von Roche kann bei Patienten mit schubförmiger Multipler Sklerose (MS) die Krankheitsaktivität schnell und langanhaltend unter Kontrolle bringen. Bei früher primär progredienter MS ermöglicht der monoklonale Anti-CD20-Antikörper eine Verlangsamung der Behinderungsprogression.
Veröffentlicht: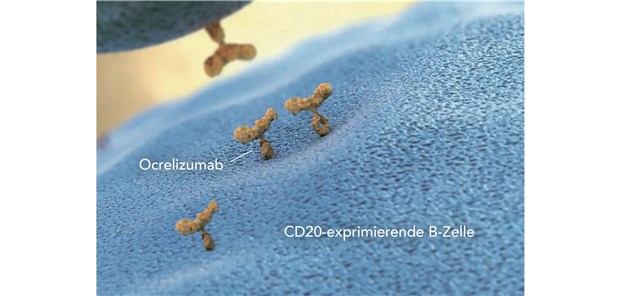
Ocrelizumab bindet zielgerichtet an das Oberflächenprotein CD20 auf CD20-exprimierenden B-Lymphozyten. Letztendlich wird infolgedessen die Entzündungsaktivität gebremst und so die Zahl der MS-Schübe reduziert.
© Roche
Der Multiplen Sklerose liegen entzündliche und neurodegenerative Prozesse zugrunde, die zu einer Zerstörung der Myelinscheiden führen und bleibende axonale Schäden auslösen können. Etwa 85 Prozent aller MS-Patienten haben zunächst einen schubförmig remittierenden Verlauf (RRMS). Nach zehn bis 20 Jahren kann eine unbehandelte RRMS in eine sekundär progrediente MS (SPMS) übergehen, die in manchen Fällen auch weiterhin mit Schüben einhergehen kann (rSPMS).
Die RRMS und die rSPMS werden zusammen als schubförmige MS (RMS) bezeichnet. Anders als RMS-Patienten zeigen Patienten mit einer primär progredienten MS (PPMS) bereits zu Beginn der Erkrankung schubunabhängige, fortschreitende neurologische Beeinträchtigungen. Von einer PPMS sind etwa 15 Prozent aller MS-Patienten – Männer und Frauen gleichermaßen – betroffen. Trotz einer Vielzahl an verfügbaren verlaufsmodifizierenden MS-Therapeutika besteht für die Behandlung von Patienten mit einer aktiven RMS immer noch ein erheblicher Bedarf an hochwirksamen und gleichzeitig gut verträglichen Therapieoptionen. Für Patienten mit PPMS gab es bislang keine zugelassenen Therapien.
Erste zugelassene Therapie bei PPMS
Seit Januar 2018 ist mit dem humanisierten monoklonalen Anti-CD20-Antikörper Ocrelizumab (Ocrevus®) von Roche erstmals eine wirksame und zugelassene Therapieoption erhältlich für erwachsene Patienten mit früher PPMS, charakterisiert anhand der Krankheitsdauer und dem Grad der Behinderung sowie mit Bildgebungsmerkmalen, die typisch für eine Entzündungsaktivität sind. Außerdem ist der neue Wirkstoff auch zur Behandlung erwachsener Patienten mit RMS mit aktiver Erkrankung, definiert durch klinischen Befund oder Bildgebung, zugelassen.RMS: Krankheitsaktivität reduziert
Die Ergebnisse der Phase-III-Studien OPERA I und II belegen die Wirksamkeit von Ocrelizumab bei insgesamt 1656 Patienten mit RMS. In den beiden Studien wurden die Patienten entweder mit Ocrelizumab (600 mg i. v. alle 24 Wochen) oder mit Interferon beta-1a (44 μg s. c. dreimal pro Woche) behandelt.Die jährliche Schubrate (primärer Endpunkt) sank unter Ocrelizumab über 96 Wochen um 46 Prozent (OPERA I) bzw. 47 Prozent (OPERA II) im Vergleich zur Therapie mit Interferon beta-1a (jeweils p < 0,001). In Bezug auf die kernspintomografisch gemessene Krankheitsaktivität war die Antikörpertherapie ebenfalls deutlich überlegen.
Geringere Behinderungsprogression
Außerdem ergab eine präspezifizierte gepoolte Analyse der Daten aus beiden Studien, dass das Risiko für eine über 12 bzw. 24 Wochen bestätigte Behinderungsprogression unter Ocrelizumab gegenüber Interferon beta-1a jeweils signifikant um 40 Prozent reduziert wurde (12 Wochen: p < 0,001; 24 Wochen: p = 0,003). Die Wahrscheinlichkeit, den NEDA (No Evidence of Disease Activity)-Status zu erreichen, stieg unter Ocrelizumab um 64 Prozent (OPERA I) bzw. 89 Prozent (OPERA II) im Vergleich zu Interferon beta-1a (jeweils p < 0,0001). Der positive Effekt von Ocrelizumab auf die Schubrate, Behinderungsprogression und MRTParameter zeigte sich in allen relevanten Subgruppen.Die placebokontrollierte, 2:1 randomisierte Phase-III-Studie ORATORIO untersuchte die Wirksamkeit und Sicherheit von Ocrelizumab bei 732 Patienten mit PPMS. Die Patienten erhielten alle 24 Wochen 600 mg des Anti-CD20-Antikörpers oder Placebo. Im Vergleich zu Placebo reduzierte dieser das Risiko einer nach 12 bzw. 24 Wochen bestätigten Behinderungsprogression um 24 Prozent (p = 0,03) bzw. 25 Prozent (p = 0,04). Der Behinderungsgrad wurde anhand der EDSS (Expanded Disability Status Scale) erfasst. Das Risiko für einen EDSS-Wert ≥ 7,0 und somit für den Beginn der Rollstuhlpflicht wurde unter Verum ebenfalls deutlich reduziert.
In der offenen Anschlussstudie hielt die Wirksamkeit über mehr als fünf Jahre an. Überdies nimmt Ocrelizumab positiven Einfluss auf den Erhalt der Hand- und Armfunktion der PPMS-Patienten.
Einfaches Therapiemanagement
Das Sicherheits- und Verträglichkeitsprofil von Ocrelizumab war in Phase-III-Studien vergleichbar mit jenem von Interferon beta-1a und Placebo. Häufigste Nebenwirkungen waren Infusionsreaktionen und Infektionen der oberen Atemwege, die überwiegend leicht bis mittelschwer verliefen.Die Behandlung mit Ocrelizumab erfolgt als Intervalltherapie: Als Initialdosis erhalten die Patienten zwei separate intravenöse Infusionen von jeweils 300 mg im Abstand von zwei Wochen. In der Erhaltungstherapie werden jeweils 600 mg als Einzelinfusion alle sechs Monate gegeben. Unter Ocrelizumab ist kein therapiebezogenes Monitoring erforderlich. (aam)
Ocrevus – selektiv gegen CD20-positive B-Lymphozyten
Ocrelizumab ist ein rekombinanter humanisierter monoklonaler Antikörper, der gezielt an das Oberflächenprotein CD20 auf B-Lymphozyten (CD20-positive B-Zellen) bindet. Diese spielen bei der Schädigung der Myelinschicht und der axonalen Zerstörung eine wichtige Rolle.
Auf welchen Wirkmechanismen der therapeutische Effekt von Ocrelizumab beruht, ist noch nicht vollständig geklärt. Angenommen wird, dass es zu einer zielgerichteten Zerstörung der CD20-exprimierenden B-Zellen, kommt. Durch die selektive Depletion dieser Zellen kann Ocrelizumab weitreichende immunmodulierende Effekte erreichen. Somit werden Entzündungen unterdrückt, die Zahl der MS-Schübe reduziert und die Progression der Behinderung gebremst.
Stamm- oder Plasmazellen, die kein CD20 exprimieren, werden unter der Therapie mit Ocrelizumab nicht beeinträchtigt, sodass relevante Funktionen des Immunsystems und die Bildung neuer B-Zellen erhalten bleiben.










