Interview
Darum ist die Magenkarzinom-Therapie im Wandel
Die Therapie von Karzinomen des Magens und des ösophagogastralen Übergangs hat etliche Neuerungen und Verbesserungen erfahren. Auch die Leitlinien wurden geändert. Einer der Autoren erklärt, was sich verändert hat.
Veröffentlicht:
Weltweit zählt das Magenkarzinom zu den häufigsten Tumoren. In Deutschland ist es rückläufig.
© MEDIMAGE / SCIENCE PHOTO LIBRARY / Agentur Focus
Professor Dirk Arnold: In der Tat kann in Deutschland, ebenso wie in anderen Industrienationen, seit Jahren ein Rückgang der Erkrankungs- und Sterberaten beobachtet werden. Diese Abnahme der distalen Magenkarzinome lässt sich wahrscheinlich hauptsächlich auf die Eradikationstherapie zurückführen, mit der H.-pylori-Infektionen der Magenschleimhaut – ein wesentlicher Risikofaktor für die Entstehung von Magenkarzinomen – erfolgreich behandelt werden können.
Hinzu kommt, dass die bekannte Ätiologie über Lebensmittel heute weniger stark zum Tragen kommt – die bessere Haltbarmachung, die geringere Zufuhr von gesalzenen, gepökelten oder geräucherten Lebensmitteln. Zu einem Rückgang der im Bereich der Kardia bzw. des ösophagogastralen Übergangs gelegenen Tumoren leistet die häufiger und konsequenter vorgenommene Behandlung der Refluxkrankheit mit Protonenpumpen-Hemmern einen Beitrag.
Professor Dirk Arnold
- Aktuelle Position: Leiter der Abteilung für Onkologie mit Sektion Hämatologie, Asklepios Klinik Altona, Hamburg, und medizinischer Vorstand des Asklepios Tumorzentrums Hamburg.
- Forschung und Lehre: Professor Dirk Arnold ist Koordinator der ESMO für die Leitlinien zu Magen- und Ösophaguskarzinomen. Gemeinsam mit anderen war er an der Verfassung der Onkopedia-Leitlinie Magenkarzinom sowie der S3-Leitlinie beteiligt.
Magenfrühkarzinome werden meist zufällig entdeckt. Dennoch spricht sich die Deutsche Gesellschaft für Hämatologie und Medizinische Onkologie e. V. (DGHO) in der Onkopedia-Leitlinie gegen ein bevölkerungsbezogenes endoskopisches Screening-Programm aus. Weshalb? Sollten nicht zumindest Risikopatienten regelmäßig überwacht werden?
Arnold: Aufgrund der letztendlich doch geringen Inzidenz des Magenkarzinoms in Deutschland ist es unwahrscheinlich, dass ein Screening bei der asymptomatischen Bevölkerung sinnvoll – und nicht zuletzt auch kosteneffektiv – ist.
Die Überwachung von Risikopatienten ist dagegen fraglos empfehlenswert. Indem Patienten mit Refluxkrankheit oder Speiseröhrenentzündung behandelt und nachbeobachtet werden, findet eine solche Überwachung von Risikokollektiven in der Praxis de facto auch statt, und dies sollte konsequent umgesetzt werden.
Die Arbeitsgemeinschaft Internistische Onkologie (AIO) hat mit der FLOT4-Studie einen großen Erfolg in der Therapie des operablen Adenokarzinoms des Magens und des ösophagogastralen Übergangs (AEG) verbucht. Wird das FLOT-Schema zu einem neuen Standard in der perioperativen Chemotherapie werden? Und wenn ja, für welche Patienten?
Arnold: Ja, das FLOT(5-Fluorouracil [5-FU], Leucovorin, Oxaliplatin und Docetaxel)-Regime hat sich in Windeseile als Standardschema für die perioperative Therapie verbreitet, und bei fitteren, jüngeren Patienten, bei denen nichts gegen ein so intensives Protokoll spricht, ist es eindeutig das Schema der Wahl. Dafür spricht, dass es sich gegenüber dem ECF(Epirubicin, Cisplatin und 5-FU)-Regime in allen Endpunkten konsistent als überlegen erwiesen hat.
Dementsprechend hat diese Empfehlung auch in die Leitlinien der European Society for Medical Oncology (ESMO) Eingang gefunden. In der S3-Leitlinie "Magenkarzinom", die beim Deutschen Krebskongress ja erstmals vorgestellt wurde, ist FLOT ebenfalls als Standardschema benannt.
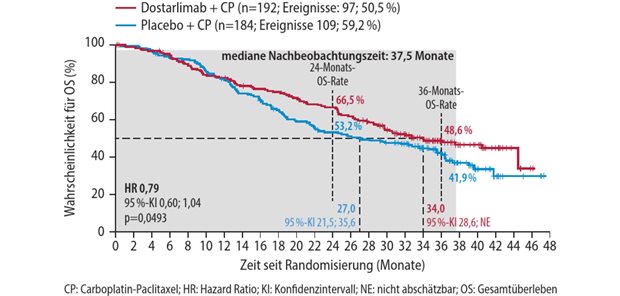
Kürzlich wurden die Ergebnisse der RAINFALL-Studie vorgestellt. Die Studie hat ihren primären Endpunkt, eine signifikante Verlängerung des medianen progressionsfreien Überlebens (PFS) für Ramucirumab in Kombination mit einer Chemotherapie gegenüber der alleinigen Chemotherapie zwar erreicht. Dennoch hat sich die Reduktion des Progressions- und Todesfallrisikos um 25 Prozent nicht in einen Überlebensvorteil übersetzt. Wie bewerten Sie diese Ergebnisse?
Arnold: Ramucirumab ist beim Magenkarzinom und AEG in der Zweitlinientherapie bekanntermaßen eine Standardtherapie, und wirksam sowohl als Monotherapie als auch synergistisch mit Paclitaxel, in der Kombinationstherapie. Der Angiogenesehemmer ist aber auch in der Erstlinientherapie als Kombinationspartner prinzipiell wirksam, denn sonst hätte sich das PFS in der RAINFALL-Studie nicht signifikant verbessert.
Für den ausgebliebenen Nachweis eines Überlebensvorteils lassen sich verschiedene Erklärungen finden. Zum einen erhalten heute einige Magenkarzinompatienten Zweit- und Drittlinientherapien, manche sogar noch eine Therapie in der vierten Linie. Diese Post-Progressions-Therapien spielen für den Behandlungsverlauf und das mediane Gesamtüberleben natürlich eine Rolle und können einen Vorteil in der Erstlinientherapie überdecken.
Zum anderen scheint es so zu sein, dass der VEGF ("vascular endothelial growth factor")-Signalweg erst in der Zweitlinie prognoserelevant wird. Darauf deuten auch die schon vor Jahren erhobenen Daten für den Angiogenesehemmer Bevacizumab, der ebenfalls in einer Erstlinien-Kombinatiostherapie untersucht wurde, hin. Anti-VEGF-Wirkstoffe sind also prinzipiell aktiv, werden die Therapiewelt beim Magenkarzinom aber nicht so weit verändern, dass sie Standard in der Erstlinientherapie werden.
Bei Patienten mit HER2 (Human Epidermal Growth Factor Receptor 2)-positivem Magenkarzinom hat die Zugabe von Pertuzumab zu einer Therapie aus Trastuzumab plus einer Chemotherapie das Gesamtüberleben nicht signifikant verbessern können. Welche Gründe könnte es dafür geben? Erscheint die weitere Untersuchung einer anti-HER2-gerichteten Therapie in der perioperativen Behandlung von Patienten mit HER2-positivem Magenkarzinom – wie z. B. in der AIO-Studie PETRARCA – weiterhin gerechtfertigt?
Arnold: Darüber, weshalb ein überzeugender Wirksamkeitsnachweis für die duale Rezeptorblockade mit Trastuzumab und Pertuzumab ausgeblieben ist, kann man zurzeit nur spekulieren. Meine Hypothese ist, dass der HER2-Signalweg für das Magenkarzinom offenbar nicht so bedeutsam ist, wie er es für das Mammakarzinom ist. Denkbar ist auch, dass HER2 im Magenkarzinom nicht ausreichend homogen exprimiert wird.
In der PETRARCA-Studie wird die perioperative FLOT-Therapie mit der Kombination aus FLOT und den monoklonalen Antikörpern Trastuzumab und Pertuzumab bei HER2-positiven Patienten mit operablem Adenokarzinom des Magens oder AEG verglichen. In ersten Analysen wurden bereits hohe pathologische Remissionsraten beobachtet, wenn Trastuzumab alleine präoperativ eingesetzt wird, sodass sich die Untersuchung dieses Therapieprinzips auf jeden Fall lohnt. Die Fortsetzung der Studie ist ebenfalls wichtig, um die Bedeutung des Einsatzes von Pertuzumab beim Magenkarzinom abschließend bewerten zu können.
Welchen Stellenwert hat die Immuntherapie derzeit beim Magenkarzinom? Und welchen Stellenwert könnte sie in Zukunft erhalten?
Arnold: Zurzeit laufen Studien mit zahlreichen immunonkologischen Medikamenten, wenn auch PD-1 ("programmed cell death protein 1")- und PD-L1 ("programmed cell death-ligand 1")-Inhibitoren in unterschiedlichen Therapiephasen, perioperativ und in allen palliativen Therapielinien, im Vordergrund stehen – sowohl in Monotherapie als auch kombiniert mit Chemotherapien.
Noch sind die Signale zum Stellenwert der Immuntherapie beim Magenkarzinom nicht ganz eindeutig, und wir müssen die vorliegenden Ergebnisse kritisch evaluieren, inwieweit das Therapiestandards werden – wenn auch die einzelnen Ergebnisse der Studien hoch interessant sind. Bis sich ein eindeutiges Bild ergibt, wird noch etwas Zeit vergehen.
Um die Immuntherapie beim Magenkarzinom zu personalisieren, werden validierte Marker benötigt. Welche sind besonders vielversprechend?
Arnold: Bislang ist der HER2-Status als Prädiktor auf das Ansprechen auf eine Trastuzumab-Therapie der einzige etablierte und validierte Biomarker beim fortgeschrittenen und metastasierten Magenkarzinom. Neben PD-1 und PD-L1 könnten als neue Biomarker auch die Mikrosatelliteninstabilität und tumorfördernde Zellen der Tumormikroumgebung infrage kommen.
Die DGHO hat im September 2017 ihre neue Onkopedia-Leitlinie zum Magenkarzinom veröffentlicht. Welches waren aus Ihrer Sicht die wichtigsten Neuerungen in dieser Leitlinie?
Neben der Onkopedia-Leitlinie von besonderem Interesse ist die S3-Leitlinie "Magenkarzinom", die beim DKK vorgestellt wurde und in den nächsten Wochen publiziert werden wird. Sie enthält einige neue Behandlungsstandards, zu denen vor allem der jetzt ja endgültig etablierte Einsatz von Zweit- und Drittlinientherapien zählen, aber natürlich auch die Intensivierung der perioperativen Therapie mit FLOT als verbindlichem Standard.
Welches sind aus Ihrer Sicht die größten Herausforderungen in der Therapie von Adenokarzinomen des Magens und AEG – nicht zuletzt in der Zweitlinie?
Arnold: Eine wesentliche Herausforderung besteht darin, eine "Chronifizierung" der Erkrankung zu erreichen, so wie es bei anderen Tumorentitäten – wie bei den gastrointestinalen Malignomen, dem Darmkrebs – schon zum Teil gelungen ist. Dafür müssen Prinzipien wie Induktions- und Erhaltungstherapiekonzepte weiterentwickelt werden, ebenso wie die Frage der Metastasenchirurgie: ob eine Resektion von Metastasen und Primärtumor nach einer vorangegangenen Chemotherapie bei Patienten mit limitiert-metastasiertem Adenokarzinom des Magens oder AEG sinnvoll sein kann, wird prospektiv in der randomisierten Phase-III-Studie RENAISSANCE/FLOT5 untersucht, eines der ambitioniertesten Projekte, das die AIO-Magengruppe meines Erachtens derzeit verfolgt.
Ich halte es für eine sehr interessante Fragestellung, ob es eine Subgruppe an Patienten gibt, die eine so beschränkte Metastasierung aufweist, dass eine chirurgische Therapie die Prognose maßgeblich verbessert oder sogar zur Heilung führt.
Wie geht es in der Therapie des Magenkarzinoms weiter, sehen Sie bestimmte Trends?
Arnold: Ich erwarte, dass die Behandlung mit Immuncheckpointinhibitoren in Mono- oder Kombinationstherapien zu einer der Säulen in der Therapie des Magenkarzinoms werden wird. Weitere Behandlungsstrategien werden sich an den molekularen Subtypen des Tumors orientieren sowie an der Tumormikroumgebung.