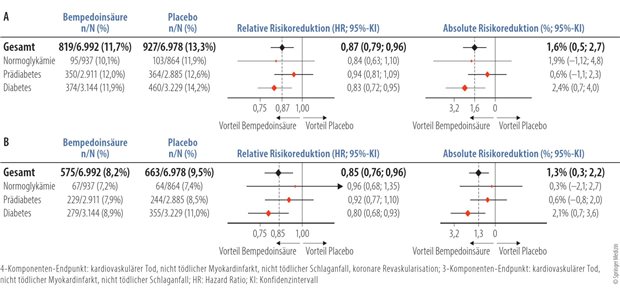
Positive Ergebnisse
Teilerfolg für Immuntherapie bei Typ-1-Diabetikern
Mit einer Immuntherapie ist es Forschern gelungen, bei Patienten, die kurz zuvor die Diagnose Diabetes-Typ-1 erhalten hatten, die Restproduktion des Insulins aufrechtzuerhalten.
Veröffentlicht:
Bei Patienten blieb unter Immuntherapie die benötigte Insulindosis über ein Jahr fast konstant.
© Syda Productions / Fotolia
CARDIFF. Eine neue Immuntherapie bei Patienten mit Diabetes-Typ-1 hat erste positive Ergebnisse gezeigt. Das Prinzip der Therapie, die britische Forscher in einer klinischen Studie mit 27 Patienten erprobten, ähnelt dabei dem einer Desensibilisierung von Allergikern: Den Studienteilnehmern wurde über sechs Monate hinweg alle zwei beziehungsweise vier Wochen entweder ein Peptid einer Vorstufe des Insulinmoleküls injiziert, das bei Typ-1-Diabetikern die Autoimmunreaktion hervorruft, oder ein Placebo.
Die Studienteilnehmer waren im Durchschnitt 28 Jahre alt, und alle hatten in den 100 Tagen vor Studienbeginn die Diagnose Diabetes-Typ-1 erhalten (Sci Trans Med 2017; 9(402): eaaf7779). Sie waren auf Insulinsubstitution angewiesen, ihr Pankreas produzierte aber noch geringe Mengen des Hormons.
Insulindosis blieb nahezu konstant
Immuntherapie
- Das Prinzip ähnelt dem einer Desensibilisierung bei Allergikern.
- Den Patienten wurde über einen Zeitraum von sechs Monaten das Peptid einer Vorstufe des Insulinmoleküls injiziert, das bei Typ-1-Diabetikern die Autoimmunreaktion hervorruft.
- So soll schrittweise eine Toleranz an das Antigen erreicht werden.
In der kleinen Studie ging es zunächst einmal darum, die Sicherheit einer solchen Peptid-Immuntherapie zu analysieren. Dies wiesen die Wissenschaftler um Dr. Mohammad Alhadj Ali von Cardiff University School of Medicine auch tatsächlich nach.
Die Behandlung sei ohne systemische oder lokale Hypersensitivität gut vertragen worden, so ihr Fazit. Hinweise, dass die Immuntherapie tatsächlich wirkt, fanden die Forscher allerdings auch.
So blieb die benötigte Insulindosis bei den Studienteilnehmern, denen das Pro-Insulinpeptid alle zwei beziehungsweise vier Wochen injiziert wurde, über einen Zeitraum von zwölf Monaten nahezu konstant. Die Patienten der Placebogruppe hingegen mussten ihre Insulindosis nach und nach erhöhen, und zwar durchschnittlich um insgesamt 50 Prozent.
Auch im Blut der Patienten, die die Peptid-Injektion erhielten, ließen sich zum Teil Hinweise auf eine positive Wirkung der Immuntherapie finden: Zum einen nahm die Menge des C-Peptids als Zeichen der Insulin-Restproduktion in der Placebogruppe deutlich stärker ab als in der Patientengruppe, die die Immuntherapie erhielten.
Zum anderen wiesen die Forscher im Blut tatsächlich behandelter Patienten einen Anstieg sogenannter regulatorischer T-Zellen (Treg) nach. Diese regulieren die Selbsttoleranz des Immunsystems. Möglicherweise konnten diese Treg-Zellen die Beta-Zellen des Pankreas‘ also tatsächlich vor der Autoimmunreaktion und damit Zerstörung der Insulin-produzierenden Zellen schützen, so die Vermutung der Forscher.
"Nicht der entscheidende Sprung"
Aufgrund der geringen Teilnehmerzahl lässt die Studie freilich keine absoluten Schlüsse zu, das geben auch Alhadj Ali und seine Kollegen zu bedenken. Auch Professor Ezio Bonifacio, Direktor des Zentrums für Regenerative Therapien der TU Dresden sieht Einschränkungen: "Mit einer Peptid-Impfung unmittelbar nach der ersten Diagnose von Typ-1-Diabetes nähern sich die Forscher dem Zeitpunkt, zu dem Immuntherapien den Patienten in der klinischen Praxis tatsächlich helfen könnten."
Der autoimmune Krankheitsverlauf schwele allerdings vor der symptomatischen Diagnose eines Diabetes-Typ-1 über Jahre. "Die aktuelle Studie ist zwar ein wichtiger Schritt, aber nicht der entscheidende Sprung."
Wenn die Therapie früh nach der ersten Diagnose beginne und ein Patient positiv auf die Immuntherapie reagiere, ließe sich womöglich ein Zustand bewahren, in dem sich im Pankreas noch insulinproduzierende Beta-Zellen befinden. "Diese Zellen können noch etwas Insulin liefern, aber das würde leider nicht reichen, dass der Patient aufhören kann, täglich Insulin zu spritzen", so Bonifacio.
Einen weiteren Schwachpunkt der Studie sieht Bonifacio in der Tatsache, dass längst nicht alle Patienten auf die Immuntherapie ansprachen. Grund dafür könnte sein, dass nur die Hälfte der Studienteilnehmer einen passenden gentischen Hintergrund für die Immuntherapie gehabt hätten.
"Allein in diesen Patienten konnte das für die Immunisierung eingesetzte Peptid den Immunzellen präsentiert werden", so Bonifacio. In künftigen Versuchen würden daher wohl Peptid-Mischungen verwendet werden.
Eine weitere Einschränkung sei zudem, dass in dieser Studie die Langzeitwirkung der Immuntherapie nur über einen Zeitraum von zwölf Monaten analysiert wurde – wie sich die Impfung also langfristig auf die Zerstörung der Beta-Zellen auswirke, wisse man nicht.