Onkologie
Ein Screening auf Ovarial-Ca ist auch weiter nicht in Sicht
Mehr Schaden als Nutzen: In den USA gibt es weiterhin keine Empfehlung für das Screening auf Ovarialtumoren. Die Mortalität lässt sich damit nicht senken und die Tests führen außerdem zu unnötigen Operationen.
Veröffentlicht: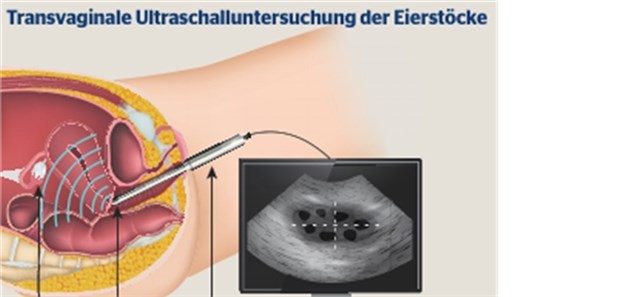
Zum Screening auf Ovarialkarzinome werden der transvaginale Ultraschall und der Serumtest auf den Tumormarker CA-125 geprüft.
© Bilderzwerg /stock.adobe.com
PORTLAND. Der Endpunkt Mortalität ist eine hohe Hürde, um den Nutzen eines Screenings festzustellen, vor allem dann, wenn die Erkrankung recht selten auftritt: Das Screening muss empfindlich genug sein, um eine gefährliche Erkrankung rechtzeitig zu erkennen. Zugleich sollten möglichst wenige Gesunde mit einem falschen Verdacht und schädlichen diagnostischen Prozeduren belastet werden. Je seltener eine Krankheit auftritt, umso ungünstiger ist daher das NutzenRisiko-Verhältnis bei einem allgemeinen Screening. Das scheint auch auf das Ovarialkarzinom zuzutreffen: Der Tumor belegt zwar den fünften Platz bei den krebsbedingten Todesursachen unter älteren Frauen, die Inzidenz ist mit einer Neuerkrankung auf 2500 Frauen aber recht gering.
Drei große Screeningstudien
In der Vergangenheit hat es drei große Studien zum Nutzen eines Screenings gegeben, die letzte wurde 2016 veröffentlich. In allen Studien starben Frauen ähnlich häufig an Ovarialkarzinomen, egal ob sie gescreent wurden oder nicht. Entsprechend kommt die "US Preventive Services Task Force" (USPSTF) nach einem aktuellen Studienupdate zu dem Schluss, dass ein Screening in der weiblichen Allgemeinbevölkerung weiterhin nicht angebracht ist: "Diese Empfehlung richtet sich an asymptomatische Frauen, bei denen kein erhöhtes erbliches Krebsrisiko bekannt ist."
Allerdings lohnt sich ein Blick auf die Details: Numerisch ergibt sich ein Vorteil für das Screening, und dieser könnte bei noch längeren Nachbeobachtungszeiten durchaus signifikant werden.
Anlass für das Update war die Publikation des "United Kingdom Collaborative Trial of Ovarian Cancer Screening" (UKCTOCS). Diese Studie war in der vorangegangenen USPSTF-Empfehlung noch nicht berücksichtigt worden, diese bezog sich primär auf den "Prostate, Lung, Colorectal and Ovarian Cancer Screening Trial" in den USA und die britische Studie "UK Pilot".
Ärzte um Dr. Julian T. Henderson vom US-Versicherer Kaiser Permanente haben für das Empfehlungs-Update die Resultate dieser drei randomisiert-kontrollierten Studien in einen Topf geworfen – zusammen mit den Ergebnissen des sehr kleinen "Quality of Life, Education, and Screening Trial" (QUEST) mit gerade einmal 600 Frauen (JAMA 2018; 319: 595). UKCTOCS brachte hingegen Angaben zu über 200.000 Frauen mit ein, 78.000 waren in PLCO gescreent worden und immerhin noch 22.000 in "UK Pilot". Die Empfehlungen der Taskforce basieren somit auf Untersuchungen an über 300.000 Frauen.
An den drei größeren Studien hatten nur Frauen im Alter über 45 Jahren teilgenommen. Das Screening erfolgte mittels CA-125-Nachweis im Serum und/oder transvaginalem Ultraschall. Es richtete sich vor allem an Frauen nach der Menopause ohne bestimmte Risikofaktoren.
Öfter Stadium-I-Tumoren entdeckt
In allen Studien zusammen wurde bei rund 1800 Frauen ein Ovarialtumor festgestellt. In UKCTOCS starben 0,32 Prozent der Frauen mit Screening sowie 0,35 Prozent ohne Screening an einem Ovarialkarzinom, in PLCO betrugen die Anteile jeweils 0,34 und 0,29 Prozent. Die Rate war hier in der Screeninggruppe sogar numerisch, aber nicht signifikant höher. Anders in "UK Pilot": Hier starben mit dem Screening nur halb so viele Frauen an einem Ovarialkarzinom (9 versus 18), die Zahlen waren für ein signifikantes Ergebnis jedoch zu klein. Unterm Strich sehen die Forscher um Henderson keinen Vorteil mit Blick auf die Sterblichkeit.
Deutlicher machen sich ihrer Ansicht nach die Nachteile bemerkbar: In UKCTOCS fanden die Studienärzte bei fast der Hälfte der Frauen mindestens einmal ein falsch positives CA-125-Resultat. Meistens konnten sie den Verdacht durch erneute Tests ausräumen, 488 Frauen – etwa ein Prozent – wurden jedoch einer Operation unterzogen, ohne dass ein Tumor festgestellt werden konnte. 15 dieser Frauen erlitten zudem ernsthafte Op-Komplikationen – alles in allem ein klarer Schaden.
Nicht besser sieht es für den transvaginalen Ultraschall aus: In UKCTOCS wurde damit bei 12 Prozent der Frauen fälschlicherweise ein positives Resultat festgestellt, 3,2 Prozent aller Frauen mit Ultraschall unterzogen sich unnötigerweise einer Op – das waren immerhin mehr als 1600 Teilnehmerinnen. Auch eine kombinierte Untersuchung mit CA-125 und Ultraschall führte in PLCO bei knapp 10 Prozent der Teilnehmerinnen zu einem falsch positiven Ergebnis, jede Dritte dieser Frauen wurde daraufhin operiert.
In UKCTOCS erfassten die Studienärzte auch Ängste, diese waren bei Frauen mit Testwiederholungen oder einer Ultraschalluntersuchung nach positivem CA-125-Test signifikant erhöht.
Die Forscher geben jedoch zu bedenken, dass mit dem Screening-Algorithmus in UKCTOCS signifikant häufiger Tumoren bereits im lokalisierten Stadium I aufgespürt wurden – dies war bei 36 Prozent der Fall, betraf aber nur 23 Prozent in der Kontrollgruppe. Ähnliches war auch in PLCO zu beobachten. Da Frauen mit solchen Tumoren in der Regel bessere Überlebenschance haben, könnte die Mortalität durch das Screening langfristig zurückgehen.
Unnötige diagnostische Eingriffe
Darauf verweist auch die Gynäkologin Dr. Karen Lu vom Anderson Cancer Center in Houston in einem Editorial (JAMA 2018; 319: 557. Vorteile könnten sich vor allem durch ein zweistufiges Screening ergeben, wie es bei einem Viertel der Teilnehmerinnen in UKCTOCS praktiziert wurde. Erst wenn ein spezieller Algorithmus Auffälligkeiten beim CA-125 detektierte, erfolgte die Sonografie. In dieser Gruppe wurden im Laufe von elf Jahren 15 Prozent seltener als in der Kontrollgruppe Todesfälle durch ein Ovarialkarzinom beobachtet, zugleich lag der Anteil der Stadium-I-Tumoren hier bei 40 versus 26 Prozent in der Kontrollgruppe. Daraus lasse sich nach 14 Jahren eine Abnahme der Mortalität um 23 Prozent berechnen. Solche Kalkulationen müssten nun natürlich durch reale Daten untermauert werden. Eine erneute Auswertung von UKCTOCS könnte diese in wenigen Jahren liefern.
Ein großes Problem sind nach wie vor die unnötigen diagnostischen Operationen, ausgelöst durch falsch positive Testresultate. Immerhin brachte UKCTOCS gegenüber PLCO auch hier einen gewissen Fortschritt: Statt drei Prozent der Gescreenten mussten "nur" noch ein Prozent eine überflüssige Op erdulden.
Lesen Sie dazu auch den Kommentar: To screen or not to screen