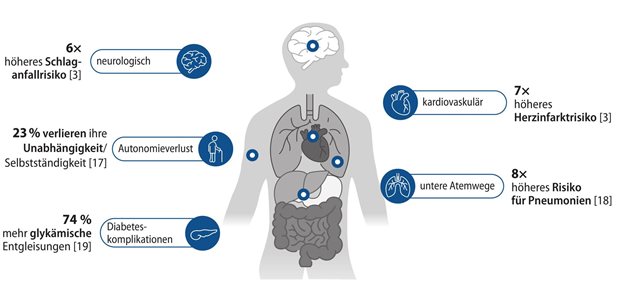
Polypharmazie
Wenn Wirklichkeit auf Leitlinien trifft
Viele Fälle von Polypharmazie entstehen nicht, weil Ärzte nicht evidenzbasiert handeln, sondern gerade weil sie sich an Leitlinien halten, moniert eine Expertin. Hier gibt es Nachbesserungsbedarf.
Veröffentlicht:
Ursache für Polypharmazie bei älteren Patienten ist oft auch die mangelnde Kommunikation zwischen Ärzten.
© Özgür Donmaz / iStock / Thinks
Für ältere, multimorbide Patienten sind weder die Leitlinien noch die ihnen vorausgehenden medizinischen Studien gemacht. Und die Studien für ältere Patienten, die es gibt, sind eher "Totenzähl-Studien" – Professor Petra A. Thürmann vom Lehrstuhl für Klinische Pharmakologie der Universität Witten/Herdecke überspitzte ihre Thesen auf der Tagung "Praxis Versorgungsforschung" von WINEG und dem Institut für angewandte Gesundheitsforschung (InGef) ganz bewusst.
Die Probleme mit der Polypharmazie bei multimorbiden, älteren Patienten sind ihrer Meinung nach hauptsächlich durch zwei Faktoren bedingt: Dadurch dass medizinische Studien die ältere Patientengeneration nicht umfassend einbeziehen und durch mangelnde Kommunikation unter den Ärzten.
"Real-life-Patienten" passen oft nicht in die Studien
Für medizinische Studien brauche man fitte Patienten, die aufnahmefähig sind und die 20 Seiten Patienteninformation nicht nur lesen, sondern auch verstehen können, erklärte Thürmann. Schon leichte demente Erkrankungen seien ein Ausschlusskriterium. "Das mediane Alter von Studienpatienten mit Herzinsuffizienz liegt bei unter 60 Jahren", berichtete sie.
Tatsächlich komme die medikamentöse Therapie später aber im Schnitt bei viel älteren Patienten zum Einsatz. "Die Real-life-Patienten passen eben oft nicht in die Studien", erläuterte sie. "Wie aussagefähig können dann Leitlinien sein?" Ihre Antwort: Die Leitlinien könnten nur "weiche Empfehlungen" zu Komorbiditäten geben.
Zusätzlich müsse man die Endpunkte der Studien überdenken. Bei älteren, multimorbiden Patienten sei es nicht hilfreich, nur das Ableben als Endpunkt zu definieren, hier müsse viel stärker die Lebensqualität mit einfließen, oder auch die Frage, ob jemand ins Altenheim muss oder eben nicht.
Problemfall Sektorengrenzen
Einen großen Beitrag zur Polypharmazie leisten nach Ansicht Thürmanns aber auch die Kommunikationsschwierigkeiten zwischen Klinik und den ambulant tätigen Ärzten, "die wir dank der deutschen Sektorengrenzen auch hochgezüchtet haben."
Der Chefarzt in der Klinik sei ja durchaus zufrieden, wenn seine Assistenzärzte die Patienten leitliniengerecht versorgten. "Dann hat man allerdings einen Patienten, der mit fünf neuen Arzneimitteln aus der Klinik kommt", sagte sie.
Wie solle der Hausarzt dann dem Patienten verständlich machen, dass er all das, "was der Professor in der Klinik empfohlen hat", eben nicht brauche? Genauso hapere es jedoch noch in der Kommunikation unter den Fachgruppen im ambulanten Bereich, kritisierte sie.
Hinzu komme das Unwissen, was der Patient tatsächlich einnimmt und wie therapietreu er ist. "Jeder weiß, dass kein Patient immer alle Arzneien einnimmt", so Thürmann. Aber man wisse eben nicht, was der Patient weglasse.
Nicht an der magischen Zahl fünf festbeißen
Dabei stellte die Pharmakologie-Expertin, die auch in der Arzneimittelkommission der Deutschen Ärzteschaft sitzt und Mitglied des Sachverständigenrates zur Begutachtung der Entwicklung im Gesundheitswesen ist, klar, dass die magische Zahl von fünf Medikamenten nicht immer schlecht sei. "Manchmal ist die Kombination sogar lebensrettend." Es müsse aber jemanden geben, der die Medikation im Blick habe.
Gleichzeitig forderte sie, in der ärztlichen Weiterbildung auch das De-Rezeptieren zu lehren, an den Unis finde dies nicht statt, und dort gehört es laut Thürmann auch nicht hin. "Das ist tatsächlich Sache der fachärztlichen Weiterbildung."
Zumal die jungen Ärzte dort dann auch die zugehörige Kommunikation mit den Patienten lernen könnten. "Es klingt ja nun doch erst einmal nach Rationierung, wenn ich dem Patienten sage, du musst den Cholesterinsenker nicht mehr nehmen."
Wichtig sei aber ebenso, die Evidenz besser in die Praxen zu bringen, mahnte Professor Norbert Schmacke vom Institut für Public Health und Pflegeforschung an der Universität Bremen. Die Studien würden vom IQWiG mit großer Kompetenz gesichtet und dann vom Gemeinsamen Bundesausschuss versorgungspolitisch einsortiert. "Und draußen weiß niemand was davon."
Nach Daten des InGef erhalten übrigens 20 Prozent der Deutschen pro Quartal fünf oder mehr Wirkstoffe, das berichtete InGef-Geschäftsführer Dr. Jochen Walker. Pro zusätzlich behandelndem Arzt würden einem Patienten etwa 0,34 Wirkstoffe mehr verordnet, pro zusätzlicher Komorbidität seien es 0,7 Wirkstoffe mehr.
Lesen Sie dazu auch: Arzneimittelmanagement AdAM: Sicherheit für Polypharmazie-Patienten