INTERVIEW
Stabile Knochen - dabei hilft eine gesunde Kost!
Heute ist Welt-Osteoporose-Tag. Unter dem Motto "Bone-Appetit" geht es diesmal hauptsächlich um knochengesunde Ernährung. Kalzium und Vitamin D sind wesentliche Bestandteile einer Osteoporose-Prophylaxe und -Therapie. Vielen Menschen gelingt es aber nicht, sich über die Nahrung und durch Sonnenlicht ausreichend mit Kalzium und Vitamin D zu versorgen. "Besonders bei Patienten, die bereits eine Osteoporose haben, sollten wir kein Risiko eingehen und großzügig Nahrungsergänzungsmittel empfehlen", sagte Dr. Jutta Semler, erste Vorsitzende des Kuratoriums Knochengesundheit im Gespräch mit Ingrid Kreutz von der "Ärzte Zeitung".
Veröffentlicht:Ärzte Zeitung: Um den Knochen über die Ernährung etwas Gutes zu tun, wird vor allem eine kalziumreiche Kost empfohlen. Brauchen Osteoporose-Patienten mehr Kalzium als andere Menschen?
Dr. Jutta Semler: Ja. Bei gesunden Erwachsenen genügt die tägliche Aufnahme von etwa 1000 Milligramm (mg) Kalzium. Patienten mit einem erhöhten Frakturrisiko oder bereits manifester Osteoporose, etwa mit Wirbelkörperbrüchen, hingegen benötigen 1500 mg Kalzium pro Tag.
Ärzte Zeitung: Wie wird dieser Bedarf am besten gedeckt - zum Beispiel durch einen Liter Milch am Tag?
Semler: Milch und Milchprodukte gelten zwar als Hauptkalziumlieferanten. Wird jedoch zuviel Milch getrunken, kann es zu einer Übersäuerung des Körpers und dadurch sogar zu einem gesteigerten Knochenabbau kommen. Um dieses Risiko zu vermeiden, sollten gesunde und auch Osteoporose-kranke Erwachsene nicht mehr als 200 bis 250 Milliliter (ml) Milch pro Tag trinken. Darin sind 250 bis 300 mg Kalzium enthalten. Der Rest des Tagesbedarfs sollte über kalziumreichen Käse wie Emmentaler und andere kalziumreiche Nahrungsmittel gedeckt werden, etwa grünes Gemüse, Kräuter, Nüsse oder kalziumreiches Mineralwasser.
Das sind auch gute Optionen für Patienten mit Milchzuckerunverträglichkeit. Diese sollten im wesentlichen Milch (Molke) meiden. Bei einer Milcheiweißallergie muß leider gänzlich auf Milch und Milchprodukte verzichtet werden. Besteht nur eine Allergie gegen Kuhmilch, kann auf Milchprodukte aus Schafs- oder Ziegenmilch zurückgegriffen werden.
Ärzte Zeitung: Viele Patienten schaffen es aber nicht, ihren Tagesbedarf an Kalzium über die Mahlzeiten zu decken. Dann sollten Nahrungsergänzungsmittel eingenommen werden, empfiehlt der Dachverband Osteologie (DVO) in seiner aktuellen Leitlinie zu Osteoporose. Wie läßt sich klären, welche Patienten solche Mittel benötigen?
Semler: Ich frage die Patienten, wie sie sich ernähren. Wenn ein Patient nicht als Minimum zweimal am Tag ein Milchprodukt zu sich nimmt, etwa eine Tasse Milch (180 mg Kalzium) und eine Portion Hartkäse für eine Scheibe Brot (400 mg Kalzium), dann muß er sich schon sehr bemühen, aus anderen Nahrungsmitteln wie grünem Gemüse, Kräutern, Nüssen und Mineralwasser genügend Kalzium zu sich zu nehmen. Hier würde ich auf jeden Fall ein Supplement empfehlen.
Ärzte Zeitung: Gilt das auch für Patienten, die spezifische Osteoporose-Medikamente, etwa ein Bisphosphonat, erhalten?
|
"Zu viel Milch am Tag kann zu einem gesteigerten Knochenabbau führen."
|
|
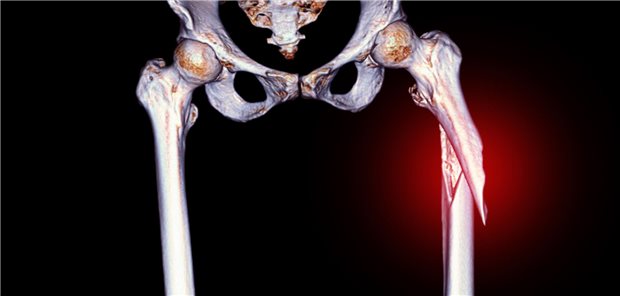
Semler: Solchen Patienten empfehle ich in der Regel zusätzlich ein Nahrungsergänzungsmittel. Da will man auf der sicheren Seite sein. Wir wissen, daß das therapeutische Potential der spezifischen Osteoporose-Medikamente nur dann voll ausgeschöpft werden kann, wenn die Patienten ausreichend mit Kalzium und Vitamin D versorgt sind. Vitamin D ist wichtig, da es die Kalzium-Resorption aus dem Darm ins Blut und die Kalziumaufnahme in den Knochen fördert. Und nach neuen Studiendaten senkt Vitamin D auch das Sturzrisiko, vermutlich indem es die Muskelfunktion positiv beeinflußt. Außerdem bezahlen die Krankenkassen ja bekanntlich solche Präparate bei Patienten, die bereits eine Osteoporose haben. Besonders wichtig ist eine ausreichende Versorgung mit Vitamin D für ältere Patienten, die stark sturzgefährdet sind und zum Beispiel aus gesundheitlichen Gründen nicht viel Sport machen können. Auf diese Weise kann ein zusätzlicher Beitrag geleistet werden, um Hüftfrakturen zu vermeiden.
Erfreulich ist, daß mittlerweile eine Wochentablette (Fosavance®) auf dem Markt ist, die außer einem Bisphosphonat auch Vitamin D enthält. Die Patienten müssen damit weniger Tabletten einnehmen. Aber auch die Kombipackung mit einem Bisphosphonat und Kalzium (Actonel® 35 mg plus Calcium) erleichtert die Therapie bei Osteoporose.
Ärzte Zeitung: Wie sollten Vitamin-D-Präparate bei Osteoporose-Patienten dosiert werden? In der aktualisierten DVO-Leitlinie werden 400 bis 1200 IE pro Tag empfohlen, eine große Spanne...
Semler: Die Dosierung sollte sich nach dem Lebensstil und dem Sturzrisiko der Patienten richten. Wenn ein Patient zum Beispiel noch mobil ist, sich viel im Freien bewegt und im Winter regelmäßig in die Berge oder in südliche Gefilde reist, reicht die Sonnenlichtexposition aus, damit der Körper selbst relativ hohe Mengen an Vitamin D produziert. Ein solcher Patient benötigt wahrscheinlich nur 400 IE des Vitamins pro Tag zusätzlich. Hingegen würde ich einem Patienten, der im Krankenhaus liegt oder wegen einer schweren internistischen Erkrankung weitgehend immobil geworden ist oder gar schon eine Hüftfraktur hatte, eher 1200 IE Vitamin D verordnen. Auch Patienten über 75 Jahre sollten eher die höhere Dosierung erhalten, da sie allein aufgrund ihres Alters ein hohes Sturz- und Frakturrisiko haben.
Wenn Kollegen sich unsicher sind mit der Dosierung, etwa bei jüngeren Patienten zwischen 60 und 70 Jahre, die bereits öfters gestürzt sind, sollten sie das Vitamin D zunächst niedrig dosieren, also mit einer Tagesdosis von 400 bis 500 IE beginnen.
Ärzte Zeitung: Woran erkennt man, ob diese Dosierung ausreicht?
|
"Vitamin D ist besonders wichtig für alte Patienten, die stark sturzgefährdet sind."
|
|
Semler: Nimmt die Knochenmineraldichte an der Hüfte weiter ab, obwohl die Patienten regelmäßig Sport machen, sollte man zum Schutz der Hüfte die Vitamin-D-Dosis auf etwa 800 IE pro Tag oder mehr erhöhen, ohne den Vitamin-D-Plasmaspiegel zu kontrollieren. Allerdings sollte die Kalzium-Blutkonzentration etwa alle sechs Monate gemessen werden, um festzustellen, ob eventuell der Kalzium-Spiegel durch die Erhöhung der Vitamin-D-Dosis zu stark ansteigt.
Ärzte Zeitung: Wie sollte die Kalzium- und Vitamin-D-Versorgung gehandhabt werden, wenn bei einem Patienten die Osteoporose-spezifische Medikation abgesetzt wird, weil sich die Krankheit stabilisiert hat?
Semler: Solchen Patienten sollte man empfehlen, weiterhin möglichst viel Kalzium und Vitamin D aufzunehmen. So läßt sich das Frakturrisiko minimieren. Die Patienten sollten sich kalziumreich ernähren und bei Bedarf zusätzlich ein Kalzium-Präparat einnehmen. Außerdem sollten sie zweimal pro Woche Seefisch essen, um die Vitamin-D-Speicher aufzufüllen, und sich viel im Freien bewegen. Bei Stubenhockern sowie während der Wintermonate empfehle ich zusätzlich eine Vitamin-D-Supplementierung, weil die Sonne in Deutschland in dieser Zeit so tief steht, daß nicht genügend UV-Licht vorhanden ist für eine ausreichende Vitamin-D-Produktion in der Haut.
Ärzte Zeitung: Oxalsäure und Phosphat wirken sich bekanntlich ungünstig auf den Knochenstoffwechsel aus? Wie gefährlich sind diese Substanzen für die Knochen?
Semler: Oxalsäure vermindert zwar die Kalziumresorption im Darm, aber wenn man ganz ehrlich ist, kann man davon kaum zu viel essen, um den Knochen zu schaden. Selbst wenn ein Patient zwei- bis dreimal pro Woche Gerichte mit Tomaten oder Spinat verzehrt, ist das meist unproblematisch. Nur bei Patienten mit Kalzium-Oxalatsteinen in der Niere ist Vorsicht geboten. Wesentlich ungünstiger ist der starke Konsum von Süßigkeiten und Softdrinks. Dadurch kann es zu einem Phosphat-Überschuß kommen. Bei ausreichender Kalzium-Versorgung ist diese Gefahr jedoch geringer.
Das Verhältnis zwischen knochenfreundlicher und eher schädlicher Kost muß stimmen. Bei ausgewogener Ernährung, etwa viel mediterraner Kost, darf man auch mal eine Tafel Schokolade essen. Auch der Genuß von bis zu vier Tassen Kaffee pro Tag ist nach neuen Studienergebnissen keineswegs schädlich für die Knochen.
Weitere Informationen zu Kalzium und Vitamin D gibt es im Internet in der DVO-Leitlinie zu Osteoporose unter www.lutherhaus.de/osteo/leitlinien-dvo/
STICHWORT
Kalzium
Kalzium ist der wichtigste mineralische Baustein des Skeletts. Bei ungenügender Zufuhr wird in der Kindheit und Jugendzeit die Skelettausbildung beeinträchtigt, und später im Erwachsenenalter wird auf Kosten des Skeletts die Kalzium-Homöostase aufrechterhalten. Kalzium ist nicht nur wichtig für die Prävention einer Osteoporose, sondern auch für die Therapie.
Denn es hemmt nicht nur den Knochenabbau, sondern vermindert auch den Anstieg des Parathormons bei der Behandlung mit einem Bisphosphonat. (ikr)
STICHWORT
Vitamin D
Vitamin D und seine Metaboliten erhöhen die enterale Kalziumabsorption, fördern die Entwicklung der Knochenzellen und sind unentbehrlich für die Mineralisierung der Knochenmatrix. Nur wer genügend Vitamin D hat, kann das eingenommene Kalzium optimal verwerten. Darüber hinaus vermindert Vitamin D bei älteren Menschen das Risiko für Hüftfrakturen. Vitamin D wird in der Haut synthetisiert unter dem Einfluß der ultravioletten Sonnenstrahlung. Optimal ist eine Sonnenlichtexposition von mindestens 30 Minuten täglich. (ikr)