EvidenzUpdate-Podcast
Herz-CT – Risiko Überdiagnostik oder Schutz vor unnötigem Herzkatheter?
Die CCTA soll für manche beim V.a. stabile KHK zum Goldstandard werden. In der Kardiologie sind einige besorgt. Ein EvidenzUpdate über Interessen, Konflikte und die Prätestwahrscheinlichkeit.
Veröffentlicht:Für die Abklärung eines V.a. eine chronische/stabile KHK soll demnächst auch ambulant die CT-Koronarangiographie einen größeren Stellenwert bekommen. Mithin soll sie für jene mit intermediärem Risiko und ohne Kontraindikationen Goldstandard vor der invasiven Koronarangiographie werden. So sieht es ein Beschluss des Gemeinsamen Bundesausschusses (G-BA) von Mitte Januar vor, der noch in Kraft treten muss. Die Nationale VersorgungsLeitlinie (NVL) KHK empfiehlt dieses Vorgehen schon seit geraumer Zeit. In der Kardiologie sind manche besorgt, dass es dadurch zu Überdiagnostik kommt, mache sorgen sich um den Stellenwert des Fachs in der diagnostischen Kette. Was davon ist berechtigt oder vielleicht sogar erwünscht? Wir haben uns einige größere Studien angeschaut über Wirkung und Nutzen der CCTA, ihre Nebenwirkungen und möglichen Risiken. Spoiler: Die Ergebnisse sind gar nicht so übel – wenn die Vortestwahrscheinlichkeit stimmt. (Dauer: 42:43 Minuten)
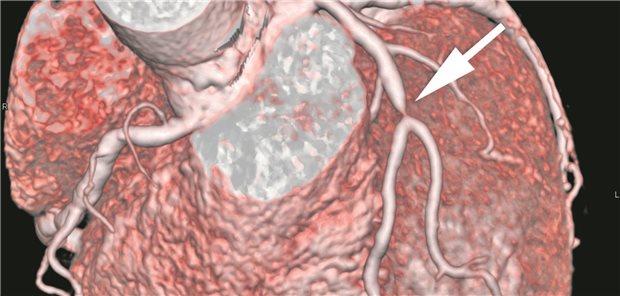
CT-Koronarangiografie
CCTA zur ambulanten KHK-Abklärung wird Kassenleistung
Anregungen? Kritik? Wünsche?
Schreiben Sie uns: podcast@evidenzupdate.de
Zusammenfassung
(Erstellt von ChatGPT Version 4)
In der besprochenen Episode des EvidenzUpdate-Podcasts diskutieren Denis Nößler und Prof. Dr. Martin Scherer über den Einsatz von Herz-CT bei der Diagnose einer stabilen koronaren Herzkrankheit (KHK) und die damit verbundenen gesundheitspolitischen und -ökonomischen Herausforderungen in Deutschland. Ein zentraler Aspekt des Gesprächs ist die Überlegung, ob durch den verstärkten Einsatz von Herz-CT die Anzahl der perkutanen Koronarinterventionen (PCI) reduziert werden könnte, insbesondere in einem Land, das ohnehin eine hohe Rate dieser Eingriffe aufweist.
Scherer und Nößler thematisieren die Bedeutung der richtigen Indikationsstellung, insbesondere im hausärztlichen Bereich, um die Vortestwahrscheinlichkeit für eine KHK zu erhöhen und so den sinnvollen Einsatz von Herz-CT zu gewährleisten. Der Marburger Herz-Score wird als wichtiges Instrument für Hausärztinnen und Hausärzte hervorgehoben, um Patientinnen und Patienten mit mittlerem KHK-Risiko zu identifizieren.
Ein weiteres Diskussionsthema ist der potenzielle Konflikt zwischen verschiedenen medizinischen Fachrichtungen bezüglich der Indikationsstellung und Durchführung der CCTA. Es wird betont, dass die CCTA eine Möglichkeit bietet, neue Versorgungswege zu beschreiten, die nicht zwangsläufig über das Katheterlabor führen müssen. Die Befürchtung, dass der verstärkte Einsatz von Herz-CT lediglich zu einer Mengenausweitung führt, ohne die Anzahl der PCI zu reduzieren, wird diskutiert und anhand internationaler Beispiele erörtert.
Interessenskonflikte und die Rolle der AWMF in der Gesundheitspolitik werden ebenso angesprochen, wobei Scherer auf die Notwendigkeit hinweist, dass die Interessen der Allgemeinmedizin und der hausärztlichen Versorgung in diesen Diskussionen angemessen vertreten sein müssen.
Quellen
- AWMF. Raus aus der Sackgasse – Reform der Ärztlichen Ausbildung neu denken. 2024. https://www.awmf.org/service/awmf-aktuell/default-621339d7bddc2836aa3ee72e8e84d4e7-20 (accessed 12 Mar 2024).
- G-BA. Beschluss des Gemeinsamen Bundesausschusses über eine Änderung der Richtlinie Methoden vertragsärztliche Versorgung (MVV-RL): Computertomographie-Koronarangiographie bei Verdacht auf eine chronische koronare Herzkrankheit. 2024. https://www.g-ba.de/downloads/39-261-6418/2024-01-18_MVV-RL_CCTA-KHK.pdf (accessed 12 Mar 2024).
- Bundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). Nationale VersorgungsLeitlinie Chronische KHK, Version 6.0. 2022. https://www.leitlinien.de/themen/khk/version-6/ (accessed 12 Mar 2024).
- Maurovich-Horvat P, Bosserdt M, Kofoed KF, et al. CT or Invasive Coronary Angiography in Stable Chest Pain. New England Journal of Medicine 2022;386:1591–602. doi:https://doi.org/10.1056/nejmoa2200963
- IQWiG. Computertomografie-Koronarangiografie mit oder ohne funktionelle Beurteilung zur Diagnose einer chronischen koronaren Herzkrankheit. 2023. https://www.iqwig.de/download/d22-01_ct-koronarangiografie-zur-khk-diagnose_abschlussbericht_v1-1.pdf (accessed 12 Mar 2024).
- SCOT-HEART INVESTIGATORS. Coronary CT Angiography and 5-Year Risk of Myocardial Infarction. New England Journal of Medicine 2018;379:924–33. doi:https://doi.org/10.1056/nejmoa1805971
- Dewey M, Rief M, Martus P, et al. Evaluation of computed tomography in patients with atypical angina or chest pain clinically referred for invasive coronary angiography: randomised controlled trial. BMJ 2016;355:i5441. doi:https://doi.org/10.1136/bmj.i5441
- Schmidt M, Maeng M, Madsen M, et al. The Western Denmark Heart Registry. Journal of the American College of Cardiology 2018;71:1259–72. doi:https://doi.org/10.1016/j.jacc.2017.10.110
- Weir-McCall JR, Williams MC, Shah A, et al. National Trends in Coronary Artery Disease Imaging. JACC: Cardiovascular Imaging 2023;16:659–71. doi:https://doi.org/10.1016/j.jcmg.2022.10.022
- Haase R, Schlattmann P, Gueret P, et al. Diagnosis of obstructive coronary artery disease using computed tomography angiography in patients with stable chest pain depending on clinical probability and in clinically important subgroups: meta-analysis of individual patient data. BMJ 2019;365:l1945. doi:https://doi.org/10.1136/bmj.l1945
- Graetzel P. Schlaganfall: Die Nörgler von der DEGAM. DocCheck. 2022. https://www.doccheck.com/de/detail/articles/39391-schlaganfall-die-noergler-von-der-degam (accessed 12 Mar 2024).
Transkript
Nößler: Weniger perkutane Koronarintervention – ja, das wäre doch mal was in diesem Land, das damit sowieso ziemlich überversorgt ist. Wie wäre es denn alternativ mit mehr Herz-CT bei stabiler KHK, die ja eigentlich chronische KHK heißt im Moment. Was bringen diese CT überhaupt und was hat das alles schon wieder mit Interessenkonflikten und Klientelismus zu tun? Darüber wollen wir heute sprechen und versuchen Antworten zu liefern. Damit herzlich willkommen zu einer neuen Episode vom EvidenzUpdate-Podcast. Wir, das sind ...
Scherer: Martin Scherer.
Nößler: Präsident der Deutschen Gesellschaft für Allgemeinmedizin und Familienmedizin der DEGAM und Direktor des Instituts und Poliklinik für Allgemeinmedizin am UKE in Hamburg. Und hier am Mikrofon ist Denis Nößler, Chefredakteur der Ärzte Zeitung aus dem Haus Springer Medizin. Moin, Herr Scherer!
Scherer: Moin, Herr Nößler!
Nößler: Wie geht es Ihnen?
Scherer: Ganz gut. Also der Frühling kommt ja – bald zumindest.
Nößler: Ja, der Frühling kommt. Ja, es geht noch so ein bisschen auf, ein bisschen ab. Auf und ab geht es auch in der Medizin, in der Gesundheitspolitik und bei dem Thema, über das wir heute sprechen wollen. Wenn es Ihnen im Moment gutgeht – ich frage mal anders: Haben Sie sich jemals schon über die AWMF aufgeregt?
Scherer: Zum Glück haben Sie mich vorher gefragt, wie es mir geht. Sonst wäre es ein echt steiler Einstieg gewesen. Sagen wir mal so: Meine Aufgabe ist es, darauf zu achten, dass die Interessen der DEGAM, als eins der AWMF-Mitglieder, gewahrt bleiben. Das sind wir unseren Mitgliedern auch schuldig. Denn die wenigsten wissen, dass aus deren Beiträgen, das heißt, aus den Beiträgen der DEGAM-Mitglieder, pro Jahr ein Beitrag von 27.000 Euro an die AWMF fließt. Frage an Sie, Herr Nößler: Würden Sie jährlich 27.000 Euro an eine Organisation zahlen, die unangekündigt mit dem Bulldozer durch Ihren Vorgarten fährt?
Nößler: Wenn ich den Vorgarten kaputtmachen wollen würde, dann ja. Ansonsten wohl eher nicht. Jetzt haben Sie schon gesagt, eine Organisation, die mit dem Bulldozer durch Ihren Vorgarten fährt, und Sie zahlen dafür 27.000 Euro. Sagen wir mal, die Insider, die uns zuhören, ja, die ahnen worum es geht. Ich hole sie mal kurz alle ab und dann gucken wir mal in den konkreten Anlass. Also das war ein bisschen insinuierend. Der Hintergrund dafür ist eine Pressemitteilung der AWMF vom 26. Februar, also Ende Februar war das – machen wir wohin, Herr Scherer?
Scherer: In die Shownotes.
Nößler: In die Shownotes. Und in dieser Pressemittteilung fordert die AWMF – also man muss es auch noch mal wissen, die haben 183 ...
Scherer: ... Mitgliedsfachgesellschaften.
Nößler: Genau. Also die sollen sie ja alle vereinen. Und in dieser Pressemitteilung forderte die AWMF, die Reform der Approbationsordnung einfach mal in die Tonne zu treten, zu stoppen. Die Begründung darin ist: Weil diese Reform die Qualität des Medizinstudiums in Teilen reduzieren würde. Und es wurde dann in dieser Pressemitteilung behauptet, dass man zu dieser Erkenntnis gelangt sei nach – ich zitiere: „eingehender und wiederholter Beratung mit den ihr angehörenden Fachgesellschaften“. Wie gesagt, 183. Herr Scherer, hat man Sie dazu eingehend und wiederholt in die Beratungen geholt?
Scherer: Nein, nichts dergleichen. Und wir haben jetzt natürlich selber eine Pressemitteilung gemacht, aber auch noch mal das AWMF-Präsidium angeschrieben und aufgefordert, klarzustellen, dass es sich bei dieser Äußerung der AWMF eben nicht um eine konsentierte Position der Mitgliedsfachgesellschaften der AWMF handelt. Und wir haben sie aufgefordert, am besten den inhaltlich wie formal völlig inakzeptablen Vorstoß zurückzunehmen.
Nößler: Okay. Das heißt, bei diesem Vorstoß von Ende Februar, da haben sich irgendwelche Partikularinteressen durchgesetzt.
Scherer: Das kann ich so genau nicht beantworten, aber das riecht zumindest danach. Ich will es mal anders versuchen: Von den 183 medizinischen Fachgesellschaften der AWMF gibt es genau eine, die sich für die wissenschaftlichen Interessen des hausärztlichen Versorgungsbereichs einsetzt, nämlich die DEGAM. Da sind natürlich Überstimmungen vorprogrammiert, das kennen wir aus jahrlanger Leitlinienarbeit. Aber hier, wo es wirklich auch um die Stärkung der hausärztlichen Versorgung und des hausärztlichen Nachwuchses in der Reform der Approbationsordnung geht, hier wurden wir nicht einmal gefragt.
Nößler: Jetzt können wir natürlich nicht in die AWMF hineinsprechen, wir sprechen jetzt hier auch gewisser Weise über Dritte, die nicht Teil in unserem Podcast sind. Aber wir stellen mal diese Vermutung auf, oder sagen wir es anders, Herr Nößler stellt mal die Vermutung auf, dass da ein Partikularinteresse sich durchgesetzt hat, aus welchen Gründen und wegen welcher Taktik auch immer – das werden wir alles vielleicht später erfahren, wenn wir Glück haben. Am Ende ist es aber im Zweifel Klientelismus.
Scherer: Das ist jetzt natürlich schwierig, darüber zu spekulieren. Wir werden jetzt ins Gespräch gehen müssen. Es ist auf jeden Fall ein Bruch der Zusammenarbeit zwischen DEGAM und AWMF. Da muss man sehen, wie man wieder auf einen gemeinsamen Weg kommt. Es ist eine Frage der Perspektive, was Klientelismus ist. Auch die Arbeit der DEGAM, auch des Hausärztinnen- und Hausärzteverbands wird oft als Partikularismus wahrgenommen oder Lobbyismus. Die Sache ist nur, dass dabei immer wieder verkannt wird, dass es sich dabei um eine ganz wesentliche Säule der hausärztlichen Grundversorgung handelt. Also noch mal, es gibt 183 Fachgesellschaften in der AWMF und nur eine setzt sich für den hausärztlichen Versorgungsbereich ein.
Nößler: Dann müssen wir uns aber auch ein bisschen ehrlich machen. Sie haben zu Recht unterstellt, natürlich ist die DEGAM dafür zuständig, die Interessen der Allgemeinmediziner wissenschaftlich zu vertreten. Der Verband für die Interessen der praktisch tätigen Hausärztinnen und Hausärzte. Wenn wir uns ehrlich machen, müssen wir aber auch anerkennen, dass auch die Medizin durch die sie vertretenden Verbände und Gesellschaften natürlich immer auch eine Ansammlung von verschiedenen Partikularinteressen ist.
Scherer: Die Medizin und die Gesundheitsversorgung, das Gesundheitssystem insgesamt ist eine Ansammlung von Körperschaften und Interessensvertretungen. Das ist historisch so gewachsen, das hat viele Vorteile, aber natürlich auch Nachteile.
Nößler: Aber auch noch mal Hand aufs Herz: Raubt man mit diesem Eingeständnis, das eigentlich völlig legitim ist, dass wir alle unsere Interessen haben, und in der Demokratie bringt man diese Interessen zusammen und verhandelt sie dann, soweit, so einfach die Theorie – aber raubt man da nicht im Zweifel auch der einen oder anderen passionierten Erstsemesterin so ein bisschen auch das hohe hehre Ideal der Medizin?
Scherer: Die Studierenden, die ich persönlich kenne, nehmen das relativ unaufgeregt auf. Die kriegen das auch relativ früh mit. Einige von den Studierenden sind auch in der DEGAM oder in anderen Fachgesellschaften oder im bvmd, in der Bundesvertretung der Medizinstudierenden Deutschlands, oder in der Fachschaft an ihrer eigenen Fakultät. Die Fachschaft entsendet auch immer Angehörige in die Gremien der medizinischen Fakultät, zum Beispiel in den Fakultätsrat. Mein Eindruck ist, die werden da entsprechend mitsozialisiert und kriegen das einfach relativ früh schon mit.
Nößler: Die bvmd ist auch hochpolitisch unterwegs, macht selbst auch eine Menge Politikberatung. Und an der Stelle – das kann man auch noch mal erwähnen – zu diesem Thema, wo wir jetzt eins-, zweimal einen Punkt machen, das wird uns wahrscheinlich noch an anderer Stelle beschäftigen, kann man auch sagen, die bvmd hat ja auch dazugelernt. Die war ja anfangs nicht ganz begeistert von dieser Reform vor vielen Jahren, und hat sich dann in der vorletzten Woche doch an die Seite der Kinder- und Hausärztinnen und -ärzte der beiden Verbände gestellt, und die AWMF auch kritisiert für diesen Vorstoß. Also das kann man ja an der Stelle auch mal zur Kenntnis nehmen. Herr Scherer nickt. Und jetzt kommen wir aber zu unserem eigentlichen Thema. Weil das mit der AWMF mussten wir einfach so ein bisschen reinbringen.
Scherer: Wir müssen das Nicken auch irgendwie in die Shownotes packen.
Nößler: Okay, wir versuchen irgendwie dieses Nicken in die Shownotes zu kriegen. Herr Scherer, das eine Thema hat mit dem anderen irgendwie was zu tun. Wir wollen heute über was Kardiologisches sprechen, weiter steht eine Änderung an in der ambulanten Versorgung, ich hatte es schon eingangs gesagt. Herz-CT und natürlich, beide Themen haben etwas mit Interessen zu tun. Ich versuche mich mal so ein bisschen anders nähern, nämlich noch mal von diesen Partikularinteressen, die miteinander in ein Aushandlungsprozess zu treten haben. Auch in der Medizin, auch in der wissenschaftlichen Medizin. Wie oft sitzen Sie denn so mit Kolleginnen und Kollegen aus der Kardiologie beisammen in einem offenen und konstruktiven Austausch?
Scherer: Sehr oft. Und das sind gute Kontakte. Man trinkt dann auch mal ein Bier zusammen. Man muss da auch zwei Sachen unbedingt voneinander trennen. Es handelt sich hier – ich habe das, glaube ich, in einem anderen Podcast schon einmal gesagt – um ärztliche Kolleginnen und Kollegen, die ihren Job so gut wie möglich machen. Und man kann sich auf wissenschaftspolitischer Ebene dann auch mal kontrovers begegnen. Aber wichtig ist, dass man das eben nicht ins Persönliche überschlagen lässt. Deshalb gibt es da auch gute persönliche Kontakte.
Nößler: Also man muss das Fachliche von dem Persönlichen vielleicht auch immer lernen zu trennen. Und ich glaube, wir haben über dieses Thema in dem Lipid-Podcast gesprochen, wo es um diese LDL-Massentestung ging. Ich glaube, da war das auch Thema, Herr Scherer. Es gibt ja nun – das wissen die Leute, die sich mit der DEGAM beschäftigen – durchaus auch Kritik seitens der DEGAM an dem Vorgehen der Kardiologen, ob DGK oder ESC. Da gibt es immer auch die Kritik über mutmaßliche und auch erwiesene Interessenkonflikte. Was mich dabei aber oftmals so als Beobachter interessiert, was mir durch den Kopf geht, ist bei diesen Konflikten, auch bei wissenschaftlichen Konflikten, wenn man streitet, was richtig, was falsch ist, was zu tun wäre, was nicht, dass man immer wieder diesen Eindruck hat, am Ende geht es ja auch um eine gewisse Deutungshoheit, vielleicht auch sogar eine Versorgungshoheit, wenn sich eine Sichtweise durchsetzt. In einer Versorgungssituation kann das ja letztlich auch bedeuten, dass es Einfluss auf mein Honorar hat, auf die Bedeutung meines Fachs, auf Weiterbildungschancen, oder?
Scherer: Ja, das ist so. Das ist auch oft eine Frage der Perspektive. Und jeder ist von seiner eigenen Arbeit natürlich erst mal besonders überzeugt. Das liegt an der Brille, die man aufhat. Man ist dann auch in seiner eigenen Wissenschafts-Bubble drin. Und da gibt es selbst affirmative Mechanismen, die dann greifen. Aber klar, wenn es um die Diskussion von Aufgaben und abrechenbaren Leistungen kommt und dann über die Evidenz dieser abrechenbaren Leistungen, dann liegt es in der Natur der Sache, dass man das auch erst mal verteidigt. Und die DEGAM stößt dann auch nicht selten auf Reaktanz, weil sie als eine Gruppierung wahrgenommen wird, die dann anderen Kolleginnen und Kollegen das Werkzeug aus der Hand nehmen möchte.
Nößler: Es gab mal bei DocCheck einen Bericht über ein völlig anderes Thema. Und da stand drüber: „Die Nörgler von der DEGAM“. Kennen Sie die Überschrift?
Scherer: Die Nihilisten, ja. Die Nihilisten von der DEGAM, genau. Die Nihilist:innen.
Nößler: Genau. Vielleicht verlinken wir das auch mal. Da ging es um ein anderes Thema. Okay, die Reaktanz und die Kritiker. Kommen wir auf unser konkretes Thema: Herz-CT beziehungsweise Computertomografie, Koronarangiografie ist ja schon seit etlichen Jahren im Gespräch, ist auch Teil der nationalen Versorgungsleitlinie. Kommen wir jetzt gleich mal auf den Beschluss. Waren die Gespräche zwischen Allgemeinmedizin und Kardiologie, was das Thema betrifft, nämlich Herz-CT zur Abklärung eines Verdachts bei stabiler KHK, da auch so, wie Sie es eben geschildert haben, dass es da vielleicht auch um Versorgungshoheit geht?
Scherer: In dem Thema ist natürlich viel Musik drin, weil es hier um Versorgungshoheiten, um Versorgungswege geht und letztlich auch um die Zukunft der Katheterindustrie. Und es wird hier die Möglichkeit eröffnet, dass völlig neue Versorgungswege beschritten werden, dass eine KHK-Abklärung eben nicht zwangsläufig über das Katheterlabor erfolgen muss.
Nößler: Also, da sind Interessen im Spiel, ganz erhebliche, auf verschiedenen Ebenen. Über die werden wir jetzt im Laufe des Gesprächs sprechen. Herr Scherer, ich würde kurz mal abräumen, warum wir heute über Herz-CT sprechen. Da gibt es nämlich einen Beschluss. Und dann arbeiten wir das mal der Reihe nach ab, nämlich Evidenz, Kritik und so ein bisschen, wie wir das in der Praxis dann zu betrachten haben. Ich versuche es noch mal ganz kurz zusammenzufassen. Wir reden über die CCTA, die Computertomografie Koronarangiografie. Am 18. Januar hat der GBA beschlossen, dass dieses Verfahren, diese Methode zur Abklärung eines Verdachts auf eine chronische KHK in die ambulante Erstattung aufgenommen werden soll, und zwar – jetzt wichtig – nur bei jenen, wo die Vortestwahrscheinlichkeit zwischen 15 und 50 Prozent liegt, also intermediäres Risiko, genauso wie es in der NVL KHK drinsteht. Machen wir auch in die Shownotes. Es sollen nur erfahrene Radiolog:innen durchführen dürfen. Die müssen eine Mindestfallzahl nachweisen können. Und eine anschließende invasive Angiografie soll nur dann durchgeführt werden dürfen, wenn es a) persistierende stenosierende KHK gibt mit einer klaren Entscheidung für eine Revaskularisation, b) wenn die CCTA nicht auswertbar ist, beispielsweise wenn da eine Menge Kalk drin ist oder wenn es auch Kontraindikation für funktionelle Tests gibt. Oder c) natürlich bei einer akuten Verschlechterung bis hin zu einem ACS. So, jetzt wichtig: Beschluss ist noch nicht in Kraft getreten, der muss noch veröffentlicht werden im Bundesanzeiger, und die EBM-Leistung gibt es natürlich auch noch nicht, die muss auch erst noch erarbeitet werden. Aber es ändert sich etwas in der Zukunft. Die Leute sollen nicht mehr auf einen Katheterplatz geschickt werden, über die wir gerade gesprochen haben, sondern zu einem Herz-CT. Was sagt Martin Scherer zu diesem Beschluss?
Scherer: Martin Scherer oder in dem Fall die DEGAM insgesamt sieht natürlich die Möglichkeit, dass mit dem Kardio-CT eine Option geschaffen wird, dass die hausärztliche Versorgungsebene die wichtigen Entscheidungen trifft. Entscheidend ist die Beurteilung der Vortestwahrscheinlichkeit, die überwiegend anhand der Anamnese und der körperlichen Untersuchung zu treffen ist. Und das ist auch immer so ein Perspektivenproblem mit den Kolleginnen und Kollegen aus der Maximal- oder Supramaximalversorgung. Die fühlen sich oft ganz unwohl damit, wenn eine wichtige Entscheidung allein anhand der Anamnese und der körperlichen Untersuchung getroffen wird. Aber wir haben mit dem Marburger Herz-Score natürlich ein gut evaluiertes Instrument an der Hand. Und hier haben dann Hausärztinnen und Hausärzte eine große Verantwortung, nämlich die Auswahl geeigneter Patient:innen nur die mit mittlerer KHK-Wahrscheinlichkeit zum CT zu schicken. Und wir werden natürlich darauf achten müssen, dass Hausärztinnen und -ärzte ihre Patient:innen nach dem CT in der Radiologischen Praxis so kompetent und überzeugend beraten, dass ein kardiologischer Input auch nur dann erforderlich sein wird, wenn es auch angezeigt ist.
Nößler: Da haben Sie schon quasi einen ganz veritablen Konflikt angesprochen zwischen den zwei Fachgebieten, nämlich wer hat die Deutungshoheit auch in der Versorgungssteuerung. Ich würde sagen, Herr Scherer, wollen wir erst mal in die Evidenz für die CCTA hineinschauen und dann am Ende noch mal das Thema Vortestwahrscheinlichkeit besprechen?
Scherer: Gerne.
Nößler: Gut. Weil Sie haben nämlich – das werden lange Shownotes dieses Mal werden – Etliches an Literatur mitgebracht. Und das darf ich hier auch mal off the records – nein, das ist ja nicht off the records, es ist hier quasi Backstage ...
Scherer: Wir sind ja on the records.
Nößler: Wir sind on the records, ja. Also Backstage-Einblicke. Damit haben Sie mich ganz schön gequält und auf Trab gehalten mit dem Berg an Papier. Gucken wir mal in die erste Arbeit rein. Schauen wir uns die Methode an. Und da gibt es eine nicht ganz kleine Studie, die die gut informierten Hörerinnen und Hörer wahrscheinlich kennen. Es ist eine europäische Studie, die DISCHARGE-Studie, multinational, multizentrisch, wirklich nicht klein. Und da gibt es eine Publikation aus The New England Journal, die Sie mitgebracht haben, wo man sehen kann – da gibt es auch etliche Ereignisse – dass, wenn man diese CT-Strategie mit der invasiven vergleicht, dass es dadurch nicht zu mehr kardiovaskulären Ereignissen kommt. Also beispielsweise übersehene Infarkte et cetera, sondern numerisch sogar etwas weniger. Und man kann – und das ist natürlich völlig erwartbar – sehen, dass es deutlich weniger periprozedurale Major-Komplikationen gibt. Wenn Sie mit uns mal ein bisschen tiefer in diese Arbeit hineingehen, Herr Scherer, was teilt uns diese DISCHARGE-Auswertung mit?
Scherer: Vielleicht müssen wir da noch mal verdeutlichen, um die CCTA-Forschungslandschaft zu verstehen, dass es hier unterschiedliche Vergleiche gibt. Es gibt einmal den Vergleich zwischen Koronar-CT, Koronarangiografie, also CCTA und dem invasiven Verfahren des Herzkatheters, das ist schon mal ein Vergleich. Dann gibt es eine ganze Sammlung von Studien, die sich einem anderen Vergleich widmen, nämlich der CCTA und funktionellen Verfahren. Das ist die Myokardszintigrafie, Stressechokardiografie und so weiter. Sie sprechen jetzt den Vergleich Herzkatheter – CCTA an. Da gibt es vier wichtige Studien. Da geht es um den Endpunkt Schlaganfall. Und hier ist die CCTA mittelfristig dem Herzkatheter überlegen im Sinne eines Nutzenbeleges. Bei diesen vier Studien spielt die DISCHARGE-Studie eine absolut dominante Rolle. Die Patientinnen und Patienten, die dort eingeschlossen wurden, wurden so wie es auch im DEGAM-Sinne ist, größtenteils ambulant von hausärztlichen Praxen überwiesen und danach dann randomisiert in CCTA oder invasive Koronarangiografie. Neben der Reduktion des Schlaganfalls zeigt sich da eine signifikante Reduktion von relevanten prozeduralen Komplikationen, wenn man eben die CCTA nutzt. Also da sind die Komplikationen, die man bei invasiven Verfahren hat, Blutungen und so weiter, mit dem Faktor 4 natürlich reduziert. Aber das dürfte auch nicht wundern, wenn man ein bildgebendes, nichtinvasives Verfahren mit einem invasiven vergleicht. Davon ist erst mal auszugehen. Aber wichtig ist eben, dass es auf der Seite des Nutzens und des klinisch relevanten Endpunkts, dass sich da eine DISCHARGE-Studie die CCTA gut geschlagen hat.
Nößler: Wenn man das noch mal in Zahlen ausdrückt. Primärer Endpunkt hier waren die Ereignisse, die kardiovaskulären Ereignisse, was Sie gerade angesprochen haben, Schlaganfall zum Beispiel, und die Major-Komplikation, das war sekundärer Endpunkt. Und wenn man hier genau reinschaut, bei den Schlafanfällen, das ist schon echt auffällig. In der CT-Gruppe waren das zehn Ereignisse und in der invasiven Koronarangiografie-Gruppe war es doppelt so viel, 20. Also das waren 4.000 Patienten insgesamt, da wurden effektiv zehn Schlaganfälle verhindert. Wir reden hier über einen Beschluss, Herr Scherer, vom gemeinsamen Bundesausschuss und der GBA macht in guter Tradition, bevor er solche Beschlüsse macht, immer was? Er befragt das IQWiG und sagt: Liefere mir mal Daten. Es gibt einen Abschlussbericht dazu, den packen wir auch in die Shownotes rein zu dieser Methodenbewertung. Das ist eine wunderbare Lektüre zum Einschlafen, schlappe 200 Seiten. Und wenn man da reinguckt, ab der Hälfte ist das bunt, voll mit Forest-Plot zu verschiedenen Endpunkten, Schlafanfall haben Sie angesprochen, Myokardinfarkt natürlich, wo dann die Odds Ratios aus diesen verschiedenen Studien – da gibt es sehr viele mehr, Sie haben vier Arbeiten angesprochen – aufgetragen sind. Was mich so ein bisschen irritiert hat dabei, das IQWiG teilt ja Ihre Bewertung und die von der DEGAM völlig, bei diesem Forest-Plot ist, dass diese Bereiche oft sehr oft gut über 1 drüberschwanken, also das obere Konfidenzintervall. Und wenn ich jetzt mal an das Scherersche Evidenz- Barbecue – so nannte es mal ein Hörer – denke, dann hat man ein bisschen Fragezeichen im Kopf, oder? Also so hoch klar ist das dann irgendwie nicht, oder?
Scherer: Ein kleiner Exkurs im Forest-Plot-lesen an der Stelle. Oder Sie würden vielleicht sagen, Praxis Pointer Forest-Plot. Also in einem Forest-Plot möchte ich natürlich keine Konfidenz-Intervalle, die die Mittellinie schneiden, also die 1 in dem Fall. Und in den Forest-Plots haben wir oft sehr kleine Effektschätzer mit langen Konfidenzintervallen, die dann über den Null-Effekt hinausgehen. Da haben Sie schon recht. Aber man muss auch hier noch mal vielleicht auf die Bedeutung der Einzelstudien verweisen. Denn Sie haben ja dann auch hochkarätige Studien darin, wie zum Beispiel in dem einen Fall die DISCHARGE-Studie, die dann auch ...
Nößler: ... ganz knapp an der Mittelachse ist, ganz knapp.
Scherer: Richtig. Und ich habe eben schon einmal auf die Unterscheidung der Vergleiche hingewiesen. Also DISCHARGE, CCTA und Koronarangiografie. Und dann gibt es aber noch den anderen Vergleich: CCTA – funktionelle Verfahren. Das ist die Stressechokardiografie und Myokardszintigrafie. Und da gibt es elf Studien, die in diesem Bericht ausgewertet worden sind. Also auch hier ist die CCTA mittel- und langfristig den funktionellen Verfahren überlegen. Da gibt es auch eine dominierende Studie, das ist die SCOT-HEART-Studie. Und dort wurden immerhin 4.150 Patientinnen und Patienten eingeschlossen, die auch vom hausärztlichen Setting aus an sogenannte Rapid Access Chest Pain Kliniken überwiesen worden sind. Und die wiesen ein hohes Risiko für eine KHK auf. Das ist ein wesentlich höheres als das in der Primärversorgung in Deutschland. Und da sind wir schon wieder bei einem wichtigen Punkt, den Sie bestimmt noch irgendwann ansprechen werden, nämlich den der Vortestwahrscheinlichkeit. Aber ich will Ihnen da nicht vorgreifen.
Nößler: Habe ich mir für das Ende aufgehoben, damit wir noch ein bisschen praktisch werden. War jetzt so meine Idee, dass wir die Vortestwahrscheinlichkeit und die Frage, wie komme ich gut drauf, wie erhöhe ich sie in Anführungszeichen, so als Praxispointer-Rausschmeißer der Message mitnehme. Ja?
Scherer: Gerne.
Nößler: Also SCOT-HEART geht natürlich auch in die Shownots rein. Klingt ein bisschen schottisch. Ich habe gerade Scottish Ex irgendwie vor mir. Wir wollen mal ein bisschen reinschauen in den Nutzen, was die CCTA kann. Wir haben schon gelernt, weniger Schlaganfälle kriege ich hin, natürlich weniger Major-Komplikationen. Es gibt eine Arbeit, die findet man auch in dem IQWiG-Vorbericht, die haben Sie mir auch geschickt, das ist die CAD-Man Study, an der Charité angesiedelt. Und die haben eine Publikation gemacht. Der Nößler kann ja keine Studien lesen, aber der findet die Bilder immer so nett. Und da gibt es eine Grafik drin, wenn man sich die anschaut, dann kommt man eigentlich ganz krass gerechnet zu dem Punkt, dass man eigentlich theoretisch auf 80 Prozent der PCI in einem überversorgten Land verzichten kann.
Scherer: Das ist ja unsere Hoffnung und auch unsere Hypothese, dass der Herzkatheter ein diagnostisches Ritual ist, eine Art Initiationsritus, den ein Mensch zum Beginn seines Daseins als KHK-Patient zu durchlaufen hat.
Nößler: So ist es heute.
Scherer: Das ist der Stand heute.
Nößler: Der Katheter als Initiationsritus.
Scherer: Richtig. Und das ist die Idee hinter diesem ganzen neuartigen Verfahren, dass man durch eine gute Vorselektion mithilfe der Anamnese und der körperlichen Untersuchung die Vortestwahrscheinlichkeit erhöht. Dafür haben wir den Marburger Herz-Score, damit haben wir ein gutes Instrument in der Hand. Jetzt greife ich doch schon ein bisschen vor.
Nößler: Kein Problem.
Scherer: Und die Erhöhung der Vortestwahrscheinlichkeit ist auch der Knackpunkt, an dem sich dann auch innerhalb der AWMF-Mitgliedsfachgesellschaften – um wieder die Brücke zum Anfang zu schlagen – viele Diskussionen verhaken. Seit Jahren versuchen wir deutlich zu machen, dass die diagnostische Aussagekraft eines Tests von der Prävalenz der gesuchten Erkrankung in der betreffenden Stichprobe abhängt. Was steht dahinter, Herr Nößler?
Nößler: Thomas Bayes?
Scherer: Zum Beispiel, genau.
Nößler: Wer noch?
Scherer: Das ist das Bayes Theorem.
Nößler: Genau, das Bayes Theorem. Bleiben wir kurz bei diesen Auswirkungen. Also die Idee ist ja, dass man von diesem Initiationsritus wegkommt. Wir wissen, dass wir Weltmeister sind bei PCI in Deutschland. Und trotzdem beispielsweise gibt es Zahlen von der OECD, der 30-Tagesmortalität nach Eingriff, da sind wir miserabel. Das heißt, wir haben eine radikale Überversorgung, die eigentlich null Benefit hat, im Gegenteil eher schädlich ist. Und die Idee ist ja – das wurde auch im GBA diskutiert seinerzeit –, dass wir da wegkommen durch die Herz-CT. Und es wurde aber auch eine Befürchtung damals gehäußert, dass es eigentlich nur zu einer Mengenausweitung bei den Herz-CT kommt, die im Zweifel auch erst mal Strahlungen sind. Das kommt ja auch dazu, das kostet auch Geld, das bindet Ressource. Ohne dass die Zahl der PCI dadurch reduziert würde. Und es gibt ja jetzt eine Evaluation für drei Jahre. Man will sich das engmaschig anschauen – hat Josef Hecken versprochen, macht er vielleicht sogar persönlich. Und dass dieses Risiko tatsächlich gar nicht so richtig von der Hand zu weisen ist, das können wir in Dänemark sehen, da gibt es eine Arbeit, die Sie mitgebracht haben. Die haben das 2009 eingeführt. Und da piekt das voll nach oben, die Zahl der Herz-CT. Während im gleichen Zeitraum der Zahl der PCI komplett konstant geblieben ist. Ist das der Beweis, dass diese Befürchtung eintreten wird? Oder muss man es einfach anders sehen und sagen: Nein, die Dänen sind eigentlich ganz klug und die haben sowieso schon immer nur die PCI gemacht, die sowieso notwendig gewesen wäre?
Scherer: Das ist der Beweis dafür, dass wir es eben etwas anders machen müssen als die Dänen. Bei den Dänen war das Herz-CT in der Hand der kardiologischen Kolleginnen und Kollegen. Die hatten die Indikationsstellung in der Hand und auch die Freiheit, dann die Folgeaktion zu initiieren. Und Sie wissen, wie das ist, wenn man CCTA im Niedrigprävalenzbereich macht, da findet man dann irgendwelche Kleinigkeiten an der Gefäßwand und sagt: Naja, da machen wir jetzt doch mal lieber ein Herzkatheter. Das müssten wir durch eine andere Prozesskette entsprechend besser machen. Sagen, okay, körperliche Untersuchung und Anamnese im hausärztlichen Bereich, die ganzen Niedrigprävalenz-Menschen, die kriegen gar nicht erst ein CCTA. Wir haben unsere Instrumente dafür in der Hand, erhöhen die Vortestwahrscheinlichkeit und machen es eben besser als die Dänen. Punkt.
Nößler: Im Prinzip auch eine Art Lessons Learned, diese Arbeit.
Scherer: Würde ich sagen. Ja.
Nößler: Jetzt gibt es eine Arbeit aus dem UK, die haben Sie mitgebracht. Die sieht in Teilen eigentlich total ähnlich aus. Wenn ich das richtig sehe, haben die da eine NICE-Empfehlung geändert. 2017 wurde dort die einschlägige NICE-Guideline verändert, wo es quasi eingeführt wurde. Davor ging das schon ein bisschen hoch mit dem CCTA und dann halt richtig. Dann knickte es so ein bisschen bei den invasiven Koronarangiografien ab. Was da aber tatsächlich spannend ist, das ist eine – jetzt kriege ich gar nicht ganz genau zusammen, was das für eine Korrelationskurve ist – Kendalls Tau, wo man eine „starke“ Korrelation gefunden hat mit dem Anstieg de Zahl der CCTA und der Abnahme der kardiovaskulären 12-Monatsmortalität. Hat Sie diese Grafik auch ein bisschen beeindruckt? Also wir reden da von MACE, Major-kardiovaskuläre Ereignisse. Oder bin ich da völlig falsch abgebogen bei dieser Grafik?
Scherer: Da haben Sie völlig recht. Das ist ein Befund, der in die richtige Richtung weist. Dass Stent-Implantationen auch ein Risiko darstellen und einen erheblichen Eingriff ins Gerinnungssystem. Da muss man dann Plättchenhemmer nehmen und so.
Nößler: Genau. Umgedreht müsste man sagen: Die heutige Strategie oder die Strategie bislang ist eigentlich eher gefährlich. Das wäre doch dadurch belegt.
Scherer: Ja, das wäre der Umkehrschluss.
Nößler: Jetzt drehen wir die Kritik mal um. Wir nehmen alle mal zur Kenntnis, über das, was wir reden, Wissenschaft ist nicht frei von Interessen. Kann man, glaube ich, nicht oft genug sagen. Und zwar, die Befunde und das Risiko, dass wir jetzt künftig mehr CT machen und zwar erheblich viel mehr Kardio-CT, die PCI aber nicht abnimmt, es gibt ja im Zweifel auch Kritiknahrung. Und über diese Kritik wurde diskutiert. Was ich interessant finde an der Stelle, ist, dass diese Kritik, diese Warnung vor Überdiagnostik jetzt auf einmal an einer unerwarteten Stelle aufploppt, nämlich bei den Kardiologen. Die haben tatsächlich nach dem GBA-Beschluss kritisiert, dass die alleinige Indikationsstellung, wenn man sie den Hausärzt:innen überlässt und dann direkt die Durchführung eben nur von Radiologen, dazu führt zu, ich zitiere: „unnötiger Folgediagnostik“. Herr Scherer, jetzt haben wir zwei ein Problem. Wer ist denn jetzt hier das Bollwerk gegen Überversorgung, die Allgemeinmediziner oder die Kardiologen?
Scherer: Hinter solchen Äußerungen stehen natürlich Interessenskonstellationen. Dahinter stehen auch diagnostische Traditionen, auch Verliebtheiten in altgediente Prozesse. Die NVL, die Nationale Versorgungsleitlinie, spricht eine klare Sprache. Also da wird die Indikationsstellung anhand der Anamnese und der körperlichen Untersuchung empfohlen. Und ich habe Ihnen das eben schon gesagt, da fühlen sich Angehörige der Maximal- oder der Supramaximalversorgung unwohl. Aber ich würde darauf vertrauen, dass die Datenlage, die auch darauf basiert, dass die Indikationsstellung im hausärztlichen Bereich gebahnt wird. Ich würde darauf vertrauen, dass die Hausärztinnen und Hausärzte wirklich die Expert:innen sind im Umgang mit Patient:innen im Niedrigprävalenzbereich.
Nößler: Mögen die Supramaximalspezialisten die NVL nicht?
Scherer: Das weiß ich jetzt nicht. Aber ich glaube, das hat auch etwas mit dem Setting eines Universitätsklinikums zu tun. Versuchen Sie mal aus einem Universitätsklinikum herauszukommen oder wieder entlassen zu werden, ohne dass dann mindestens eine technische Untersuchung stattgefunden hat. Also das hat, glaube ich, auch etwas mit medizinisch-weltanschaulichen Dingen zu tun. Anamnese und körperliche Untersuchung im 21. Jahrhundert, das kann ja wohl nicht sei, das ist doch Barfußmedizin. Aber ich glaube, das sind einfach die unterschiedlichen Brillen, die unterschiedlichen Perspektiven, die es da gibt. Man muss da einfach im Austausch bleiben. Es geht auch nicht darum, wer der bessere Arzt, die bessere Ärztin ist oder wer jetzt hier recht hat. Aber das ist das, was die NVL sagt: eine Anamnese und die körperliche Untersuchung.
Nößler: Ist soweit auch klar. Im Supramaximalversorgergebiet erlebe ich supramaximal hohe Mortalität. Und dann sehe ich natürlich immer die gravierendsten Fälle, logisch. Die will ich natürlich rausfischen. Es gab im Vorfeld des GBA-Beschlusses – Sie haben es schon angedeutet – durchaus Diskussionen, so nenne ich es mal. Auch Streit gehört zur Sache dazu. Und Sie haben schon gesagt, natürlich wäre es aus Sicht der Kardiologen wünschenswert, dass das über Kardiologen läuft, die dann in die Radiologie überweisen. Kann man nachvollziehen. Ich erinnere mich, die Patientenvertretung war – wenn ich mich an das Plenum erinnere – not amused, weil die irgendwie so gar nicht richtig involviert worden sein sollen, sagten sie jedenfalls. Die brachten aber eine Idee rein, nämlich, ob es nicht sinnvoll wäre, obligate Fallkonferenzen einzuführen. Das war wohl deren Wunsch damals. Hat sich dann jetzt nicht durchgesetzt, ist nicht Teil dieses Beschlusses. Wären solche Fallkonferenzen – also interdisziplinär, Hausärzte und Hausärztinnen, Kardiolog:innen, Radiolog:innen – nicht eigentlich eine gescheite Sache? Oder anders gefragt: Findet das nicht eh statt im Zweifel?
Scherer: Dass bei jeder Patientin, bei jedem Patienten zu machen, das wäre sicher zu viel des Guten. Also die Ersteinschätzung gehört in die Praxis. Wir haben in der Hausarztpraxis viele Niedrigrisikopatienten. Bei jedem eine Fallkonferenz zu machen, das wäre absolut übertrieben. Das würden wir auch gar nicht schaffen. Bei ausgewählten Patientinnen und Patienten kann man das sicher überlegen.
Nößler: Und dann macht man einfach ein kollegiales Konsil, ruft man an.
Scherer: Ja.
Nößler: Herr Scherer, ich habe eine krasse Idee. Sollen wir über Vortestwahrscheinlichkeiten sprechen?
Scherer: Huch, ja. Ich habe fast das Gefühl, wir hätten das schon getan. Aber gerne.
Nößler: Noch mal kurz. Vielleicht auch so ein bisschen, damit nicht nur der Streit hängenbleibt zwischen verschiedenen Fachgebieten, sondern damit man für die Praxis was mitnehmen kann. Wir erinnern noch mal: CCTA soll zum Einsatz kommen bei einer Vortestwahrscheinlichkeit ab 15 Prozent bis einschließlich 50 Prozent. Über 50 Prozent ist die Sache wahrscheinlich richtig klar, Richtung Katheter-Labor. Reden wir noch mal über den Marburger Herz-Score. Das ist ja jetzt nichts, was Ihre kardiologischen Kolleg:innen selbst anwenden würden. Das ist eine hausärztliche Nummer. Gehen wir noch mal einerseits darauf ein, wie erhöhe ich die Vortestwahrscheinlichkeit. Denn es gibt eine Arbeit, die Sie mitgebracht haben, eine Metaanalyse von 2019, in der man ziemlich gut sehen kann, wie sich die negative und die positive Posttestwahrscheinlichkeit verändert. Und das ist genau dieser intermediäre Bereich. Also wie schafft man es in der Praxis, dass man idealerweise diese 15 bis 50 Prozent Menschen herausfischt?
Scherer: Da spielen natürlich einmal die fünf Kriterien oder die fünf Items des Marburger Herz-Scores eine wichtige Rolle. In der NVL Brustschmerz oder KHK wurden dann auch noch zusätzliche Kriterien mit benannt. Das ist eine Hilfe und eine Orientierung. Aber es handelt sich natürlich auch immer um die klinische individuelle Einschätzung durch Anamnese und körperlicher Untersuchung. Also man kriegt die Erhöhung der Vortestwahrscheinlich durch die klassische Anamnese hin: familiäre Historie, Familienanamnese, die Risikofaktoren, die Items des Marburger Herz-Scores. Und das ist eigentlich die Denke, die hinter dieser Arbeit, die Sie da zitiert haben, steckt.
Nößler: Ist das auch Werbung in die Kardiologie hinein, diesen Score vielleicht intensiver anzuwenden?
Scherer: Sie haben es eben selber gemacht, für welches Setting ist der gedacht, der Marburger Herz-Score? Er ist für das hausärztliche Setting gedacht, einen Eindruck zu kriegen, wie groß ist die HKK-Wahrscheinlichkeit: klein, mittel, groß. Wenn dann anhand einer guten Anamnese und körperlichen Untersuchung eine diagnostische Kette gebahnt ist, dann hat der Marburger Herz-Score seine Schuldigkeit getan. Und wenn jemand bei der Kardiologin oder dem Kardiologen, dann muss es eigentlich heißen: Der hat im Marburger Herz-Score bereits mittel oder hoch gescoret. Es hat dann eigentlich keinen Sinn, den in dem Setting dann noch mal anzuwenden, weil ja da eigentlich nur die sitzen sollen, die entsprechend mittleres oder hohes Risiko haben.
Nößler: Noch mal ganz schnell zusammengefasst, die meisten werden es eh draufhaben, in der Praxis. Herr Scherer, im Marburger Herz-Score arbeite ich ja mit Punkten. Und die NVL empfiehlt ja die CCTA bei einer Vortestwahrscheinlichkeit zwischen 15 und 50 Prozent. Noch mal vielleicht von Ihnen kurz in einem Satz: Wann habe ich laut Marburger Herz-Score ein intermediäres Risiko?
Scherer: Vielleicht, Herr Nößler, darf ich Ihnen noch mal die fünf Kriterien – ich weiß, Sie wissen die und viele Kolleginnen und Kollegen wissen sie auch ...
Nößler: Erinnerungen kann nicht schaden.
Scherer: Erst noch mal die fünf Kriterien des Marburger Herz-Scores. Für jedes Kriterium gibt es einen Punkt. Also höheres Alter, Männer ab 55, Frauen ab 65 Jahren, das wäre schon mal ein Punkt. Vermutet der Patient selber eine Herzkrankheit als Ursache, das wäre auch noch mal ein Punkt. Sind die Schmerzen abhängig von körperlicher Belastung, das wäre ein Punkt. Sind die Schmerzen durch Palpation reproduzierbar, da gibt es ...
Nößler: ... einen Punktabzug.
Scherer: Danke, Herr Nößler, da gäbe es dann einen Punkt Abzug, richtig. Schmarrn, kein Punkt Abzug, aber null Punkte, wenn sie reproduzierbar sind. Und ist bereits eine vaskuläre Erkrankung erkannt – das wäre auch ein Punkt. Das heißt, wenn ein Mensch, als Mann über 55, als Frau über 65 ist, selber eine Herzkrankheit vermutet, die Schmerzen abhängig sind von körperlicher Belastung, sie nicht durch Palpation reproduzierbar sind, eine vaskuläre Erkrankung bekannt ist, dann hätte der Mensch 5 Punkte. Bei 0 bis 1 Punkt ist die Wahrscheinlichkeit der KHK sehr gering, bei 2 Punkten gering, bei 3 Punkten mittel und bei 4 und 5 Punkten hoch. Und bei mittlerem Risiko liegt die Wahrscheinlichkeit der KHK bei 17 Prozent bei 3 Punkten, bei 4 bis 5 Punkten bei 50 Prozent. Es ist ein Tool. So schön der Score ist, es ist nicht Wort Gottes, es ist ein Tool, eine Unterstützung in der täglichen Praxis.
Nößler: Das wäre ja noch mal was, so eine Apple Watch, die mir dann sagt: Deine momentane Klinik ergibt 73 Prozent Wahrscheinlichkeit für eine stabile KHK. Also, fassen wir zusammen. 3 und 4: ganz sicher CCTA. Und 5: Muss man halt gucken, je nach Klinik, ob da nicht auch eine andere Indikationsstellung angebracht wäre.
Scherer: Ja.
Nößler: Noch eine letzte Frage, vielleicht um das abzurunden an der Stelle: Wir reden die ganze Zeit – das muss man vielleicht noch mal betonen – über stabile, also chronische KHK. Natürlich keine akute, völlig logisch. Machen wir da einen Unterschied bei Patienten, die sich neu damit vorstellen, zu jenen, bei denen sie bekannt ist?
Scherer: Das ist eine schöne Frage. Also wenn man in die Datengrundlage des Marburger Herz-Scores reinschaut, dann ist es meines Wissens die einzige Studie, die sich auf die gesamte Population, die gesamte KHK-Population bezieht. Und selbst bei bekannter KHK war die Wahrscheinlichkeit, dass der Brustschmerz jetzt an der KHK selber liegt nur bei 50 Prozent. Mit anderen Worten, auch die bekannten KHK-Patienten haben es verdient, dass man noch mal genauer hinschaut.
Nößler: Ist doch ein schönes Schlusswort, Herr Scherer.
Scherer: Danke schön.
Nößler: Und wir haben sogar über Vortestwahrscheinlichkeit gesprochen.
Scherer: Am Rande.
Nößler: Genau. Herr Scherer, das war eine Take-Home-Message, wir haben alles abgerundet. Ich könnte ja mal wieder die Frage nach einem Cliffhanger versuchen.
Scherer: Herr Nößler, Cliffhanger, ich weiß gar nicht, Sie sind von der 50 noch weit entfernt, ich habe sie schon überschritten. Aber vielleicht können wir uns mal wieder mit einem urologischen Männerthema befassen?
Nößler: Autsch. Wenn es sein muss, Herr Scherer. Was macht man nicht für die sogenannte Vorsorge alles und auch nicht. An dieser Stelle, wir wissen, wohin die Reise gehen wird beziehungsweise in welche Höhen. Und dann würde ich sagen, Herr Scherer, Ihnen vielen Dank an dieser Stelle, den Hörerinnen und Hörern vielen Dank. Bleiben Sie alle fröhlich, gesund und Herr Scherer, ahoi! Auf bald!
Scherer: Machen Sie es gut!
Nößler: Tschüss!
Scherer: Tschüss!