Notfallmedizin im Krieg
Die Bundeswehr macht's mit Lollis
Wenn im Krieg Soldaten schwer verwundet werden, muss besondere medizinische Hilfe her. Standards aus der Notfallmedizin reichen oft nicht mehr aus: Die Sanitätsoffiziere der Bundeswehr brauchen dann ihre Lollis.
Veröffentlicht:
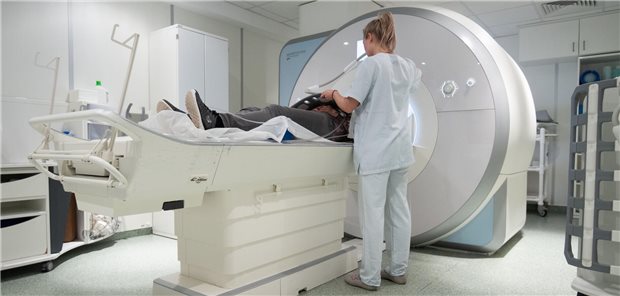
Vorsorgen für den Ernstfall: Sanitäter der Bundeswehr während einer Gefechtsübung.
© STAR-MEDIA / imago
WIESBADEN. Deutschlands Sicherheit wird bekanntlich am Hindukusch verteidigt, mindestens noch bis Ende 2014. Dass in Afghanistan, mitten im Krieg, der Alltag rau ist, beweisen auch die Nachrichten über gefallene deutsche Soldaten - 53 seit dem Beginn des ISAF-Einsatzes. Für die Bundeswehr ist der Auslandseinsatz eine Herausforderung, erst recht aber für ihren Sanitätsdienst.
In der steinig-staubigen Ebene am Fuße des Marmal-Gebirges fahren keine weiß-glänzenden Rettungswagen nach deutscher Industrienorm umher.
Dort, in Mazar-e Sharif, aber auch in Kunduz oder Termez, findet Einsatz unter Extrembedingungen statt, auch für die Ärzte und Sanitäter. Über 4000 deutsche Soldaten leisten Sicherheits- und Aufbauarbeit für ein Entwicklungsland, das durch Taliban und Krieg weit zurückgeworfen wurde.
Nicht selten aber wird aus der Aufbauarbeit Krieg, geraten die Soldaten in einen Hinterhalt, werden in ein Gefecht verwickelt, oder fahren über IEDs, "Improvised Explosive Devices", also von Bombenbauern handgebastelte Sprengfallen.
Wenn Soldaten dann verwundet werden, rollt die Notfallmedizin à la Bundeswehr an. Dann schlägt die Stunde des BAT, dem beweglichen Arzttrupp. Er ist bei Patrouillen immer mit dabei in seinem "Wolf", dem typischen Notarztwagen der Truppe.
In der Regel an Bord: Ein Arzt und ein Rettungssanitäter. Zwar entspricht die Ausstattung des Trupps der eines deutschen Rettungswagens, doch die Einsatzbedingungen sind alles andere als vergleichbar. "Wenn geschossen wird, kann ich den Patienten nicht versorgen", sagt Dr. Björn Hossfeld. Der Oberfeldarzt arbeitet als Anästhesist am Bundeswehrkrankenhaus in Ulm.
Erst zurückschießen, dann behandeln
Auf dem Notfallmedizin-Kongress DINK 2013 Anfang März in Wiesbaden hat er aus der medizinischen Praxis der Bundeswehrärzte berichtet - und den Besonderheiten. Stehen Verletzter und Arzt unter Feuer, "dann muss ich erst einmal zurückschießen, um die Feuerhoheit zu behalten", sagt der Arzt, der eben auch Soldat ist.
"Der Sanitäter hat nicht immer sofort die Chance, zu helfen." Der Grundsatz: Erst verteidigen, dann behandeln. Denn ein ebenfalls verwundeter Arzt oder Sanitäter hilft dem verletzten Kombattanten letztlich wenig.
Patient und Helfer müssen vor dem feindlichen Feuer in Deckung gebracht werden, etwa hinter eine Mauer. Die Versorgung ist in diesem Moment nicht mehr als "Selbst- und Kameradenhilfe" (Wehrmed Monatsschr 2013; 10: online). Im Sanitätsdienst nennen sie diese erste Phase der Rettung "Care under Fire". Dahinter steckt das Konzept TCCC, die Tactical Combat Casualty Care, ein präklinisches Versorgungsmodell für den militärischen Einsatz.
Entwickelt hat es die US-Armee aus den Erfahrungen Anfang der 1990er Jahre in Somalia. TCCC lehnt sich an das bekannte PHTLS-Konzept an, den Pre Hospital Trauma Life Support. Auch die Bundeswehr arbeitet danach.
Auch in der zweiten Phase, der "Tactical Field Care", stoßen die Retter an Grenzen. Zwar haben sie sich und die Verwundeten in Sicherheit gebracht, um mit ersten medizinischen Maßnahmen zu beginnen. Sie befinden sich aber immer noch im Feld, das Feuer kann jederzeit wieder eröffnet werden. Für aufwändige Prozeduren ist im Gefecht keine Zeit.
Noch schlimmer ist es nachts: Eine Intubation ist praktisch ausgeschlossen, denn es herrscht Lichtdisziplin. Der Gegner darf nicht auf die Soldaten aufmerksam gemacht werden, ein beleuchtetes Laryngoskop würde genau das aber konterkarieren.
Sanitäter und Ärzte versuchen deswegen schnellstmöglich die dritte TCCC-Phase zu erreichen, die "Casualty Evacuation Care" (CASEVAC), also die Evakuierung. Jetzt geht es darum, die Verwundeten schnellstmöglich aus der Kampfzone in ein Lazarett zu bringen, etwa per MedEvac-Hubschrauber.
Die Notfallmedizin im Kriegseinsatz wird so zu ihrer eigenen Welt und ist mit dem Rettungsdienst aus dem Heimatland kaum mehr zu vergleichen. Denn während hierzulande das Stay-and-Play-Prinzip gilt, also die Behandlung bis zur Transportfähigkeit am Einsatzort, lautet bei der Truppe die Maxime: Load and Go.
Aus der Not eine Tugend gemacht
Ohnehin haben sich die Zeiten für die Armeen geändert. Vorbei ist der klassische Frontenkrieg, den es bis zum ersten Irakkrieg 1990 gab. "Damals war vorne der Kampf und hinten die Versorgung", sagt Hossfeld.
Heute, in Zeiten asymmetrischer Bedrohungen, befinden sich die Soldaten im "Three Block War". Sie müssen gleichzeitig Aufbauhilfe leisten, den Frieden stabilisieren und sind dennoch Gefechten ausgesetzt - und das auf kleinstem Raum, der bekannte Häuserkampf.
Hossfeld: "Die Notfallversorgung orientierte sich bislang an zivilen Grundsätzen." Die Maxime: Die Soldaten sollten im Feld die gleiche Versorgung erhalten, wie sie sie aus ihrer Heimat kennen. Dafür wurden vor allem die Feldlazarette umfangreich ausgestattet.
Bloß an der Front half das nicht. "90 Prozent der verwundeten Soldaten starben, bevor sie eine medizinische Versorgung erreichten", sagt Hossfeld. Also habe man sich gedacht, "wir müssen den Arzt mit raus schicken".
So entstand das BAT-Konzept, der bewegliche Arzttrupp, mit dem entscheidenden Unterschied zur deutschen Notfallmedizin, dass im Feld die taktische Lage das medizinische Vorgehen bestimmt und nicht der Patient. Hossfeld: "Der Arzt soll lernen, sich nach der kämpfenden Truppe zu richten."
Aus der Not haben die Sanitätsoffiziere allerdings eine Tugend gemacht. Statt sich mit den eingeschränkten Möglichkeiten vor Ort zufrieden zu geben, entwickeln sie eigene Methoden oder adaptieren bestehende Prozeduren so, dass sie auch im Feld funktionieren.
Hossfeld nennt als Beispiel den Spannungspneumothorax. Im Feld, vielleicht sogar noch im Gefecht, ist die Thorakotomie samt Anlegen einer Drainage keine kluge Idee.
Die Bundeswehr verwendet deswegen die Nadeldekompression. Nach Monaldi wird dazu mit einer möglichst langen und großlumigen Venenverweilkanüle medioklavikular im 2. Intercostalraum der Pleuraraum entlastet.
Laut Hossfeld lassen die Ärzte der Bundeswehr allerdings den Stahlmandrin in der Kanüle, weil sonst die Gefahr besteht, dass der Teflon-Katheter umknickt.
Auch in der Wundversorgung setzt die Bundeswehr auf ihre eigenen Standards. Um bei Blutungen im Einsatz nicht erst Druckverbände angelegen zu müssen, setzt der Sanitätsdienst spezielle Hämostatika ein - die außerdem zur persönlichen Sanitätsausstattung der Soldaten gehören (Wehrmed Wehrpharm 2010, online). Zum Einsatz kommt QuickClot ACS+, ein Zeolithe-Granulat vulkanischen Ursprungs, das selbst schwere Blutungen in kürzester Zeit stoppen soll.
Der Finger vermeidet Überdosierungen
Die persönliche Sanitätsausrüstung ist ohnehin etwas Besonderes: Die Soldaten gehen nicht nur mit Verbandszeug ins Feld, sondern auch mit Ciprofloxacin und Morphin - letzteres in Form eines Autoinjektors. Dass die schnelle Analgesie im Ernstfall schwere Folgeschäden vermeiden kann, hatten vor zwei Jahren kalifornische Militärärzte gezeigt (N Engl J Med 2010; 362: 110).
Danach sinkt durch die frühe Schmerzreduktion nach schweren Verletzungen das Risiko, später ein posttraumatisches Belastungssyndrom (PTBS) zu entwickeln. Dabei war es egal, wie alt die Verwundeten waren, ob Frau oder Mann, oder um welche Art Trauma es sich gehandelt hatte.
Allerdings ist Morphium bekanntlich nicht das potenteste Opioidanalgetikum. Fentanyl oder gar Sufentanil hingegen bringen bei unsachgemäßer Anwendung als typische Opioid-Wirkung die Atemdepression mit sich.
Auch Esketamin, im Rettungsdienst nicht unüblich, wollte die Bundeswehr nicht einsetzen. Hossfeld: "Wenn Sie glauben, einem Patienten unter Beschuss Ketanest geben zu können ..." Die psychotropen Effekte sind bekannt.
Die Bundeswehr machte sich auf die Suche nach einer anderen Lösung. "Wie müssen etwas haben, was auch nichtärztlich gut anzuwenden ist und was auch unter Beschuss gut funktioniert", sagt Hossfeld.
Fündig wurden sie bei einem Fentanyl-Lutscher, einem Lolli. Das transmukosale System Actiq® wird entweder unter die Zunge geklemmt oder schlicht in den Mund genommen und wie ein Lolli gelutscht. Dort gibt es kontinuierlich Fentanylcitrat ab.
Die Bundeswehr setzt auf die Dosierung von 800 Mikrogramm, was zunächst hoch erscheint (Actiq® ist bis 1600 Mikrogramm erhältlich). Für Hossfeld ist die 800er Version allerdings ideal: "Wir können nicht verschiedene Dosierungen mitnehmen. Also haben wir geguckt, was adäquat ist."
Um Vigilanzbeeinträchtigungen und Überdosierungen zu vermeiden, haben sich die Sanitätsärzte außerdem einen besonderen Kniff einfallen lassen: Hat der Verwundete den Lolli im Mund, wird das Ende des Stabs mit einem Pflaster an einem seiner Finger festgeklebt.
Ist die Dosis zu hoch und er schläft ein, fällt der Fentanyl-Lutscher ganz automatisch aus dem Mund heraus, bleibt aber am Finger hängen.
Hoffnungen, dieses System auch im deutschen Rettungsdienst einzusetzen, zerstreut Hossfeld jedoch. Actiq® ist nur für die Behandlung von Durchbruchschmerzen bei Krebspatienten zugelassen. Die Bundeswehr setzt es im Off-label-use ein.