Kleinzelliger Lungenkrebs
Nutzt eine späte Chemotherapie noch?
Werden Krebspatienten gegen Ende ihres Lebens noch chemotherapiert, geht dies mit einer kürzeren Restlebenszeit einher. Das gilt selbst dann, wenn die Tumoren auf die Behandlung reagieren.
Veröffentlicht: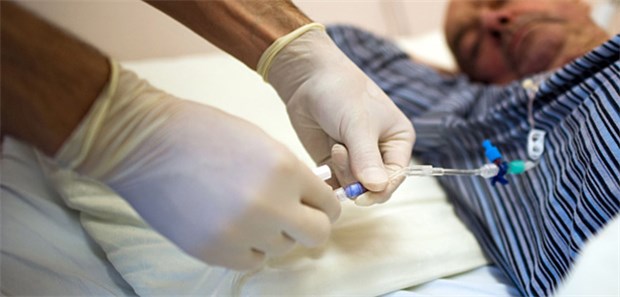
Schwere Entscheidung: Bei einem Patienten kurz vor dem Lebensende sollte eine Chemotherapie dennoch sorgfältig erwogen werden.
© Arno Burgi / dpa
SHANDONG. Eine mögliche Therapie angesichts einer infausten Prognose abzubrechen oder gar nicht erst zu veranlassen, gehört zu den schwierigsten Entscheidungen in der Medizin. Für den Todkranken bedeutet das Ende der Behandlung auch das Ende der Hoffnung. Und für Ärzte ist es oft schwierig zu erkennen, wann ein Tumorleiden vom fortgeschrittenen ins terminale Stadium gewechselt hat.
Onkologen von der Krebsklinik der Universität Shandong in China haben anhand der Krankengeschichten von 143 an kleinzelligem Lungenkrebs gestorbenen Patienten untersucht, wie sich eine Chemotherapie in den letzten Wochen des Lebens auf den Krankheitsverlauf auswirkt (J Cancer Res Clin Oncol 2018; 144: 1591–1599). Im Median waren die Patienten 61 Jahre alt, 64 Prozent von ihnen hatten chemosensitive Tumoren. Die 106 Männer und 37 Frauen waren zwischen Januar 2010 und Dezember 2016 in die Studie aufgenommen worden.
Chemo einen Monat vor dem Tod
Im Durchschnitt lebten die Patienten noch 14,6 Monate. 31 Prozent der Krebspatienten erhielten während der letzten beiden Lebensmonate eine Chemotherapie, 16 Prozent auch noch im letzten Monat. Patienten, denen solche Behandlungen noch kurz vor dem Tod zuteilwurden, lebten im Durchschnitt kürzer als Patienten mit weniger aggressiver Therapie am Lebensende: Die im letzten Lebensmonat mit Chemotherapeutika Behandelten überlebten im Mittel 12,4 Monate, Patienten ohne Chemotherapie 15,4 Monate. Ähnliches war in der Untergruppe jener Patienten festzustellen, deren Tumoren chemosensitiv waren.
Patienten, die gegen Ende ihres Lebens noch chemotherapiert wurden, waren auch allgemein intensiver und aggressiver behandelt worden. Beispielsweise verbrachten sie ihren letzten Lebensmonat rund zehnmal häufiger auf einer Intensivstation als Patienten, die so spät keine Chemotherapie mehr bekamen.
Von allen Faktoren, die mit einer Chemotherapie am Lebensende in Verbindung gebracht wurden, erwies sich nur einer als signifikant: das Alter. In der Gruppe der Patienten, die das 61. Lebensjahr noch nicht überschritten hatten, kam es signifikant häufiger zu solchen späten Behandlungen mit Chemotherapeutika als in der Gruppe der älteren Patienten. Geschlecht, Raucherstatus, Komorbiditäten, vorangegangene Behandlungen, Allgemeinzustand und die Zeit bis zum Rezidiv hatten hingegen keinen Einfluss.
Weitere Forschung gefordert
"Chemotherapie am Ende des Lebens ist bei Patienten mit kleinzelligem Lungenkrebs mit kürzerem Überleben und aggressiverer Versorgung korreliert", lautet das Fazit der Autoren. Sie fordern weitere Forschungen, um schließlich Indikationen zur Beendigung palliativer Chemotherapie entwickeln zu können und "Ärzten und Patienten bei ihren schwierigen Entscheidungen zu helfen".
12,4 Monate
überlebten Patienten, die noch in den letzten beiden Lebensmonaten eine Chemotherapie erhielten, im Mittel. Patienten mit weniger aggressiven Therapie am Lebensende überlebten 15,4 Monate.