Nach Hirnblutung
Plättchenhemmung hat kaum Nachteile
Erhalten Patienten nach einer Hirnblutung erneut einen Plättchenhemmer, ist ihr funktionelles Ergebnis nach drei Monaten offenbar nicht wesentlich schlechter als bei Patienten ohne Wiederaufnahme der Therapie.
Veröffentlicht: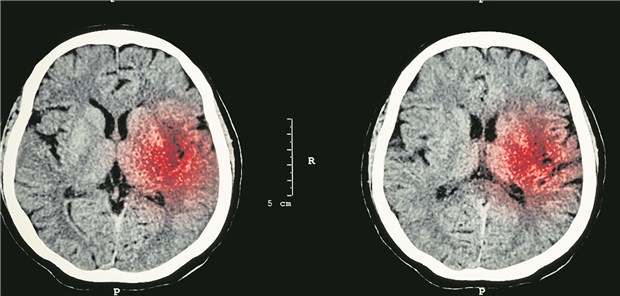
CT-Aufnahme bei intrakranieller Hämorrhagie (rot).
© stockdevil / Fotolia
Das Wichtigste in Kürze
Frage: Welchen Einfluss hat die Wiederaufnahme der Plättchenhemmung auf das funktionelle Ergebnis nach einer Hirnblutung?
Antwort: Ein nennenswerter Einfluss lässt sich in einer Registeranalyse nicht nachweisen.
Bedeutung: Ärzte sollten Risiken und Chancen einer erneuten Plättchenhemmung nach einer Hirnblutung sorgfältig abwägen.
CHARLOTTESVILLE. Sollten Patienten, die unter Plättchenhemmern eine Hirnblutung erleben, erneut mit solchen Medikamenten behandelt und damit vielleicht eine zweite Hirnblutung riskiert werden?
Oder soll man darauf verzichten, was wiederum das Risiko für deutlich häufiger auftretende ischämische Ereignisse erhöht?
Bisherige Beobachtungsstudien und Registeranalysen sprechen eher dafür, Plättchenhemmer nach überlebter Hirnblutung wieder anzusetzen: Das Risiko für intrazerebrale Blutungen ist offenbar nicht höher als bei Patienten ohne Therapieneustart, das für ischämische Schlaganfälle jedoch um bis zu 80 Prozent geringer, berichten Neurologen um Ching-Jen Chen von der Uni in Charlottesville.
Viele Ärzte scheinen solchen Resultaten jedoch nicht ganz zu trauen, denn die meisten Patienten erhalten nach einer Hirnblutung keine Plättchenhemmer.
Das macht die Interpretation von Registerdaten wiederum sehr schwierig, schließlich dürften die wenigen, die weiterhin Plättchenhemmer bekommen, eher Patienten mit recht geringem Blutungsrisiko oder solche mit besonders hohem Risiko für ischämische Ereignisse sein. Sie lassen sich daher nur schwer mit jenen vergleichen, die keine Plättchenhemmer mehr erhalten – ein weiteres Dilemma.
Funktionelles Ergebnis im Fokus
Forscher um Chen haben dennoch anhand von Daten der Studie ERICH (Ethnic/Racial Variations of Intracerebral Hemorrhage) probiert, die Folgen einer Reexposition abzuschätzen (Neurology 2018; 91: e26-e36).
Primär konzentrierten sie sich dabei jedoch nicht auf neue kardiovaskuläre Ereignisse, sondern schauten sich das funktionelle Ergebnis drei Monate nach der Hirnblutung an.
Daran gemessen schnitten Patienten mit Wiederaufnahme der Plättchenhemmer etwas schlechter ab als solche ohne, jedoch erwies sich der Unterschied als gering und nicht signifikant. Ob die Plättchenhemmung einen Effekt auf das funktionelle Ergebnis in den Monaten nach einer Hirnblutung hat, darf also bezweifelt werden.
An ERICH nahmen 1000 kaukasische Hirnblutungspatienten und ebenso viele mit afro- und lateinamerikanischem Hintergrund teil. Primär ging es in der Studie um genetische und epidemiologische Risikofaktoren für intrazerebrale Blutungen (ICB).
127 Patienten erhielten erneut Plättchenhemmer
Von den 3000 ICB-Patienten berücksichtigten Chen und Mitarbeiter nur solche, die vor dem Ereignis bereits Plättchenhemmer erhalten hatten. 127 dieser Patienten bekamen mit der Klinikentlassung erneut Plättchenhemmer verordnet, 732 nicht.
Wie zu erwarten, hatten Patienten mit einem erneuten Beginn der Therapie ein besonders hohes Risiko für ischämische Ereignisse: Sie trugen öfter eine Diabetesdiagnose und litten signifikant häufiger an diversen kardiovaskulären Erkrankungen.
Als primären Endpunkt wählten die Ärzte um Chen ein gutes funktionelles Ergebnis nach drei Monaten (mRS-Wert 0–2). Dies traf für 36,5 Prozent der Patienten mit und 40,8 Prozent der Patienten ohne Plättchenhemmer zu, der Unterschied war signifikant.
Im nächsten Schritt versuchten die Neurologen, Patienten mit ähnlichen Eigenschaften zu vergleichen. Sie stellten 107 Betroffenen mit erneuter Plättchenhemmertherapie die gleiche Zahl von Patienten ohne solche Medikamente gegenüber und achteten darauf, dass sich die Prävalenz kardiovaskulärer Erkrankungen und Risikofaktoren nicht wesentlich unterschied (propensity score matching).
Vergleichbare Mortalität
Wie sich zeigte, hatten nun 35,5 Prozent der Patienten mit und 43,9 Prozent derjenigen ohne Plättchenhemmer ein gutes funktionelles Ergebnis. Der Unterschied hatte sich also noch vergrößert, war aber, wohl bedingt durch die kleinere Zahl der berücksichtigten Patienten, nun nicht mehr signifikant.
Ähnliches galt für ein hervorragendes funktionelles Ergebnis (mRS 0–1). Dies erzielten 17,8 Prozent mit und 22,5 Prozent ohne Plättchenhemmer – diese Differenz erwies sich als nicht signifikant. Auch numerisch kaum Unterschiede fanden die Forscher bei der Mortalität (5,6 Prozent mit und 5,7 Prozent ohne Plättchenhemmer).
Was lässt sich nun aus den Daten schließen? Die Forscher um Chen können sich zu keiner konkreten Empfehlung durchringen. Zum einen traten in den Gruppen mit und ohne Plättchenhemmung nach dem Matching keine signifikanten Unterschiede mehr auf.
Dass sich die Unterschiede im Vergleich zu den nicht adjustierten Gruppen aber noch vergrößert haben, klingt nicht gerade vertrauenserweckend. Ärzte sollten daher weiterhin Risiken und Chancen einer erneuten Plättchenhemmung sorgfältig abwägen – bis bessere Daten vorliegen, raten die US-Experten.