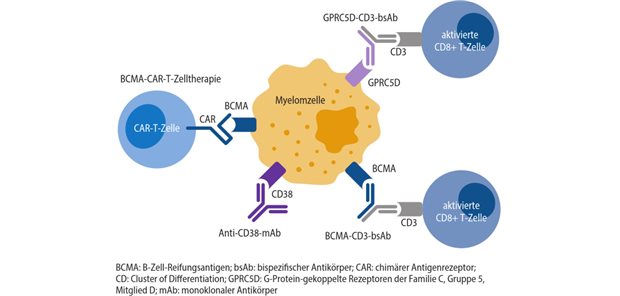
Steroide sind bei vielen Dermatosen unverzichtbar
GÖTTINGEN (grue). Topische Immunmodulatoren haben die Behandlung bei atopischer Dermatitis wesentlich verbessert, können aber die klassische Steroid-Therapie noch nicht vollständig ersetzen.
Veröffentlicht:Die topische Steroid-Therapie behält für eine Reihe chronisch-entzündlicher Dermatosen ihren Stellenwert, sagte Professor Kristian Reich von der Hautklinik der Universität Göttingen bei einer allergologischen Fachtagung in Göttingen. Eine Domäne für Glukokortikoide sind etwa die Schuppenflechte und schwere Verläufe der atopischen Dermatitis.
Neuere Steroid-Präparate wie Prednicarbat (Dermatop®) oder Methyl-Prednisolon-Aceponat (Advantan®) wirken stark entzündungshemmend und haben weniger systemische unerwünschte Wirkungen. Auch neue Behandlungsstrategien wie Reduktions- und Intervalltherapie hätten die Verträglichkeit der Steroide verbessert, so Reich.
Dennoch könne die Haut bei längerer Anwendung kortisonhaltiger Salben atrophisch werden. Für Patienten mit atopischer Dermatitis sei das besonders problematisch, weil sie genetisch bedingt ohnehin eine dünnere und empfindlichere Hornhaut haben.
Für die Langzeittherapie bei atopischer Dermatitis und zur Verhinderung neuer Krankheitsschübe seien deshalb kortisonfreie Immunmodulatoren die bessere Alternative, sagte Reich. Zu den topisch wirksamen Substanzen gehören die Makrolide Tacrolimus (Protopic®) und Pimecrolimus (Douglan®, Elidel®), die etwa so wirksam sind wie mittelstarke Steroide.
"Damit bessert sich bei etwa einem Drittel der Patienten der Hautzustand sehr deutlich", sagte Reich. Beide Wirkstoffe sind gut verträglich und dünnen die Haut nicht weiter aus. "Systemische Wirkspiegel werden allenfalls bei großflächiger Anwendung erreicht, deshalb sind die neuen Immunmodulatoren schon für Kinder ab dem zweiten Lebensjahr empfehlenswert", sagte Reich.
Für noch jüngere Kinder und für Patienten mit anderen Hauterkrankungen gebe es aber bisher keine Zulassung.