Hautabszesse
Umdenken beim Wundverschluss?
Der Primärverschluss infizierter Wunden gilt allgemein als kontraindiziert. US-Mediziner wollten es genauer wissen - und haben sich die Heilungsraten primär verschlossener Hautabszesse genau angesehen.
Veröffentlicht: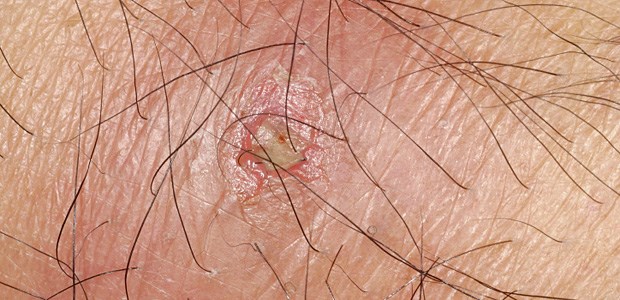
Drück' mich.
© jeridu / iStockphoto
STONY BROOK. Der Primärverschluss infizierter Wunden gilt allgemein als kontraindiziert. US-Mediziner haben deswegen getestet, wie die Heilungsraten bei primär verschlossenen Hautabszessen ausfallen. Ein Unterschied zu sekundär heilenden Wunden war nicht zu erkennen.
56 Patienten, die sich mit lokalisierten Hautabszessen in den Ambulanzen je einer Klinik in Stony Brook, New York und in Washington, D. C., vorstellten, wurden randomisiert zwei Gruppen zugeordnet (Acad Emerg Med 2013; 20: 27).
29 erhielten nach Lokalanästhesie, Stichinzision, stumpfer Dissektion von Abszesstaschen und Spülung mit Kochsalzlösung einen primären Wundverschluss mit vertikalen Rückstichnähten.
Die Abszesse von 27 weiteren Patienten wurden gemäß den Prinzipien sekundärer Intention versorgt: Die Wunden wurden offen belassen und locker mit einem kurzen Mulldocht aus Jodoformgaze tamponiert.
69,6 Prozent der primär verschlossenen und 59,3 Prozent der Wunden mit Sekundärverschluss waren nach sieben Tagen abgeheilt, also vollständig geschlossen und reepithelialisiert.
In 30,4 Prozent hatte die primäre, in 28,6 Prozent die sekundäre Intention nicht zum Ziel geführt: Die Wundsituation hatte sich verschlechtert und weitere Interventionen erforderlich gemacht.
Zu beachten ist freilich, dass die Chirurgen sich die Studienteilnehmer sorgfältig ausgesucht hatten. Patienten, die Zeichen einer systemischen Infektion zeigten, wurden ebenso ausgeschlossen wie solche, die einen mehr als fünf Zentimeter breiten phlegmonösen Hof um den Abszess aufwiesen.
Diabetiker oder Patienten mit eingeschränkter Immunabwehr wurden ebenfalls ausgemustert. Die behandelten kutanen Abszesse waren überdies klein, mit einer medianen Fläche von fünf cm2.
"Unsere Studie zeigt, dass unter Ambulanzbedingungen die Heilungs- und Versagensraten nach Inzision und Drainage simpler Abszesse bei primärem und sekundärem Verschluss ähnlich ausfallen", schreiben die Autoren der Studie um Adam Singer von der Stony Brook University.
Beides komme infrage, je nach den Präferenzen von Patienten und Ärzten. Allerdings müssten künftige Studien mit größeren Fallzahlen und bei ausgedehnteren Abszessen weiter klären, welche Verschlussmethode überlegen ist. (rb)