Betablocker perioperativ
Eine gefährliche Empfehlung?
Betablocker perioperativ für Risikopatienten - auch bei nicht-kardialen Eingriffe. So steht es in der ESC-Leitlinie. Doch eine neue Metaanalyse wirft die Empfehlung völlig über den Haufen. Experten fordern die sofortige Änderung. Der Fall rüttelt an den Grundfesten von Leitlinien.
Veröffentlicht: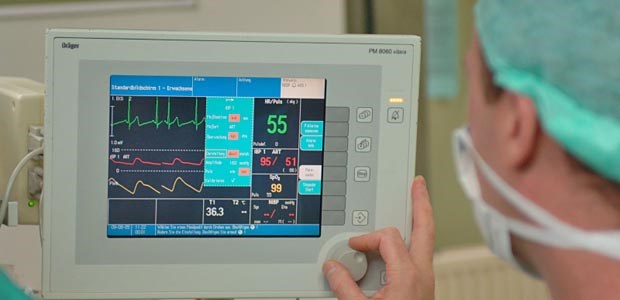
Eine perioperative Betablocker-Therapie soll Herzfrequenz, Kontraktilität und Nachlast senken und somit den myokardialen Sauerstoffverbrauch reduzieren helfen; zugleich soll die Behandlung die Schwelle für Entstehung von Arrhythmien erhöhen.
© Mathias Ernert
Verbesserte Operationsverfahren haben dazu geführt, dass immer mehr Patienten selbst mit erheblichen Vorerkrankungen, etwa aus dem Bereich der Herz-Kreislauf-Erkrankungen, auf dem Operationstisch landen. Begleitet wurde diese Entwicklung von der Suche nach besseren Möglichkeiten der perioperativen Organprotektion.
Eine gute Option speziell für kardial gefährdete Operationskandidaten schienen Betablocker zu sein. Denn durch eine perioperative Therapie mit diesen Substanzen, so die Erwartung, lassen sich Herzfrequenz, Kontraktilität und Nachlast und somit der myokardiale Sauerstoffverbrauch senken, während zugleich die Schwelle für die Arrhythmie-Entstehung erhöht wird.
Das Herz sei durch die günstigen Effekte auf die myokardiale Sauerstoffbalance gegen eingriffsbedingte Belastungen wie Ischämien geschützt.
Klinische Studien schienen die Richtigkeit dieses Konzepts zu bestätigen. Mehrere Studien zur perioperativen Protektion stammen aus der Arbeitsgruppe um den Kardiologen Don Poldermans am Erasmus Medical Center in Rotterdam.
Ergebnisse des DECREASE benannten Studienprogramms dieser Gruppe sprachen für eine Reduktion von kardialer Mortalität und Herzinfarkten durch eine perioperative Betablocker-Therapie.
Andere Studien weckten dagegen eher Zweifel, darunter mit POISE auch die bislang mit Abstand größte Studie. Zwar waren auch in dieser 2008 publizierten Studie bei 8351 nicht mit Betablockern vorbehandelten Risikopatienten, die einer nicht-kardialen Operation unterzogen wurden, weniger Herzinfarkte unter einer perioperativen Betablockade beobachtet worden. Allerdings stieg gleichzeitig die Mortalität signifikant an, ebenso die Rate der Schlaganfälle.
Hohe Startdosis mit Metoprolol schien das Problem zu sein
Experten kritisierten allerdings die Art und Weise der Betablocker-Therapie in POISE, die erst unmittelbar vor der Operation mit Metoprolol in relativ hoher Startdosis (100 mg) und mit rascher Aufdosierung eingeleitet wurde.
Darin sah man eine Ursache für die beobachtete Zunahme von intraoperativen Hypotensionen und Bradykardien. In DECREASE war dagegen mit einer individuellen, an die Herzfrequenz adaptierten und langsam auftitrierten Behandlung schon mehr als 30 Tage vor dem geplanten Eingriff begonnen worden.
Im Jahr 2009 veröffentlichte die European Society of Cardiology (ESC) erstmals Leitlinien zur präoperativen Risikobewertung und zum perioperativen Management bei nicht-kardialen Operationen. Als Leiter der mit der Erstellung beauftragten Task Force zeichnete Don Poldermans verantwortlich.
Diese Leitlinien enthalten allein drei Klasse-I-Empfehlungen. Empfohlen wird eine perioperative Therapie mit Betablockern
- für Patienten, bei denen entweder eine KHK bekannt ist oder im präoperativen Belastungstest Myokardischämien aufgetreten sind,
- für Patienten, bei denen ein Hochrisiko-Eingriff geplant ist,
- bei Patienten, die bereits Betablocker aus anderen Gründen (KHK, Arrhythmien, Hypertonie) erhalten. Hier sollte diese Therapie, fortgesetzt werden, so die dritte Klasse-I-Empfehlung.
Die Therapie sollte optimalerweise 30 Tage, mindestens aber sieben Tage vor der Operation eingeleitet und an die Ziel-Herzfrequenz (60-70 Schläge/ Minute) und den systolischen Blutdruck (höher als 100 mmHg) adaptiert werden.
Wissenschaftliches Fehlverhalten des Kardiologen
Im November 2011 setzte das Erasmus Medical Center in Rotterdam die überraschte Fachwelt über die erfolgte Entlassung von Don Poldermans aus der Klinik in Kenntnis.
Der Mitteilung zufolge war eine von der Klinik eingeleitete Untersuchung zu dem Ergebnis gelangt, dass sich der Kardiologe bei der Durchführung und Veröffentlichung seiner Studien eines "wissenschaftlichen Fehlverhaltens" schuldig gemacht habe.
Poldermans bekannte sich dazu, verwahrte sich aber vehement gegen den Vorwurf der betrügerischen Datenmanipulation.
Damit war es um die Vertrauenswürdigkeit der DECREASE-Ergebnisse geschehen. Polderman trat von seinem Posten als Leiter des ESC-Leitlinien-Komitees zurück. Die ESC versprach eine sorgfältige Überprüfung der Leitlinien im Licht der eingetretenen Ereignisse und stellte eine neue Stellungnahme in Aussicht, sobald ein Ergebnis vorliege.
Der Druck auf die Fachgesellschaft zur Stellungnahme dürfte sich durch eine neue Metaanalyse Londoner Forscher um Dr. Sonia Bouri deutlich erhöht haben (Heart 2013; online 31. Juli).
POISE-Studie dominiert neue Metaanalyse
Ihre Analyse gründet auf Daten aus neun als vertrauenswürdig eingestuften randomisierten kontrollierten Studien mit insgesamt 10.529 beteiligten Patienten. Ausdrücklich nicht eingeschlossen wurden die nach den Vorkommnissen als "nicht verlässlich" diskreditierten DECREASE-Daten.
Dieser Ausschluss hat zur Folge, dass die POISE-Studie, die allein Daten von mehr als 8300 Patienten zur Metaanalyse beigesteuert hat, deren Ergebnisse klar dominiert.
Das Hauptergebnis ist insofern keine große Überraschung: Eine neu begonnene perioperative Betablocker-Therapie war mit einer signifikant um 27 Prozent erhöhten Mortalitätsrate nach 30 Tagen assoziiert.
Zwar reduzierte dieser Therapie die Rate nicht-tödlicher Herzinfarkte signifikant um 27 Prozent, aber auf Kosten einer relativen Zunahme von Schlaganfällen um 73 Prozent und von Hypotonien um 51 Prozent.
Angesichts dieser Ergebnisse plädieren Nouri und ihre Kollegen nachdrücklich an die ESC-Verantwortlichen, die auf einer unsicheren Datenlage basierenden Empfehlungen rückgängig zu machen. Jetzt liegt der Ball bei der Fachgesellschaft.