Mehnert-Kolumne
Schwere Hypoglykämien häufiger als gedacht
Prof. Hellmut Mehnert
Arbeitsschwerpunkte: Diabetologie, Ernährungs- und Stoffwechselleiden: Diesen Themen widmet sich Prof. Hellmut Mehnert seit über 50 Jahren.
Erfahrungen: 1967 hat er die weltweit größte Diabetes-Früherfassungsaktion gemacht sowie das erste und größte Schulungszentrum für Diabetiker in Deutschland gegründet.
Ehrung: Er ist Träger der Paracelsus-Medaille, der höchsten Auszeichnung der Deutschen Ärzteschaft.
Heißhunger, Blässe, Schwitzen, Zittrigkeit, Herzklopfen: Das sind typische Symptome der Unterzuckerung. Weitere Kriterien der sogenannten Whipple-Trias sind nachgewiesen niedrige Blutzuckerwerte und Sistieren der Symptome nach Zufuhr von Kohlenhydraten.
Einen starren Blutzuckergrenzwert für Hypoglykämien zu konstatieren, ist hingegen schwierig. Beim Absinken der Werte kommt es nämlich auch auf den Ausgangsblutzucker an. So können etwa beim raschen Abfallen der Werte von 300 auf 100 mg/dl bereits Symptome auftreten.
Die American Diabetes Association (ADA) gibt aber einen Hypoglykämie-Grenzwert von 70 mg/dl (3,89 mmol/l) an. Werte deutlich unter der ADA-Grenze liegen in der Regel vor, wenn ein Patient auf Fremdhilfe angewiesen ist (schwere Hypoglykämie).
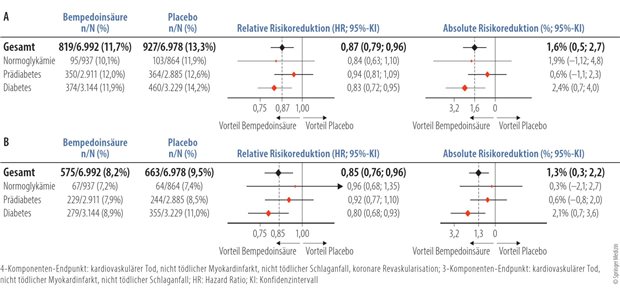
Die schweren Ereignisse sind öfter zu erwarten, wenn ein Patient auf einen wünschenswerten normnahen Blutzuckerbereich eingestellt ist. Dabei tritt im Mittel alle zwei Jahre eine schwere Hypoglykämie auf, wie der Diabetes Control and Complication Trial (DCCT) bei Typ-1-Diabetes ergeben hat.
Außer bei Insulin ist das Risiko bei Sulfonylharnstoffen erhöht. Allein durch Glibenclamid werden nach Angaben von Gallwitz und Nauck in Deutschland jährlich 40 bis 80 tödliche Hypoglykämien verursacht. Seltener und schwächer ausgeprägt besteht das Risiko auch für andere Sulfonylharnstoffe wie Glimepirid.
Unterzuckerung bei Typ-2-Diabetes
Typ-2-Diabetes ist besonders häufig und folglich kommen bei dieser Diabetesform auch die meisten Hypoglykämien vor. Das belegen Daten des Krankenhauses Lippe-Detmold. Von 2007 bis 2010 wurden dort 121 Typ-1-Diabetiker wegen schwerer Unterzuckerungen eingewiesen im Vergleich zu 225 Typ-2-Diabetikern.
Auch Patienten mit in der Regel zu hohen Blutzuckerwerten sind nicht vor Hypoglykämien gefeit: In einer Studie hatten zwei Drittel von Diabetikern mit ungünstig hohen HbA1c-Werten (9,3 Prozent im Mittel) mindestens eine Hypoglykämie oder Blutzuckerwerte unter 70 mg/dl. Hohes Lebensalter und Niereninsuffizienz erhöhen dabei das Risiko.
Bei gesunden Menschen wird eine Unterzuckerung in der Regel dadurch vermieden, dass es beim Absinken des Blutzuckers zu einer Aktivierung des sympathiko-adrenalen Systems mit vermehrter Freisetzung von Adrenalin und Noradrenalin sowie von Glucagon kommt.
Gleichzeitig fällt die endogene Insulinsekretion ab. Auch Cortisol, Prolactin und Wachstumshormon werden vermehrt freigesetzt.
Gegenregulation gestört
Ähnliches gilt auch für Diabetiker, nur dass unter Insulin oder Sulfonylharnstoffen die Wirkung der gegenregulatorischen Hormone nicht ausreicht, um eine sich anbahnende Hypoglykämie zu kompensieren. Dabei sind es gerade die Folgen der Gegenregulation, die zu den ersten Hypoglykämiesymptomen führen.
Erst bei Abfall des Blutzuckers unter 50 mg/dl treten dann die sogenannten neuroglucopenischen Symptome auf (Schwindel, Störungen der Feinmotorik sowie Konzentrations- und Sehstörungen).
Bei Typ-1-Diabetes sistiert in der Regel natürlich die Insulinsekretion des Pankreas völlig. Damit fehlt auch der auslösende Trigger für die Freisetzung von Glucagon.
Aber auch bei Typ-2-Diabetes nimmt die Dysfunktion der Betazellen im Krankheits-Verlauf zu, sodass auch hier der nachteilige Effekt einer Inhibierung der Glucagonwirkung beobachtet wird: Die Leber wird so nicht mehr veranlasst, die Gluconeogenese zu verstärken.
Bei Langzeitdiabetikern, die mit Insulin oder Sulfonylharnstoffen eingestellt sind, kann sich nach Jahren eine Hypoglykämie-Wahrnehmungsstörung entwickeln.
Für schwere Unterzuckerungen in der Folge sind rezidivierende Hypoglykämien der wichtigste Risikofaktor: Diese schwächen die hormonelle Gegenregulation ab und schränken die Hypoglykämiewahrnehmung der Patienten ein.