GBA entscheidet
Genexpressionstest bei Brustkrebs bald Kassenleistung?
17 Jahre nach Einführung der ersten Genexpressionstests zur Notwendigkeit einer Chemotherapie bei Brustkrebs sind diese nicht in der Regelversorgung verfügbar – nun steht der Gemeinsame Bundesausschuss vor einer Entscheidung.
Veröffentlicht:
Brustkrebs: Bei weniger als der Hälfte der erkrankten Frauen ist dann eine Chemotherapie eindeutig indiziert.
© [M] Realer Körper: www.Image Source.com | 3D-Körper: Springer Verlag GmbH
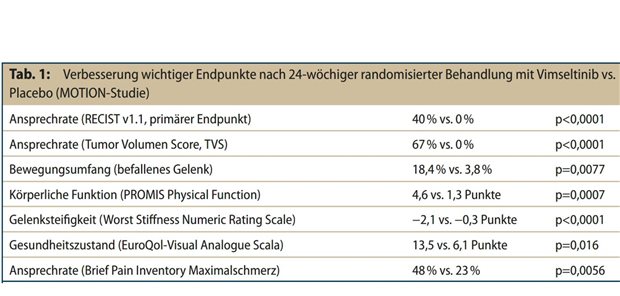
Bei den jährlich 72.000 diagnostizierten Brustkrebspatientinnen ist aufgrund des pathologischen Befundes bei 40 Prozent eine Chemotherapie eindeutig indiziert – bei den anderen 60 Prozent hingegen der Nutzen dieser belastenden und auch mit Risiken behafteten Behandlung fraglich. Seit 2002 stehen für diese große Gruppe von Patientinnen Genexpressionstests zur Verfügung – inzwischen sind es insgesamt vier –, mit denen jener relativ kleine Anteil von Frauen identifiziert werden kann, die noch von einer Chemotherapie profitieren.
Alle vier Tests – Mammaprint (seit 2002 verfügbar), Oncotype DX Recurrence Score (2004), EndoPredict (2011) und Prosigna (2011) – sind in prospektiven und/oder prospektiv-retrospektiven Studien auf die Zuverlässigkeit ihres Prognosewertes untersucht worden, haben einen Evidenzgrad von 1 und werden in Leitlinien zur Anwendung empfohlen.
Gleichwohl können sie in Deutschland – anders als in vielen anderen europäischen Staaten – bis heute nicht in der Regelversorgung eingesetzt werden. Ursächlich dafür ist der Erlaubnisvorbehalt für die vertragsärztliche Versorgung. Er setzt voraus, dass der Gemeinsame Bundesausschuss (GBA) die neue Untersuchungsmethode genehmigt und der Bewertungsausschuss von KBV und GKV-Spitzenverband dazu eine Gebührenordnungsposition im Einheitlichen Bewertungsmaßstab vereinbaren.
GBA ist seit Dezember 2013 befasst
Behandelnde Ärzte wie die Münchner Gynäkologin Professor Marion Kiechle sind verärgert über die schleppende Arbeit in der deutschen Gesundheitsbürokratie, wie bei einem Symposion des Diagnostikaherstellers Myriad in Berlin deutlich wurde: Seit Dezember 2013 befasst sich der GBA immer wieder mit der Bewertung der neuen Methode, vor fünfeinhalb Jahren hat er auf Antrag des GKV-Spitzenverbandes ein Beratungsverfahren als Methodenbewertung eingeleitet.
Im April 2014 beauftragte der GBA das IQWiG mit der Begutachtung der vorliegenden Studien. Zweieinhalb Jahre später, im Oktober 2016, legte das IQWiG seinen Abschlussbericht vor.
Das Fazit: „Für einen Nutzen bzw. Schaden einer biomarkerbasierten Strategie zur Entscheidung für oder gegen eine adjuvante Chemotherapie beim primären Mammakarzinom liegt derzeit kein Anhaltspunkt vor.“ Wesentlicher Grund: Das IQWiG sah in den vorgelegten Studien methodische Schwächen.
Eineinhalb Jahre tat sich beim GBA gar nichts. Im März 2018 gab es einen Beschlussentwurf, der vorsah, das Beratungsverfahren für alle Tests bis zum Jahr 2023 auszusetzen. Tatsächlich aber leitete der Bundesausschuss ein Stellungnahmeverfahren ein und beschloss im Juli 2018 die Beauftragung eines Addendums zur Bewertung einer weiteren Studie beim Oncotype-DX-Test.
Binnen zwei Monate kam das IQWiG zu dem Schluss, für diesen Test gebe es einen Anhaltspunkt für einen Zusatznutzen. Nun wird für Ende Mai eine Beschlussempfehlung des Unterausschusses Methodenbewertung erwartet, das Plenum des Bundesausschusses könnte sich in seiner Sitzung am 20. Juni damit befassen.
Bedenkenträger aus Bonn
Bei Nichtbeanstandung durch das Bundesgesundheitsministerium könnte der Beschluss mit der Veröffentlichung im Bundesanzeiger wirksam werden – und der Bewertungsausschuss von KBV und GKV-Spitzenverband müsste binnen sechs Monaten über eine neue EBM-Ziffer mit einer Bewertung der neuen Leistung entscheiden.
Wenigstens der Oncotype-DX-Test wäre dann in der Regelversorgung verfügbar. Vielleicht aber auch nicht.
Denn im September 2018 hatte das Bundesversicherungsamt Bedenken gegen bestehende Selektivverträge einzelner Kassen geltend gemacht, die den Oncotype-DX-Test erstatten. Der Grund: Der Test wird nicht in deutschen oder europäischen Labors erbracht, sondern in Kalifornien.
Labortests sind nach deutschem Recht ärztliche Leistungen, und die dürfen regelhaft für Deutsche nur in der EU erbracht werden. Ein Problem, das in der Schwebe ist.
„Ich verstehe diese Zitterpartie nicht. Da muss Druck aufgebaut werden“, sagt die Gynäkologin Kiechle. Kiechle ist selbst an der Entwicklung von Genexpressionstests beteiligt. In der Versorgungsrealität – betroffen sind jährlich mehr als 40.000 Brustkrebs-Patientinnen, bei denen auf eine belastende Chemotherapie verzichtet werden könnte – behilft man sich mit Notlösungen.
Nur eine Krankenkasse, die Techniker, erstattet grundsätzlich die Kosten für den Genexpressionstest.Seit 2017 haben die Knappschaft und rund 40 Betriebskrankenkassen Selektivverträge abgeschlossen, die den Test ermöglichen.
Vorteil ambulante spezialfachärztliche Versorgung
Eine weitere Option ist die seit August 2016 mögliche ambulante spezialfachärztliche Versorgung (ASV) für gynäkologische Tumore – allerdings existieren erst 13 solcher ASV-Teams. Das Klinikum Rechts der Isar, an dem Kiechle arbeitet, bemüht sich seit zwei Jahren, ein solches Team auf die Beine zu stellen – bislang erfolglos.
Der Vorteil der ASV: Sie ist nicht an den Erlaubnisvorbehalt des Bundesausschusses für neue Untersuchungs- und Behandlungsmethoden gebunden, sondern innovationsoffen. Für die allermeisten Patienten und ihre behandelnden Ärzte aber gilt: Regelhaft sind die Tests nicht verfügbar, in jedem Einzelfall muss dann ein Antrag auf Kostenerstattung gestellt werden.
Die Decision Impact Study
- Brustkrebspatientinnen am Klinikum Rechts der Isar werden in eine Studie eingeschlossen; es liegen Ergebnisse für 395 Patientinnen vor.
- Bei 38 Prozent der Patientinnen konnte auf eine Chemotherapie, also auf Übertherapie verzichtet werden; bei fünf Prozent war eine Chemotherapie indiziert, hier konnte eine gefährliche Untertherapie vermieden werden.
- Bei Patientinnen, die sich aufgrund des Testergebnisses für eine Chemotherapie entschieden hatten, war die Rückfallrate um 68 Prozent niedriger als bei Patientinnen, die sich entgegen der Empfehlung auf die Therapie verzichteten.