Bildgebung
Spitzendiagnostik made in Germany
Ein maßgeblich in Deutschland vorangetriebener technischer Fortschritt in der Bildgebung hat die Diagnostik von Krebserkrankungen verbessert und wichtige Voraussetzungen für eine immer präzisere Krebstherapie geschaffen.
Veröffentlicht: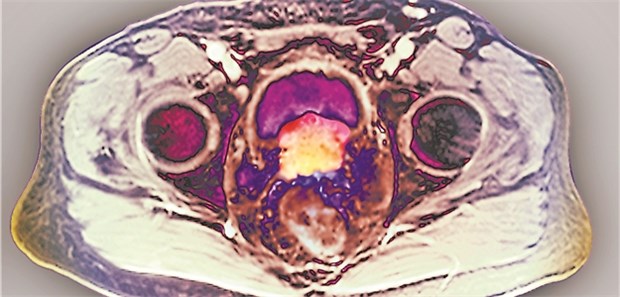
Eine MRT-Aufnahme des Unterbauchs eines 74-jährigen Patienten mit Prostata-Ca.
© Zephyr / science photo library /
BERLIN. "Ohne Innovationen in der Diagnostik ist die moderne Präzisionsmedizin in der Onkologie nicht denkbar – sie eröffnen neue Perspektiven in der Onkologie", betonte Professor Thomas Wiegel, Präsident des Deutschen Krebskongresses 2018. Von diesen Verbesserungen profitiere unter anderem die Strahlentherapie, bestätigte Professor Wilfried Budach, Radioonkologe am Universitätsklinikum Düsseldorf, bei einer Pressekonferenz zum Start des Kongresses in Berlin.
"Immerhin 50 Prozent der Krebspatienten erhalten im Laufe ihrer Erkrankung eine Bestrahlung. Dank der Integration moderner Bildgebungsverfahren in die Planung einer strahlentherapeutischen Behandlung und dank der Möglichkeit, die Position von Tumoren und Risikoorganen während der Bestrahlung aufs Genaueste zu verifizieren, können wir die Nebenwirkungen dieser Behandlungsart deutlich reduzieren und die Erfolgsrate der Strahlentherapie erhöhen", so Budach.
MRT-Techniken werden kombiniert
Die Magnetresonanztomographie (MRT) ermöglicht eine hochauflösende Kontrastmessung der Weichteile. Die Kombination verschiedener MRT-Aufnahmetechniken, das sogenannte multiparametrische MRT, identifiziert nicht nur typische anatomische, sondern auch funktionelle Merkmale eines Tumors, erläuterte Professor Heinz-Peter Schlemmer vom Deutschen Krebsforschungszentrum in Heidelberg beim Deutschen Krebskongress in Berlin.
Die Gewebezerstörung lässt sich in der T2-gewichteten Aufnahme ablesen, die erhöhte Zellzahl in der diffusionsgewichteten Bildgebung und die verstärkte Durchblutung in der Kontrastmittel-unterstützten Aufnahme. Mit den nicht nur anatomischen, sondern auch funktionellen Ergebnissen der Bildgebung zu Zellvermehrung und Durchblutung ermöglicht die multiparametrische MRT auch Aussagen zur Aggressivität des Tumors und unterstützt damit zur Therapieentscheidung.
Früher Einsatz beim Prostata-Ca
Beim Prostatakarzinom sieht Schlemmer den Einsatz der multiparametrischen MRT früh: Idealerweise könnte sie schon in der Primärdiagnostik bei der Detektion und Lokalisation von Tumoren helfen, was im nächsten Schritt eine gezielte Stanzbiopsie möglich machen könnte. Die in Vorbereitung befindliche Prostatakrebs-Leitlinie (AWMF-Registernummer: 043/022OL) sieht dies bereits mit einem Empfehlungsgrad A vor, auch wenn die Studienlage zu den Therapieerfolgen bei diesem Vorgehen mäßig ist.
Kombiniert sieht man mehr
An seine Grenzen kommt die multiparametrische MRT bei sehr kleinen Tumoren oder Metastasen. Die Kombination von Schichtbildverfahren wie Computertomographie (CT) oder MRT mit der Positronenemissionstomographie (PET) – als Hybridbildgebung bezeichnet – hilft, auch kleine Lymphknotenmetastasen zu erkennen, wie Schlemmer wiederum am Beispiel Prostatakarzinom erläuterte. Während bei vielen stoffwechselaktiven Tumoren für die PET radioaktiv markierte Glukose verwendet wird, sind beim Prostatakarzinom allerdings andere Marker für die Bildgebung notwendig.
Krebseigene Zielstruktur für Strahler
Wie Professor Bernd Krause, Nuklearmediziner am Universitätsklinikum Rostock, berichtete, nutzen neuere radioaktive Marker (Tracer) das prostataspezifische Membranantigen (PSMA) als Zielstruktur, an die sie andocken. Mit dieser molekularen Bildgebung werden auch kleine Tumoren oder Metastasen im PET-Scan sichtbar. Weltweit werden verschiedene diagnostische und therapeutische "Tracer" in klinischen Studien getestet.
Mit dem Betastrahler Lutetium (177Lu) lassen sich sogar zwei Fliegen mit einer Klappe schlagen: 177Lu-PSMA heftet sich selektiv an die Oberfläche der Tumorzellen und zerstört diese selektiv. Aufgrund der ebenfalls vorhandenen Gammastrahlung lässt sich dabei im PET-Scan verfolgen, ob der Marker auch wirklich an seinem Zielort angekommen ist und ob die Dosis ausreicht.
Ruf nach Studienförderung
"Damit Krebspatienten optimal von solchen Verfahren profitieren können, brauchen wir die enge Zusammenarbeit verschiedener Experten, zum Beispiel aus Chirurgie, Strahlentherapie, medikamentöser Tumortherapie, Pflege und Psychoonkologie", forderte Professor Peter Albers, Präsident der Deutschen Krebsgesellschaft.
Eine wertvolle Ergänzung im Hinblick auf die Therapieentscheidung liefert die molekulare Pathologie – sie erfasst die Veränderungen im Tumor, die sich auf einzelne Mutationen in seiner Erbsubstanz zurückführen lassen. Mittlerweile gibt es bei einigen Tumorarten, etwa beim Lungenkarzinom oder beim Darmkrebs, gute Beispiele dafür, wie eine Analyse der Erbsubstanz im Tumor diejenigen Patienten identifizieren kann, die auf ein bestimmtes zielgerichtetes Medikament voraussichtlich gut ansprechen, so Professor Christoph Röcken, Pathologe aus Kiel. Studien weisen außerdem darauf hin, dass die Mutationslast im Tumor ein prädiktiver Marker für das Ansprechen auf die neuen Immuntherapien sein könnte – hier seien allerdings noch weitere wissenschaftliche Untersuchungen nötig.
Der Transfer von Innovationen in den klinischen Alltag erfordert aber auch klinische Studien hoher Qualität. In Deutschland stehen dafür zu wenig Mittel für die unabhängige Erforschung klinischer Fragestellung zur Verfügung, beklagten die Teilnehmer vor Ort. Für den in Deutschland entwickelten therapeutischen 177Lu-PSMA-Marker konnte inzwischen eine internationale Phase-III-Studie aufgelegt werden – allerdings mit Beteiligung der Industrie.
Die unabhängige Forschungsförderung ist in Deutschland fast nur durch die Deutsche Krebshilfe vertreten, öffentliche Mittel, wie zum Beispiel der Deutschen Forschungsgesellschaft, bleiben dahinter zurück.
Für Gerd Nettekoven, Vorstandsvorsitzender der Deutschen Krebshilfe, geht es bei der Ausrichtung der Forschungsaktivitäten in der nächsten Zeit nicht nur um Innovationen, sondern auch um eine Stärkung der Patientenkompetenz, der Kommunikation zwischen Arzt und Patient und der gemeinsamen Entscheidungsfindung. Die Deutsche Krebshilfe hat deshalb ein Förderschwerpunktprogramm zur Patientenorientierung mit einem Budget von drei Millionen Euro über drei Jahre aufgelegt. Die Ausschreibungen laufen, die Entscheidung über die geförderten Projekte fällt Mitte des Jahres.