Rückblick 2010/2011
Röslers kalte Duschen für die Pharmabranche
Es erwischte die Pharma-Industrie kalt und nachhaltig: Ein Preismoratorium und eine Erhöhung des gesetzlichen Rabatts von 6 auf 16 Prozent ab dem 1. August 2010 und die Einführung der frühen Nutzenbewertung ab Januar 2011, mit dem die Preise aller patentgeschützten Medikamente reguliert werden sollen. Beide Instrumente waren außergewöhnlich wirksam und nachhaltig.
Veröffentlicht: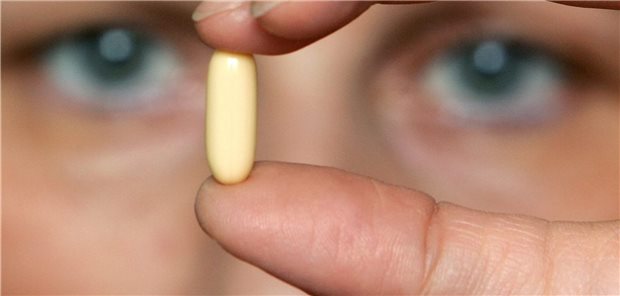
Strenger Blick auf den Zusatznutzen: Die Einführung der frühen Nutzenbewertung ab 2011 bedeutete eine Zeitenwende bei der Preisregulierung patentgeschützter Arzneimittel.
© Soeren Stache / ZB / dpa
Hochmut kommt vor dem Fall: „Als Fels in der Krise“ habe sich die pharmazeutische Industrie im Krisenjahr 2009 dem Konjunktureinbruch entgegengewirkt, rühmte die Hauptgeschäftsführerin des Verbandes forschender Pharmaunternehmen (vfa), Cornelia Yzer, ihre Branche.
Dass das Wachstum bei den Arzneiausgaben von 5,7 Prozent von Krankenkassen finanziert wurde, die ihrerseits mit Milliarden Steuerzuschüssen stabilisiert wurden, blendete die Lobbyistin aus.
Verbot der „Preisschaukel“
Die Rechnung kam ziemlich prompt: Im Juni 2010 beschloss die liberal-konservative Bundesregierung den ersten Teil eines Sparpakets, der die Pharma-Industrie empfindlich traf. Mit Wirkung vom 1. August 2010 wurde ein Preismoratorium verfügt, zugleich wurde der gesetzliche Herstellerrabatt für Arzneimittel ohne Festbetrag von 6 auf 16 Prozent erhöht.
Da den Herstellern erlaubt war, den Rabatt mit Preissenkungen nach unten zu korrigieren, waren sie auf die Idee verfallen, zunächst den Preis zu erhöhen und kurz danach eine Absenkung vorzunehmen, der den Rabatt minderte. Diese „Preisschaukel“ wurde 2011 verboten, der Rabatt vorübergehend auf 20,5 Prozent angehoben. Die ursprünglich vorgesehene Befristung des 16-prozentigen Rabatts bis Ende 2013 wurde hingegen nie angewandt.
Themenseite
Alles zur Bundestagswahl 2025
Dass ausgerechnet unter einem FDP-Bundesgesundheitsminister ein weiteres Instrument scharf geschmiedet wurde, hatte die Industrie ebenfalls so nicht erwartet. Mehr als fünf Jahre hatten der Gemeinsame Bundesausschuss (GBA) und das IQWiG daran herumgedoktert, die mit der Gesundheitsreform 2003 gesetzlich eingeführte Nutzen- oder Kosten-Nutzen-Bewertung in die Praxis umzusetzen. Nur bei einem prominenten Beispiel, den Insulinanaloga, wurde dies praktiziert. Philipp Rösler und seine Ministerialen waren es, die ein zügiges, stringentes und wirksames Bewertungsverfahren entwickelten und im Arzneimittelmarktneuordnungsgesetz (AMNOG) im Herbst 2010 kodifizierten.
Nutzenbewertung für die Neuen
Danach mussten alle neu zugelassenen Arzneimittel ab dem 1. Januar 2011 das Verfahren einer frühen Nutzenbewertung durchlaufen, auf dessen Basis Krankenkassen und Hersteller einen Erstattungsbetrag vereinbaren sollten. Die einzelnen Schritte des Verfahrens waren eng getaktet:
- Unmittelbar nach der Zulassung muss ein Hersteller beim GBA ein Dossier einreichen, mit dem der Zusatznutzen im Vergleich zu einer vom Bundesausschuss vorgegebenen zweckmäßigen Vergleichstherapie anhand evidenzbasierter Daten – möglichst aus randomisierten klinischen Studien – nachgewiesen werden musste.
- Binnen drei Monaten begutachtet das Institut für Qualität und Wirtschaftlichkeit das Dossier und gibt eine Empfehlung über das Ausmaß des Zusatznutzens (dafür gibt es fünf Kategorien) und die Qualität der Evidenz ab, unter Umständen differenziert nach Subpopulationen.
- Auf dieser Basis findet beim Bundesausschuss eine Anhörung der betroffenen Hersteller, der medizinischen Wissenschaft, der Ärzte und Krankenkassen statt. Spätestens mit Ablauf des Monats 6 entscheidet der Bundesausschuss über den Zusatznutzen.
- Die GBA-Entscheidung ist die Grundlage für die Preisverhandlungen zwischen Hersteller und GKV-Spitzenverband – je ausgeprägter der Zusatznutzen und je besser seine Evidenz, desto höher ist die Chance, dass der Erstattungsbetrag nahe bei dem vom Hersteller autonom festgesetzten Einführungspreis liegt. Ohne Zusatznutzen muss ein Hersteller damit rechnen, nur einen Erstattungsbetrag in Höhe des Preises der zweckmäßigen Vergleichstherapie zu bekommen.
- Bei Nichteinigung entscheidet eine Schiedsstelle mit einem neutralen Vorsitzenden.
Aus Industrie-, aber auch aus Patientensicht hatte die frühe Nutzenbewertung einen großen Vorteil: Das GKV-System blieb innovationsoffen, die frühe Nutzenbewertung war insofern keine echte vierte Hürde, so dass alle neu zugelassenen Arzneimittel sofort zu dem vom Hersteller gesetzten Preis in Deutschland erstattungsfähig blieben.
Dennoch knirschte es in der ersten Phase der Umsetzung teils erheblich. Die Industrie sahen die Bewertungsmethoden des IQWiG als zu rigide an, die Dossiers mussten auf Basis von Zulassungsstudien erstellt werden, die ihrerseits lange vor den Nutzenbewertungen konzipiert worden waren und die deshalb anfangs häufig nicht die von GBA und IQWiG geforderten Bedingungen erfüllten.
Kritik der Fachgesellschaften
Wissenschaftliche Fachgesellschaften beklagten eine oftmals unzureichende Einbeziehung und eine zu geringe Berücksichtigung der klinischen Versorgung. Die Krankenkassen zeigten sich enttäuscht vom anfänglich eher geringen Ausmaß der Einsparungen.
Heute, gut zehn Jahre nach Inkrafttreten des Gesetzes, wird das AMNOG von allen Beteiligten in einem anderen Licht gesehen. Zum einen: Es hat die letzte Lücke in der Preisregulierung auf dem Arzneimittelmarkt geschlossen. Mit Festbeträgen, Aut-simile- und Rabattverträgen wurde im Generikamarkt Wettbewerb so reguliert, dass die Herstellerpreise für patentfreie Wirkstoffe oft im Cent-Bereich liegen. Mit den Erstattungsbeträgen wurde der Preisanstieg bei neuen patentgeschützten Wirkstoffen erheblich gemildert.
Vorbildliches Instrument
So beliefen sich allein die Einsparungen der AMNOG-regulierten Arzneimittel im vergangenen Jahr nach Berechnungen des Marktforschungsinstituts IQVIA auf 3,9 Milliarden Euro, die seit 2011 kumulierten Einsparungen liegen bei 13,4 Milliarden Euro.
Zwar wurden Details der frühen Nutzenbewertung im Laufe der Zeit korrigiert, vor allem wurde die Bewertung des Bestandsmarkts später aufgehoben. Die Grundprinzipien blieben bis heute gültig und werden von der Industrie im internationalen Kontext sogar als vorbildlich wegen ihrer Innovationsoffenheit gewürdigt.
Eine mögliche Weiterentwicklung wäre die europäische Harmonisierung der Nutzenbewertung, auf deren Basis dann die nationalen Krankenversicherungssysteme Preise verhandeln könnten. Einen Vorschlag der EU-Kommission dazu ist nach dreijährigen Verhandlungen im Sommer mit dem EU-Parlament und dem EU-Ministerrat konsentiert worden.