Locked-in und Wachkoma
Medien machen Patienten zu viele Hoffnungen
Die neurologische Intensivmedizin hat in der Öffentlichkeit kein gutes Image. Falsche Begriffe und falsche Experten sorgen für überzogene Erwartungen - davon ist die Schlaganfall-Koryphäe Professor Werner Hacke überzeugt.
Veröffentlicht: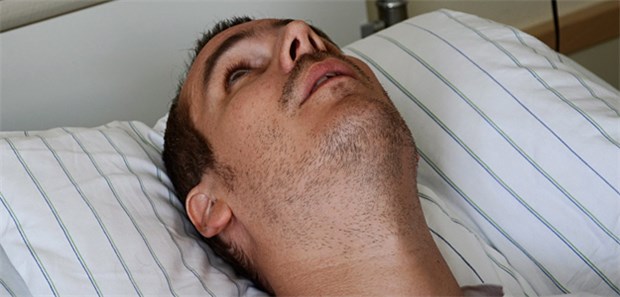
Patient mit apallischem Syndrom: Durch Begriffe, wie „Wachkoma“ werde eine bessere Prognose suggeriert, so der Neurologe Werner Hacke.
© S.Kobold / fotolia.com
NEU-ISENBURG. Eine Sendung im ARD-Mittagsmagazin: Berichtet wurde über einen Mann mit einem "doppelten Schlaganfall". Er sei ins Koma gefallen, die Ärzte hätten gesagt: "Das wird nicht mehr."
Per Internet stößt die Ehefrau auf die "richtige" Diagnose: ein Locked-in-Syndrom. Die Reha fruchtet, nach einiger Zeit kann der Mann wieder mühsam sprechen und sich bewegen.
"Das ist sehr häufig so bei schweren Schlaganfallpatienten, dass sie sich trotzdem gut erholen", erläutert ein Experte für Reha in dem TV-Beitrag.
"Weil das menschliche Gehirn ein soziales Organ ist. Wenn es gut emotional gefüttert wird durch vertraute Personen, dann kann es sich sehr gut entwickeln", so der Facharzt für Neurochirurgie und Rehabilitationswesen, der nicht zum ersten Mal vor der Kamera steht.
Medien suggerieren gute Prognose
Professor Werner Hacke, einer der renommiertesten deutschen Neurologen, bekommt bei solchen Sendungen hingegen "Adrenalinspitzen".
Bei der Arbeitstagung Neurologische Intensivmedizin (ANIM) in Berlin machte er mit diesem Beispiel deutlich, was seiner Ansicht nach in der öffentlichen Wahrnehmung der Intensivmedizin alles schief läuft. Und dabei nahm er kein Blatt vor den Mund.
Provokativ und wenig zurückhaltend mit Kritik am eigenen Berufsstand verwies er auf ein öffentliches Bild, das er für deutlich verbesserungsfähig hält. Da würden etwa Begriffe wie "Locked-in" und "Wachkoma" für alle möglichen Zustände verwendet, obwohl die meisten Patienten - wie in dem ARD-Beitrag - "definitiv kein Locked-in-Syndrom haben".
Anhand von Einzelbeispielen schürten die Medien Hoffnungen, dass selbst bei schwersten Hirnschäden die Prognose gut sei, sofern Ärzte nur richtig behandeln oder, wie im ARD-Beitrag, lange genug rehabilitieren. "Tritt dies nicht ein, sind die Schulmediziner schuld, die sich der Wahrheit verschließen und aus ideologischen Gründen die wirksame Behandlung vermeiden."
Der einstige Ärztliche Direktor der Neurologischen Uniklinik Heidelberg sieht aber auch seine Kollegen in der Pflicht: "Wir akzeptieren für neurologische Phänomene und Diagnosen eine sinnentstellende Nomenklatur, die sich in der Öffentlichkeit verbreitet hat und von Selbsthilfegruppen übernommen wird."
Als Beispiel nannte Hacke das Oxymoron "Wachkoma". "Mal ehrlich, entweder ist man wach oder komatös, die Mischung geht nicht. Fast immer erfüllen solche Patienten die Bedingungen eines apallischen Syndroms.
Entsprechend düster ist die Prognose." Der Begriff Wachkoma suggeriere jedoch eine deutlich bessere Aussicht als "persistierendes vegetatives Syndrom" (PVS) oder "apallisches Syndrom". Gerade noch gelten lässt der Neurologe das "Syndrom reaktionsloser Wachheit". "Doch warum soll man den Begriff ‚vegetatives Syndrom‘ vermeiden?"
Für Hacke stehen hinter dieser Sprachverwirrung mitunter konkrete finanzielle Interessen, etwa durch Betreiber von Langzeitpflegestationen, die versuchten, von den Hoffnungen der Angehörigen zu profitieren.Kritisch sieht er auch die Bezeichnung "minimally conscious state" (MCS) für Patienten, die nicht alle Voraussetzungen eines PVS erfüllen.
"Vielleicht ist der Begriff gar nicht so schlecht." Doch auch hier folgten oft wieder prognostische Aussagen, die nicht bewiesen seien und die unglücklichen Angehörigen mit Hoffnung erfüllten.
"Die wenigen MCS-Patienten mit erstaunlich gutem Outcome schaffen es in die Presse und dienen als Beweis für die Richtigkeit der Hypothese.
"Toter Lachs ganz emotional"
Für besonders problematisch hält Hacke einige teilweise hochrangig publizierte Arbeiten zum Nachweis der Restkognition beim MCS mithilfe von PET und fMRT.
Der Neurologe erinnerte etwa an die "Toter-Lachs-Studie". Wissenschaftler um Craig Bennett haben 2012 den Ig-Nobelpreis dafür bekommen. Sie konnten zeigen, dass Hirnforscher mit komplizierten Instrumenten und simpler Statistik überall eine relevante Hirnfunktion nachweisen können - selbst in totem Lachs.
Der frisch gekaufte Lachs diente den Forschern eigentlich dazu, ihr MRT zu kalibrieren und entsprechende Korrekturen vorzunehmen. Statt wie häufig nur einen mit Mineralöl gefüllten Ballon als Testobjekt zu verwenden, entschieden sie sich für ein Objekt mit Fleisch, Gewebe und Knorpel.
Dem toten Lachs stellten sie nun dieselben Fragen wie später den Testpersonen - er sollte den emotionalen Zustand von Personen auf Fotos erkennen. Tatsächlich flammte bei einigen Fragen im Gehirn eine Aktivität auf, sofern die Forscher nicht multiple Korrekturen vornahmen.
Solche Korrekturen hatte zuvor aber nur ein Teil der Forscher bemüht. Das änderte sich erst, als die fMRT-Bilder des toten Lachses auf Kongressen Karriere machten.
Es bestehe also die Gefahr, so Hacke, dass es sich bei vielen Ergebnissen von fMRT-Studien um technische Artefakte handle, die dann als hoffnungserweckende wissenschaftliche Befunde in der Presse gefeiert würden, "gerne mit ungesicherten Hinweisen auf eine möglicherweise bessere Prognose".
Künstliches Koma als Qualitätsmarker
Das "künstliches Koma" ist für den Neuromediziner ebenfalls ein rotes Tuch. "Ein Unfall kann gar nicht schwer gewesen sein, wenn der Patienten nicht in ein künstliches Koma versetzt wird. Dass es Hirnverletzungen gibt, die per se zum Koma führen, wird oft ausgelassen."
Der Begriff werde inflationär benutzt, und dazu würden auch Ärzte beitragen, die das künstliche Koma zunehmend als eine Art Qualitätsmarker für die Behandlung verstünden. "Stellen Sie sich vor, der Arzt würde gefragt, ob der prominente Patient jetzt im künstlichen Koma sei, und man würde der Presse sagen: Nein, der ist sowieso schon komatös."
Vermutlich würde die sich dann einen anderen Experten suchen. "In Deutschland findet man für jedes noch so abwegige Thema einen ‚Fachmann‘, der sich aus guten, meist finanziellen Gründen mit diesem Thema beschäftigt und das zum Besten gibt, was das Publikum hören möchte."
Wer mit solchen Personen als wissenschaftlich denkender Mensch konfrontiert werde, habe wenig zu lachen: "Gegen die Phalanx aus Leid, Betroffenheit und tendenziöser Berichterstattung hat man keine Chance und sieht schlecht aus", so Hacke auf der Berliner Tagung.
Wenig hilfreich sei es auch, wenn "Parkinsonleute über Schlaganfall und MS-Größen über Intensivmedizin reden, nur weil die Presse zufällig auf deren Namen gestoßen ist. "Wir scheuen uns viel zu häufig, bei Anfragen zu sagen, dass wir einen anderen Spezialisten empfehlen würden."
Hacke forderte daher eine schlagkräftige, manchmal auch kontroverse Pressearbeit und ein gutes Medientraining. "Wir brauchen medienerfahrene Spezialisten für die verschiedenen Themenbereiche der Intensivmedizin, die bei Anfragen dann auch vorgeschlagen werden."
Ohne solche Maßnahmen würden solche Themen weiterhin vor allem von Angehörigen anderer Disziplinen präsentiert oder von Ärzten, die eine Intensivstation schon seit Jahren nicht mehr von innen gesehen haben. "So sind dann auch die Beiträge."










