60 Jahre Herzschrittmacher
Stromstöße aus der Schuhcremedose
Vor 60 Jahren implantierte der schwedische Chirurg Åke Senning erstmals ein Herzschrittmacher-System in einen Körper. Heute werden in Deutschland jährlich etwa 100.000 Herzschrittmacher eingesetzt.
Veröffentlicht: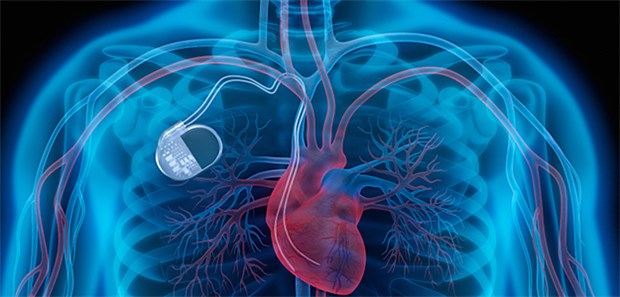
Schrittmacher-Implantationen sind heute ein Routineverfahren. In Deutschland werden pro Jahr rund 100.000 ICD eingesetzt.
© psdesign1 / stock.adobe.com
STOCKHOLM. Im Oktober 1958 hängt das Leben von Arne Larsson an einem seidenen Faden. Vermutlich aufgrund einer Virusinfektion schlägt das Herz des 43-jährigen Schweden nicht mehr im Takt. Bis zu 30 Mal am Tag verliert er das Bewusstsein und muss wiederbelebt werden. 28 Schläge pro Minute, mehr schafft der Muskel in seiner Brust nicht. Normal sind etwa 70.
Larssons Frau Else-Marie wendet sich verzweifelt an den Ingenieur Rune Elmqvist und den Chirurgen Åke Senning. Die beiden haben bereits mit Herzschrittmachern experimentiert, aber nie an Menschen. Nach hartnäckigem Insistieren von Larssons Ehefrau implantieren die beiden Männer dem kranken Larsson am Stockholmer Karolinska Krankenhaus einen Herzschrittmacher.
Der 8. Oktober 1958 ging damit in die Medizin-Geschichte ein, auch wenn die Operation für den Chirurgen Senning keine große Sache war. Ein Jahr später tat er seine Leistung bei einem Kongress in den USA als bedeutungslos ab.
Externer Herzschrittmacher so groß wie ein Koffer
Das ist nach Auffassung von Professor Berndt Lüderitz verständlich. "Die Operation war eigentlich kein chirurgisches Meisterstück", erzählt der Mediziner, der bei der Deutschen Gesellschaft für Kardiologie die historische Abteilung leitete. "Das Besondere war, dass Elmqvist ein komplettes Schrittmachersystem entwickelt hatte, das es dem Patienten ermöglichte, selbstständig zu sein."
Schon kurz vor dem Eingriff an Larsson hatte in den USA ein Mensch einen Herzschrittmacher bekommen, doch der wurde nicht in den Körper implantiert. "In den USA gab es zunächst einen Herzschrittmacher, der war so groß wie ein Koffer", erzählt Lüderitz. Weil die Kabel aus dem Körper herausgeführt wurden, kam es zu Infektionen.
So arbeitete der erste implantierte Herzschrittmacher
Auch Elmqvist und Senning hatten zunächst nicht das passende Gerät parat und improvisierten. Elmqvist, der Techniker, baute die Transistoren und Batterien in eine Schuhcremedose ein, die er mit Epoxidharz ausgoß. Zwei Elektroden wurden mit Nähten am Herzmuskel befestigt und gaben dem Herzen von Larsson Impulse. "Die Schuhcremedose hielt das Herz unter Strom und garantierte eine Pulsfrequenz von 72 Schlägen pro Minute", erklärt Lüderitz. "Damit wurde der Patient nicht mehr ohnmächtig."
Doch die Freude währte nicht lang. Schon kurz nach dem Eingriff, noch am gleichen Tag, versagte das Gerät. Doch Elmqvist hatte einen zweiten Herzschrittmacher parat, der es Larsson ermöglichte, weiter zu leben.
Erster Patient bekam 26 Herzschrittmacher
Von der Pioniertat der beiden Schweden bis zu heutigen Herzschrittmachern ist es ein langer Weg, und Arne Larsson ist jeden einzelnen Schritt mitgegangen. 26 Herzschrittmacher hat der Ingenieur im Laufe seines Lebens implantiert bekommen. "Er hat alle Probleme, die bei der Entwicklung der Technik entstanden, mitgemacht", sagt Lüderitz. Dennoch: "Arne Larsson hat seine beiden Wohltäter überlebt." Er starb Ende 2001 im Alter von 86 Jahren, an Krebs.
Heute ist die Implantation eines Herzschrittmachers keine große Sache mehr. Deutschlandweit werden etwa 100.000 pro Jahr vorgenommen – meist nur unter lokaler Betäubung. Der Schrittmacher samt Elektronik und Batterien ist nicht größer als eine flache Streichholzschachtel. Von ihm aus führen in der Regel zwei Kabel mit Elektroden über die Schlüsselbeinvene zum Herzen, eines zum rechten Vorhof und eines zur rechten Herzkammer. Grob zehn Jahre hält so ein Gerät heute, dann muss es ausgetauscht werden.
Alternative kabellose Mini-Schrittmacher?
Doch die Kabel mit den Elektroden sind immer noch der Hauptgrund für Komplikationen. 2016 wurden laut Herzbericht knapp 12.000 Revisionen vorgenommen – etwa wegen einer Infektion oder um die Lage der Sonde zu korrigieren. Kardiologen hoffen, in Zukunft ohne Kabel auszukommen.
Schon jetzt gibt es miniaturisierte Einkammerschrittmacher ohne Leitungen, die aber nur für bestimmte Patienten infrage kommen – etwa bei wiederholten Infektionen nach herkömmlicher ICD-Implantation oder eine Subclavia-Stenose.
Die miniaturisierten System – etwa Micra™ Kardiokapsel (2 g, 26 mm Länge) oder Nanostim™ St. Jude Medical – werden dann per Katheter über eine Femoralvene direkt in den rechten Ventrikel des Herzens vorgeschoben und dort fixiert. Erste Studiendaten, die vor zwei Jahren auf dem Kongress Cardiostim in Nizza vorgestellt wurden, bestätigten, dass sich die Komplikationsrate mit elektrodenlosen Mini-Schrittmachern offenbar reduzieren lässt. (dpa/run)