Strukturreformen gefordert
Gentherapien in der Anwendung: Spezialzentren brauchen einen Booster
Ausbau der Zentren vorzugsweise an Unikliniken sowie deren Vernetzung untereinander und mit der ambulanten Versorgung in der Breite – das sind die Zauberworte, um Zugang zur und Versorgung mit innovativen Gentherapien für schwerstkranke Patienten zu sichern.
Veröffentlicht: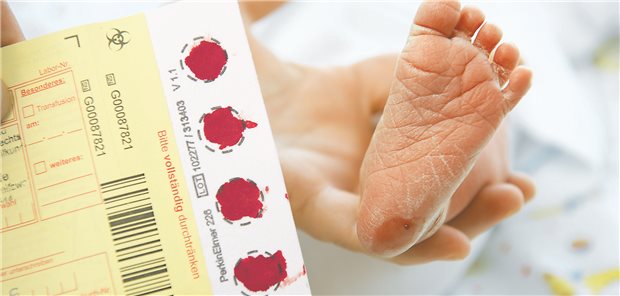
Mit dem Neugeborenenscreening wächst die Wahrscheinlichkeit, dass mehr genetisch erkrankte Kinder diagnostiziert und behandelt werden können.
© Stefan Sauer / dpa
Berlin. Wie gut ist Deutschland für den Einsatz neuartiger Gentherapien aufgestellt, ist der Zugang für Patienten gesichert, sind die Bedingungen für die Gewinnung besserer Evidenz günstig? Diese Fragen sollte das zweite digitale Fachsymposion „Gentherapie in Deutschland – ist unsere Versorgung bereit?“ klären, das gemeinsam von Pfizer und Springer Medizin organisiert worden ist.
Die Antworten aus Fachwelt und Politik lauten übereinstimmend: Die bestehenden Strukturen sind fragil. Die Finanzierung ist nicht ausreichend und unsicher. Fachkräftemangel erschwert den Zugang zu einer sicheren und qualifizierten Versorgung, und er wird durch zu viel Bürokratie und Schwächen bei der Digitalisierung verschärft. Dringend notwendig sind weitreichende strukturelle Veränderungen durch ein Krankenhausreformgesetz, mit dessen Hilfe es gelingt, vorhandenes und kaum vermehrbares Fachpersonal – Ärzte wie auch Mitarbeiter in der Pflege – effizienter einzusetzen.
Die Herausforderungen skizziert Susanne Riedel, die bei Pfizer den Bereich Rare Diseases verantwortet, wie folgt: Die Tatsache, dass es derzeit erst für drei Prozent der insgesamt rund 7000 seltenen Erkrankungen eine Therapie gibt, verdeutliche die Dimension der Herausforderung. 80 Prozent dieser Krankheiten sind genetisch bedingt, sehr häufig sind Kinder betroffen. Die Forschungserfolge, so Riedel, erfordern die Vorbereitung der Versorgung: organisatorisch, aber auch finanziell durch innovative Erstattungsmodelle für die Behandlung von Krankheiten, bei denen auch eine Heilung möglich erscheint.
Extrem bürokratisches NUB-Verfahren, unsichere Finanzierung neuer Therapien
Prädestiniert für den Einsatz neuartiger Gentherapien seien die Universitätskliniken, so der Generalsekretär des Verbandes der Uniklinika, Jens Bussmann. Es gebe allerdings keine „Sortierfunktion“ im deutschen Gesundheitswesen. Konkret bedeute dies, dass der Einsatz der CAR-T-Zelltherapie auch außerhalb der Universitätsmedizin möglich ist. Um die notwendige Qualität zu sichern, habe der Gemeinsame Bundesausschuss (G-BA) daher Strukturanforderungen definiert, was wiederum bürokratische Hürden schaffe und zusätzliche Kosten verursache.
Dem gegenüber stehe ein mit erheblichen wirtschaftlichen Risiken behaftetes Finanzierungssystem: Obwohl neuartige Gentherapien eindeutig als Innovation anerkannt seien, müssen Entgeltverhandlungen einen langen und bürokratischen Prozess des NUB-Verfahrens durchlaufen, begleitet von einer Finanzierungslücke während der Verhandlungen und mit ungewissem Ausgang. Für die CAR-T-Zelltherapie sei dies gegenwärtig in Form von Anträgen auf Kostenübernahme im Einzelfall behelfsmäßig gelöst – eine generelle Anwendung dieser Finanzierungsmethode sei allerdings keine Lösung, so Bussmann.
Seine Hoffnung richtet sich auf die bevorstehende Krankenhausreform mit der Schaffung eines gestuften Systems, in dem Gentherapien der höchsten Versorgungsstufe zugeordnet werden. Dies müsse verbunden werden mit dem Ausbau spezialisierter Zentren, deren Vernetzung untereinander und vor allem auch mit der ambulanten Medizin etwa für die Nachsorge, der Nutzung telemedizinischer Instrumente und der Verpflichtung zur Evidenzgenerierung beispielsweise in herstellerübergreifenden Registern.
Die Praxis: Vielfache Arbeit bei gleichem Personalbestand
Wie die Herausforderungen konkret „an der Front“ aussehen, berichtete Professor Andreas Hahn, Neuropädiater am Universitätsklinikum Gießen, in dessen Zentrum seit einigen Jahren auch Kleinstkinder mit spinaler Muskelatrophie behandelt werden. Die Krankheit führt meist schon im ersten Lebensjahr zum Tod. Inzwischen stehen drei Medikamente zur Verfügung, die die Überlebenswahrscheinlichkeit der betroffenen Kinder dramatisch erhöht.
Aus diesem Grund hat der G-BA ein Neugeborenen-Screening als GKV-Leistung etabliert, damit möglichst alle dieser genetisch erkrankten Kinder – eines von 7000 – diagnostiziert und behandelt werden können. Aufgrund des Screenings werde erwartet, dass künftig etwa 90 Neupatienten pro Jahr eine Therapie erhalten werden.
Wie haben sich die neuen Therapieoptionen konkret auf die Arbeit im Gießener Uni-Zentrum ausgewirkt? 2016 waren dort noch zehn Patienten in Behandlung, die im Schnitt zweimal jährlich den Arzt sahen. Nur fünf Jahre später wurden in dem Zentrum 100 Patienten betreut, und die Konsultationsfrequenz verdoppelte sich auf vier Mal im Jahr. Das Vielfache an Arbeit musste bewältigt werden, obwohl das Personal nicht aufgestockt worden war, berichtete Hahn.
Weitere Innovationen schaffen neuen Personalbedarf
Das werde jedoch nicht das Ende sein – auf die Ärzte und ihre Mitarbeiter in der Pflege kämen neue Herausforderungen hinzu. Derzeit sei eine Gentherapie zur Behandlung der progressiven Muskeldystrophie (DMD) in der Phase 3 der klinischen Prüfung; die Zulassung werde für die 2024/25 erwartet. Betroffen seien pro Jahr rund 2000 Patienten, und damit werde auf die Spezialzentren ein enormer zusätzlicher Arbeitsaufwand zukommen, prognostiziert Hahn. Seine Schlussfolgerungen entsprechen den Forderungen von VUD-Generalsekretär Bussmann: Ausbau der Zentren und adäquate personelle und technische Ausstattung sind dringend notwendig.
Nicht nur unter medizinischen Aspekten sei die Behandlung und Betreuung der Betroffenen und ihrer Angehörigen komplex, so der Bundesgeschäftsführer der Deutschen Gesellschaft für Muskelkranke, Joachim Sproß. Angesichts des oft tödlichen Verlaufs der Krankheiten sei die emotionale Belastung generell sehr hoch. Belastend sei die Entscheidung für eine Therapie auch deshalb, weil sie nicht reversibel sei. Vor diesem Hintergrund existierten bei Patienten und deren Angehörigen große Erwartungen: hinsichtlich der Wirksamkeit und Sicherheit einer Therapie, aber auch in Bezug auf den gesicherten Zugang zu einer Behandlung, die nicht vom Zufall bestimmt sein dürfe.
Gerade in diesem Punkt seien durch die Eingriffe mit dem GKV-Finanzstablisierungsgesetz – die Umsatzschwelle, ab der ein Orphan Drug die komplette Nutzenbewertung durchlaufen muss, wurde von 50 auf 30 Millionen Euro gesenkt – Unsicherheiten geschaffen. Der Finanzrahmen, so die Forderung von Sproß, dürfe Innovationen und deren Marktzugang nicht verhindern.
„Wir brauchen Patientenlotsen“
Ein weiteres Petitum von Sproß: die Etablierung von Patientenlotsen, deren wichtigste Aufgabe es sei, den hohen und teils sehr speziellen Informationsbedarf von Patienten und Angehörigen zu erfüllen. Davon könne auch das Gesamtsystem profitieren, weil Patientenlotsen dazu beitragen können, dass Patienten frühzeitig die richtige Behandlung am richtigen Ort zugänglich gemacht wird.
Die Reaktion der an der Diskussionsrunde teilnehmenden Gesundheitspolitiker – die Fachärztin für Psychiatrie und Psychotherapie Dr. Kirsten Kappert-Gonther für die Grünen, der Jurist Tino Sorge für die Union und der Infektiologe Professor Andrew Ullmann für die FDP – war einmütig: Die Wirkungen und Nebenwirkungen des GKVFinG müssten aufmerksam beobachtet werden, vor allem mit Blick auf die künftige Verfügbarkeit von Innovationen.
Vor dem Hintergrund der derzeit zu beobachtenden Innovationsdynamik in der Gentherapie müsse allerdings eine Balance zwischen Innovationsförderung und Schaffung realistischer Heilungserwartungen geschaffen werden, so Kappert-Gonther; das erfordere eine sorgfältige Kommunikation. Für elementar hält sie den Ausbau der spezialisierten Zentren und deren Vernetzung in der Fläche und zur Regelversorgung.
Hohe Erwartungen an die Krankenhausreform
Daneben, so das Plädoyer von Tino Sorge, müssten unter Beteiligung von Ärzten Register geschaffen werden, um die Evidenz zu verbessern. Gerade im Bereich der klinischen Forschung – hier fällt Deutschland, was die Zahl der klinischen Studien angeht, seit Jahren im internationalen Vergleich deutlich zurück – müsse Deutschland seine Innovationsfreundlichkeit stärken. Das bedürfe auch einer Flankierung durch eine Reform des Datenschutzes.
Für zwingend notwendig halten alle drei Politiker parteienübergreifend eine Krankenhausstrukturreform. Die Hoffnung, die sich damit verbindet, ist, mit der Schaffung von verschiedenen Versorgungsstufen und gezielten Aufgabenzuweisungen dem Personalmangel bei Ärzten und Pflegekräften wirksam begegnen zu können. Auf diese Weise soll es möglich werden, nicht vermehrbare Arbeitskraft in Medizin und Pflege effizienter einzusetzen.
Das solle, so Kappert-Gonther, ermöglichen, Zentren auszubauen und personell besser auszustatten. Dabei müsse auch das generelle Problem gelöst werden, dass der Faktor Zeit, insbesondere für die Information und Beratung von Patienten, wieder adäquat finanziert werde, forderte die Grünen-Politikerin.
Der Umstrukturierung der stationären Versorgung müsse ein Ausbau der ambulanten Versorgung folgen, glaubt der FDP-Politiker Ullmann. Dies werde gegenwärtig noch vorbereitet. Seinem Kollegen von der Opposition pflichtete Ullmann hinsichtlich des Innovationsstandortes Deutschland bei: Um klinische Forschung zu fördern, sei Bürokratieabbau nötig, der breite Einsatz der ePA und deren Nutzung für die Versorgungsforschung geboten.