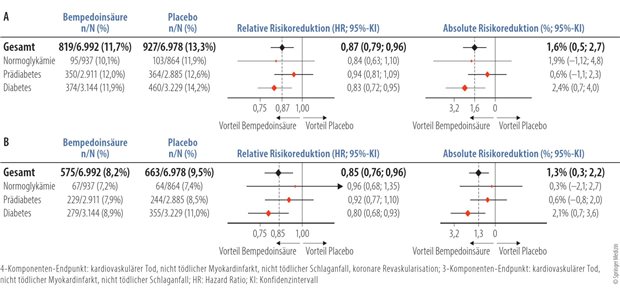
Dermatosen
Häufige Begleiter des Diabetes mellitus
Gesichtsröte, bräunliche Hautflecken und Juckreiz sind bekannte Begleiter eines Diabetes mellitus. Manche Dermatosen sind gehäuft mit Diabetes assoziiert, korrelieren aber nicht direkt mit der Blutzuckereinstellung.
Veröffentlicht:BERLIN. Hautphänomene ohne Korrelation zum Blutzucker lassen sich mit einer optimierten Blutzuckereinstellung auch nicht beheben. Unter Umständen weisen sie auf einen noch nicht entdeckten Diabetes mellitus hin. Darauf macht der Dermatologe Dr. Viktor Czaika von der Charité Berlin, Campus Benjamin Franklin, aufmerksam (hautnah dermatologie 2013; 29: 348).
Als Beispiele nennt Czaika die lokalisierte oder generalisierte Vitiligo sowie die großflächige Vaskulopathie der Dermis: Bei der Juckblattersucht Prurigo chronica simplex finden sich hellrote, urtikarielle Papeln, die stark jucken und aufgekratzt werden, denn nur dann verschwindet der unerträgliche Juckreiz. Es verbleiben braunrote Krusten, typisch sind die über die Haut verteilten schüsselförmigen Kratzartefakte.
Gehäuft bei Frauen und eher im mittleren Lebensalter tritt das Granuloma anulare auf: wenig entzündliche und sich ringförmig zentrifugal ausbreitende Papeln, besonders an den Extremitäten.
Das sind granulomatöse Entzündungsreaktionen mit Abbau- und Regenerationsvorgängen der Kollagenfasern. Bei etwa 75 Prozent der Betroffenen heilen diese Hauterscheinungen innerhalb von zwei Jahren spontan.
Schmutziggraue Hyperpigmentierungen und Epidermisverdickungen in den Achseln, Gelenkbeugen und im Nacken sprechen für eine Acanthosis nigricans (Schwarzwucherhaut). Oft besteht eine Insulinresistenz bei metabolischem Syndrom.
Allerdings kann es sich dabei auch um ein paraneoplastisches Syndrom handeln, weshalb vor allem ein Adenokarzinom des Magens sowie Erkrankungen der Nebennieren ausgeschlossen werden müssen.
Diffuse, teigige Ödeme mit Spannungsgefühl im Gesicht, Nacken oder am Stamm werden als Scleroedema adultorum (Buschke Sklerödem) bezeichnet. Es handelt sich um vermehrte Kollagen- und Glykosaminglykaneinlagerungen, deren Ursache unbekannt ist, aber im Zusammenhang mit akuten Infektionen und bei Diabetikern auftreten. Die teigige Induration verschwindet im Verlauf von Monaten meist spontan, kann bei Diabetikern aber bestehen bleiben.
Bei Pyodermien breite Antibiose!
Sehr selten ist die Bullosis diabeticorum: Spontan bilden sich mit klarer Flüssigkeit gefüllte Bläschen und Blasen, vor allem an Unterschenkeln und Füßen.
Womöglich liegen dem Mikrotraumen oder Mikroangiopathien zugrunde, es sind vor allem Patienten mit bereits länger bestehendem Diabetes mellitus betroffen. Die Blasen verheilen mit bräunlicher Pigmentierung und vernarben zum Teil.
Ebenfalls selten ist die Necrobiosis lipoidica, eine granulomatöse Entzündung unbekannter Ursache, bei der sich Lipide im mittleren Korium anreichern.
"Zwischen 60 und 70 Prozent der Patienten mit Necrobiosis lipoidica leiden an Diabetes mellitus, oft in seiner juvenilen Form", so Czaika. Betroffen sind vor allem die Unterschenkelstreckseiten, Fußrücken und Fußgelenkregionen. Es handelt sich um eine atrophische Plaque mit bräunlich-gelbem und sklerotisch verhärtetem Zentrum.
Insgesamt sind Diabetiker häufig von Hauterkrankungen betroffen, seien es oft schwer verlaufende Erysipele, Pilzerkrankungen, eitrige Panaritien, phlegmonöse Weichteilinfektionen oder Abszesse in Körperfalten, die potenziell Auslöser für eine Sepsis sein können.
Nicht zuletzt deswegen und wegen der geminderten Infektabwehr sollen alle Pyodermien prinzipiell breit antibiotisch und vor allem systemisch behandelt werden. "Im Allgemeinen sind Antibiotikakombinationen wie Clindamycin/Ciprofloxacin und Amoxicillin/Clavulansäure erfolgreich", sagt Czaika. Die breiteste Wirksamkeit biete Moxifloxacin.
Auch lokale Pilzinfektionen können früh lokalantimykotisch beherrscht werden. Die antimykotisch-steroidale Kombitherapie lindert rasch Rötungen, Schwellungen und Juckreiz. Bewährt haben sich Ciclospiroxolamin, Terbinafin und in Kombination Miconazol und Flupredniden. Großflächige Dermatomykosen bedürfen systemischer Antimykose.
Mehr Infos zu den genannten Hautkrankheiten: www.enzyklopaedie-dermatologie.de