Bei Fettleber leiden andere Organe mit
Fettlebererkrankungen wie die nicht-alkoholische Steatohepatitis (NASH) sind systemische Erkrankungen. Die Therapie ist eine Herausforderung.
Veröffentlicht: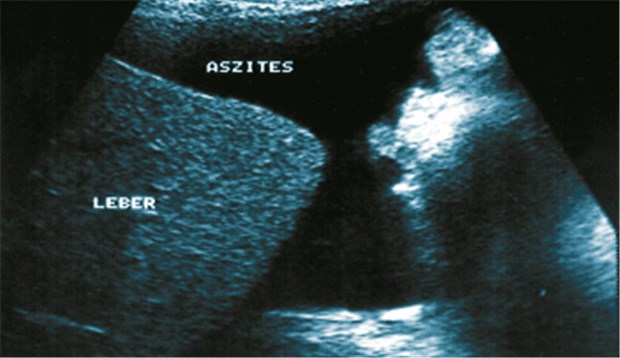
Typisches sonografisches Bild bei einem Patienten mit fortgeschrittener Leberzirrhose und Aszites. Auch nicht-alkoholische Steatohepatitis (NASH) kann in Leberzirrhose übergehen. © MRI
© MRI
Die höchsten Zuwachsraten bei Erkrankungen der inneren Organe gibt es im Bereich der Leber, und zwar bei nicht-alkoholbedingten Fettlebererkrankungen. Dabei handelt es sich um ein ganzes Erkrankungsspektrum - von der Leberverfettung (Steatosis hepatis) über die nicht-alkoholische Steatohepatitis (NASH) bis hin zur Fettleberzirrhose.
"Prävalenz und Inzidenz der nicht-alkoholbedingten Fettlebererkrankungen sind unklar", sagte Dr. Jörn Schattenberg vom Uniklinikum Mainz. "Zahlen erhält man nur aufgrund erhöhter Leberwerte." So werde die Prävalenz erhöhter Leberwerte für die USA - basierend auf der NHANES-III-Studie mit 17 000 Teilnehmern - mit acht Prozent angegeben. Bei zwei Dritteln der Fälle habe es keine erkennbaren Ursachen gegeben, sodass hier eine NASH-Prävalenz von etwa 5,5 Prozent angenommen wurde. Eine Studie aus Mainz mit 5000 Teilnehmern habe bei 13 Prozent erhöhte Leberwerte ergeben, bei Patienten mit metabolischem Syndrom sogar bei 23 Prozent.
Wichtig zu wissen: Fettlebererkrankungen sind systemische Erkrankungen, mit systemischen Entzündungsprozessen. Wie bei entzündlich-rheumatischen Erkrankungen werden verstärkt Zytokine wie TNFa und Interleukin-6 sowie Adiponektine ausgeschüttet. "Unter der Entzündung leiden auch die Gefäße und das Herz", warnte Schattenberg. Das erhöhte kardiovaskuläre Risiko führe zu einer verkürzten Lebenserwartung der Patienten. Der Hepatologe sprach auch von "chronischem viszeralen Fettsyndrom". Die leberschädigende Wirkung der Erkrankung gehe vor allem vom oxidativen Stress in den Hepatozyten aus, so Schattenberg.
"Die Diagnose einer NASH ist vor allem eine Ausschlussdiagnose", sagte Schattenberg bei einer Veranstaltung der Falk Foundation. Ein nur geringer Alkoholkonsum von weniger als 20 g pro Tag bei Frauen und 30 g bei Männern grenze die NASH von der alkoholischen Fettleber ab. Darüber hinaus seien virale Hepatitiden oder eine Autoimmunhepatitis auszuschließen, ebenso Stoffwechselerkrankungen wie Morbus Wilson.
Die Therapie der Patienten sei relativ schwierig, beklagte Schattenberg. Denn es gebe keine zugelassenen Arzneien bei NASH. Mit Metformin, Glitazonen und Inkretinen seien positive Effekte zu erzielen. So habe eine Studie mit Rosiglitazon bei NASH-Patienten über 40 Monate die Insulinsensitivität gesteigert, die Transaminasen gesenkt und die Fibrose verbessert, berichtete Schattenberg. Nachteil der Therapie: Auch das Körpergewicht der Patienten sei in die Höhe gegangen.
Ansonsten bleiben nur Allgemeinmaßnahmen wie eine gesunde Ernährung, Abspecken und ausreichender Bewegung von mindestens 140 Minuten pro Woche. "Eine Gewichtsreduktion senkt die Transaminasen und reduziert die Verfettung der Leber."
Schattenberg äußerte sich auch zum Alkoholkonsum von Patienten, die eine NASH haben: "In geringen Mengen ist Alkohol in Ordnung, er wirkt sogar leicht positiv." Der Hepatologe führt das auf einen geringen insulinsensitivierenden Effekt des Alkohols zurück.
Lesen Sie dazu auch: Bei Fettleber leiden andere Organe mit Wer Risikogene hat und auch noch raucht, ist besonders rheumagefährdet Nanomedizin treibt Diagnostik in der Dermatologie voran Plädoyer für frühere Ernährung über Sonde Netzwerke zur Reisemedizin haben sich bewährt