COVID-19-Splitter der KW 41
COVID-19 kann auch für Jüngere gefährlich werden!
Auch junge Menschen sollten COVID-19 nicht zu leicht nehmen – in einer US-Studie musste jeder zehnte Klinikpatient zwischen 18 und 34 mechanisch beatmet werden. Forscher haben zudem Antikörper im Speichel von Rekonvaleszenten nachgewiesen.
Veröffentlicht: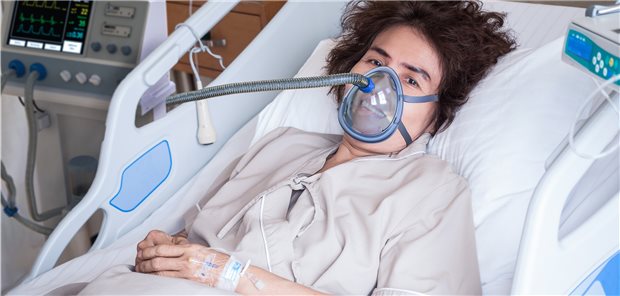
Auch junge Menschen sollten COVID-19 nicht zu leicht nehmen – in einer US-Studie musste jeder zehnte Klinikpatient zwischen 18 und 34 mechanisch beatmet werden.
© phonlamaiphoto / stock.adobe.com
Update vom 9. Oktober
21 Prozent der jungen hospitalisierten COVID-19-Patienten in den USA mussten intensiv versorgt werden, zehn Prozent der 18- bis 34-jährigen COVID-19-Patienten sogar mechanisch beatmet. Die Todesrate lag in einer Studie mit 3222 hospitalisierten jungen COVID-19-Patienten, die in 419 US-Kliniken behandelt worden waren, bei 2,7 Prozent. Die Mortalitätsrate liege damit zwar unter der Todesrate von älteren COVID-19-Patienten, aber doppelt so hoch wie bei gleichaltrigen Patienten, die beispielsweise wegen eines Herzinfarkts in eine Klinik eingeliefert werden, schreiben die Wissenschaftler um Dr. Jonathan Cunningham vom Brigham and Women’s Hospital in Boston. Junge Patienten, die mehr als einen Risikofaktor für einen schweren COVID-19-Verlauf trugen (etwa Übergewicht, Diabetes oder Hypertonie) hatten sogar das gleiche Risiko für komplizierte Verläufe wie etwa ein 64-Jähriger ohne Risikofaktoren. Auch wenn in der Studie viele der hosplitalisierten 18- bis 34-jährigen COVID-19-Patienten Komorbiditäten hatten, sei ihr Risiko doch substanziell, so Cunningham und Kollegen. Jüngere sollten das Risiko für eine schwere COVID-19-Erkrankung daher nicht auf die leichte Schulter nehmen (JAMA Intern Med 2020; online 9. September).
IgG-Antikörper gegen das Spike-Protein von SARS-CoV-2 sind nach einer Infektion auch im Speichel nachweisbar, und zwar noch mehr als drei Monate nach der Erkrankung. Das haben Forscher der University of Toronto festgestellt. Gleichzeitig fanden sie auch im Blut von 402 Rekonvaleszenten mehr als drei Monate nach Symptombeginn IgG-Antikörper gegen SARS-CoV-2. Im Gegensatz zu IgG nahmen allerdings die IgA- und IgM-Antikörper relativ schnell wieder ab. Nach 16 bis 30 Tagen sei ein deutlicher Abfall zu beobachten gewesen, sowohl im Blut als auch im Speichel, so die Wissenschaftler. Die Studie belege aber, dass bei der Mehrheit der Patienten mit COVID-19 eine lang anhaltende Immunität durch IgG-Antikörper sowohl im Blut als auch im Speichel induziert werde, schreibt das Team um Baweleta Isho. Ein weiteres Fazit: Auch Speichelproben könnten sich für Tests auf Antikörper gegen SARS-CoV-2 eignen (Science Immunol 2020; online 8. Oktober).
Update vom 8. Oktober
Bei Schwangeren treten COVID-19-Symptome zum Teil über mehr als zwei Monate auf und damit deutlich länger als bei anderen COVID-19-Patienten. In einer Studie mit 594 Frauen mit positivem SARS-CoV-2-Nachweis hatten 50 Prozent der Frauen nach drei Wochen weiterhin COVID-19-Symptome (am häufigsten Husten, Halsschmerzen, Fieber und Myalgien), 25 Prozent der Schwangeren sogar noch nach acht Wochen. Im Mittel befanden sich die Frauen in der 24. Schwangerschaftswoche. Die Symptome ähnelten grundsätzlich den typischen COVID-19-Patienten. Einige Symptome treten allerdings generell bei Schwangeren recht häufig auf und überlappen daher mit den COVID-19-Symptomen (Übelkeit, Erbrechen, Abgeschlagenheit), schreiben die Gynäkologen um Dr. Yalda Afshar von der University of California in San Francisco in einer Mitteilung der Universität (Mitteilung zur Studie in Obstetrics & Gynecology 2020; online 7. Oktober).
Raumluftreiniger könnten eine technische Lösung sein, um etwa in Wartezimmern die indirekte Infektionsgefahr durch Aerosole stark zu verringern. So lautet das Fazit einer Studie von Forschern der Universität der Bundeswehr in München. Das Team untersuchte die Filterleistung eines Raumluftreinigers mit einer Kombination aus Filtern der Klasse H13/H14, die gewährleistet, dass selbst Aerosole mit einem Durchmesser von 0,1 bis 0,3 μm zu 99,995 Prozent aus der Raumluft abgeschieden werden, wie die Universität berichtet. In ihrer Untersuchung testeten die Wissenschaftler das „Viromed Klinik Akut V 500“ Entkeimungsgerät. Die Ergebnisse zeigten, dass die Aerosolkonzentration in einem Raum mit einer Größe von 80m2 in sechs Minuten halbiert wird. Im Dauerbetrieb sei die gemessene Verweilzeit des ausgeatmeten Aerosols im Raum so kurz, dass eine Anreicherung der Raumluft mit infektiösen Aerosolen nicht möglich sei. Selbst in einem 22m langen Flur mit über 40m2 konnte bei maximalem Volumenstrom eine Halbierung der Aerosolkonzentration innerhalb von rund fünf Minuten realisiert werden. Die Forscher um Professor Christian Kähler betonen aber auch, dass es trotz der Raumfilter wichtig ist, auf einen ausreichenden Abstand zu anderen Personen zu achten und Mund-Nasen-Bedeckungen zu tragen, um das direkte Infektionsrisiko zu verringern (Studie der Universität der Bundeswehr München, online 2. Oktober).
Update vom 7. Oktober
Eine vorherige Infektion mit endemischen Coronaviren könnte einen COVID-19-Verlauf abmildern. Vor einer Infektion mit SARS-CoV-2 schützen vorherige Coronavirus-Infektionen wohl aber nicht. Das berichten Forscher vom Boston Medical Center und der Boston University School of Medicine. Zur Familie der Coronaviren gehören ja auch vier endemische Coronaviren, die Erkältungssymptome auslösen: Die humanen Coronaviren OC43, HKU1, NL63 und 229E. Das Team hatte sich aus einer Datenbank Angaben von 15.928 Patienten angeschaut, bei denen in Vor-Corona-Zeiten (genauer Anfang Mai 2015 bis Anfang März 2020) ein Test auf eine Infektion mit OC43, HKU1, NL63 oder 229E durchgeführt wurde. Bei 875 war das Testergebnis positiv ausgefallen, bei 15.053 negativ. Wie die Forscher schreiben, unterschieden sich die beiden Gruppen hinsichtlich demografischer Unterschiede nur marginal, in Bezug auf Komorbiditäten habe es keine signifikanten Unterschiede gegeben. In der Corona-Pandemie lagen von 1812 dieser Patienten (11,4 Prozent) auch ein positiver SARS-CoV-2-Test vor, und zwar anteilig in beiden Gruppen bei etwa gleich vielen Personen. Nun zeigten sich allerdings deutliche Unterschiede beim Krankheitsverlauf von COVID-19: So starben in der Gruppe der bereits zuvor mit Coronaviren infizierten COVID-19-Patienten bei Hospitalisierung 4,8 Prozent. Bei den COVID-19-Patienten, die sich zuvor nicht mit Coronaviren infiziert hatten, starben 17,7 Prozent (J Clin Investigation 2020; online 30. September).
Ein Schlaganfall kann das Erstsymptom bei jüngeren COVID-19-Patienten sein, hat eine Metaanalyse ergeben – selbst wenn diese keine Vorerkrankungen haben oder andere Risikofaktoren aufweisen. Ein Team um Dr. Sebastian Fridman von der Western Universität in Ontario wertete für die Analyse Daten aus zehn Studien zur Schlaganfallhäufigkeit bei COVID-19-Patienten und 35 bisher unveröffentlichte Fälle aus verschiedenen Ländern aus. Die Forscher analysierten klinische Merkmale und Mortalitätsraten im Krankenhaus und teilten die Probanden dafür in drei Altersgruppen: unter 50, 50 bis 70 und über 70 Jahre. Der Anteil der COVID-19-Patienten, die einen Schlaganfall hatten (1,8 Prozent) und im Krankenhaus daran starben (34 Prozent), sei außerordentlich hoch gewesen, so die Forscher. Viele Patienten der jüngsten Gruppe, die einen Schlaganfall hatten, wiesen keine Risikofaktoren oder Komorbiditäten auf (43 Prozent). Bei fast der Hälfte der jungen Patienten (48 Prozent) schien der Schlaganfall ohne vorausgehende COVID-19-Symptome aufgetreten zu sein (Neurology 2020; online 15. September). (sj)
Eine hohe Infektionsrate bei Menschen aus armen Bevölkerungsschichten in Gemeinschaftsunterkünften zeigt eine französische Studie, von der die Hilfsorganisation Médecins Sans Frontières (MSF, Ärzte ohne Grenzen) berichtet. Ergebnisse von Antikörpertests in Paris und dem Umland der französischen Hauptstadt zeigten, dass an 14 Orten, an denen Ärzte ohne Grenzen in der aktuellen Pandemie Hilfe leistet, die Inzidenzrate sehr hoch liegt, und zwar besonders in Notunterkünften (Antikörper-Positivenrate zwischen 23 und 62 Prozent) und Arbeiterwohnheimen (zwischen 82 und 94 Prozent). Erstmals weise damit MSF zufolge eine epidemiologische Studie in Europa einen engen Zusammenhang zwischen prekären Lebensbedingungen und einer erhöhten SARS-CoV-2-Infektionsrate nach. Insgesamt wurden 818 Personen auf SARS-CoV-2-Antikörper getestet, bei 426 – also mehr als der Hälfte – wurden Antikörper nachgewiesen (Epicentre, MSF, online 6. Oktober).
Update vom 6. Oktober
Neurologische Beeinträchtigungen treten bei hospitalisierten COVID-19-Patienten sehr häufig auf. In einer Studie, die an zehn Kliniken in Chicago mit 509 Patienten durchgeführt wurde, berichteten bereits bei Einlieferung 63 Prozent der Patienten von neurologischen Manifestationen: Myalgien, Kopfschmerzen, Enzephalopathie (31,8 Prozent) und Verwirrtheit. Patienten mit neurologischen Beeinträchtigungen mussten dabei im Durchschnitt drei Tage länger in der Klinik bleiben und waren im Schnitt jünger als Patienten ohne solche Beeinträchtigungen. Patienten mit Enzephalopathie mussten sogar im Durchschnitt dreimal so lang wie Patienten ohne neurologische Beeinträchtigungen in der Klinik bleiben. Bei Patienten mit Enzephalopathie war zudem das 30-Tages-Mortalitätsrisiko deutlich höher, und zwar 21,7 vs. 3,2 Prozent. Das Fazit der Forscher um Dr. Eric M. Liotta lautet daher: Patienten mit neurologischen Beeinträchtigungen sollten besonders engmaschig überwacht werden (Ann Clin Translat Neurol, online 5. Oktober).
Bei Krebspatienten sollte mindestens ein Monat nach positivem SARS-CoV-2-Nachweis bis zur Op vergehen. Bei kürzerer Wartezeit bestehe sonst ein deutlich erhöhtes Risiko einer Lungenkomplikation, berichten britische Forscher. An der Multicenter-Studie nahmen 78 Kliniken aus 16 Nationen teil, allen voran Italien, Großbritannien und Spanien. 122 Krebs-Patienten mit ehemals positivem Abstrich wurden einer Op unterzogen: Gut 22 Prozent innerhalb von zwei Wochen nach Vorliegen des Testergebnisses, knapp die Hälfte zwischen zwei und vier Wochen danach und 29 Prozent nach mehr als vier Wochen. Insgesamt war bei ihnen das Risiko für Lungenkomplikationen nach Op im Vergleich mit 448 Patienten, die negativ getestet worden waren, signifikant höher, nämlich 10,7 versus 3,6 Prozent. Allerdings zeigte sich auch: Sowohl die Lungenkomplikationsrate als auch die Mortalität, beides innerhalb von 30 Tagen, waren unter den ehemals Infizierten am höchsten, wenn bis zur Op nur ein bis zwei Wochen abgewartet wurden (18,5 beziehungsweise 7,7 Prozent). Bei einer Wartezeit von zwei bis vier Wochen sanken die Raten auf 11,7 beziehungsweise 3,4 Prozent. Von den 35 Patienten, die noch länger gewartet hatten, war niemand an der Lunge erkrankt und auch niemand gestorben (Br J Surg 2020; online 25. September). (eo)
Update vom 5. Oktober
Masken erhöhen selbst bei COPD-Patienten wohl nicht das Risiko, zu viel CO2 einzuatmen. Das legt eine kleine US-Studie nahe. Immer wieder gibt es Meldungen, denen zufolge ausgeatmetes CO2 sich unter einem Mund-Nasen-Schutz sammele, wieder eingeatmet werde und die Sauerstoffsättigung beeinträchtige. Um dies zu widerlegen, haben Forscher die Sauerstoffsättigung und den CO2-Gehalt (gemessen als endtidaler CO2-Wert) vor und während des Tragens einer Op-Maske bei 15 gesunden Personen und 15 schwerkranken COPD-Patienten analysiert. Um Alltagssituationen zu simulieren, sollten die Studienteilnehmer mit Maske 30 Minuten sitzen und sechs Minuten in ihrem üblichen Tempo laufen. Während des Sitzens wurde weder bei den Gesunden noch bei den COPD-Patienten ein Unterschied bei Sauerstoffsättigung und CO2-Gehalt gemessen. Unter Belastung zeigte sich nur bei den COPD-Patienten eine geringe Abnahme der Sauerstoffsättigung; diese sei aber aufgrund der Schwere ihrer Erkrankung zu erwarten gewesen, wie die Forscher schreiben. Die CO2-Konzentration habe allerdings selbst unter Belastung nicht zugenommen, es sei also nicht zu einem vermehrten Einatmen von CO2 gekommen (Ann A Thorac Soc 2020, online 2. Oktober).
Seit Beginn der Corona-Pandemie hat der Anteil an Patienten mit komplizierten Appendizitiden zugenommen, berichten Chirurgen vom Baystate Medical Center (BMC) in Springfield, Massachusetts. Das Team um Dr. Georgios Orthopoulos hat sich die Daten von Kindern und Erwachsenen angeschaut, die mit der Diagnose „akute Appendizitis“ in das BMC eingewiesen worden waren. Sie vergleichen dabei die sechs Wochen vor dem 15. März (an diesem Tag gab es landesweit den Aufruf, elektive chirurgische Eingriffe nach Möglichkeit zu verschieben), mit den sechs Wochen nach dem 15. März. Ergebnis: Nach dem Stichtag hatte es signifikant mehr Patienten mit bereits perforierender oder gangränöser Blinddarmentzündung gegeben; der Anstieg in diesen Gruppen betrug 21 beziehungsweise 29 Prozent. Die Fälle, die mit einer unkomplizierten Appendizitis in die Klinik gekommen waren, hatten dagegen nach dem 15. März um etwa 46 Prozent und damit deutlich abgenommen. Als Erklärung führen die Autoren mehrere mögliche Gründe an: zum einen die Angst vor Ansteckung, zum anderen den Aufruf, „unnötige“ Vorstellungen in den Klinik-Notaufnahmen zu vermeiden, um die Kapazitäten nicht zu überlasten. Die Autoren fordern, die Ängste der Patienten stärker in den Blick zu nehmen (Am J Surg 2020; online 28. September). (eo)
Die Micro-RNA „miR-200c“ könnte ein Ansatzpunkt sein, um Kardiomyozyten vor SARS-CoV-2 zu schützen. Denn die miRNA konnte die ACE2-Aktivität in Zellversuchen mit Herzmuskelzellen von Ratten und menschlichen Kardiomyozyten deutlich herunterregulieren, wie Forscher der Medizinischen Hochschule Hannover (MHH) berichten. ACE2 ist ja das Haupteinfallstor für SARS-CoV-2. Weil sich ACE2 auch auf Kardiomyozyten befindet, können die Viren auch das Herz befallen und dort massive Entzündungen auslösen. Im nächsten Schritt sollen die Ergebnisse der Zellkultur-Versuche nun in lebenden Organismen überprüft werden. Sollte die Studie auch im Mausmodell erfolgreich verlaufen, könnte der Einsatz von miR-200c künftig eine wichtige Strategie im Kampf gegen Coronaviren sein – selbst dann, wenn es einen wirksamen Impfstoff gibt, berichtet die MHH (J Mol Cell Cardiol 2020; online 3. September).
Liebe Leser, wir fassen die Corona-Studienlage nun wöchentlich zusammen. Eine Übersicht mit allen bereits veröffentlichten COVID-19-Splittern der vergangenen Wochen und Monate finden Sie hier.